Clear Sky Science · de
Wirksamkeit und Sicherheit unterschiedlicher Inhalatortypen bei Asthma und chronisch obstruktiver Lungenerkrankung. Eine systematische Übersichtsarbeit und Metaanalyse
Warum Inhalatoren und der Planet wichtig sind
Für Millionen von Menschen mit Asthma oder chronisch obstruktiver Lungenerkrankung (COPD) sind Inhalatoren ebenso lebenswichtig wie eine Brille oder Schuhe. Viele gebräuchliche Inhalatoren verwenden jedoch starke Treibgase, die zum Klimawandel beitragen. Diese Studie stellt eine einfache, aber wichtige Frage: Können Patienten sicher auf klimafreundlichere Inhalatoren umsteigen, ohne die Kontrolle über ihre Atemprobleme zu verlieren?
Verschiedene Werkzeuge für dieselbe Aufgabe
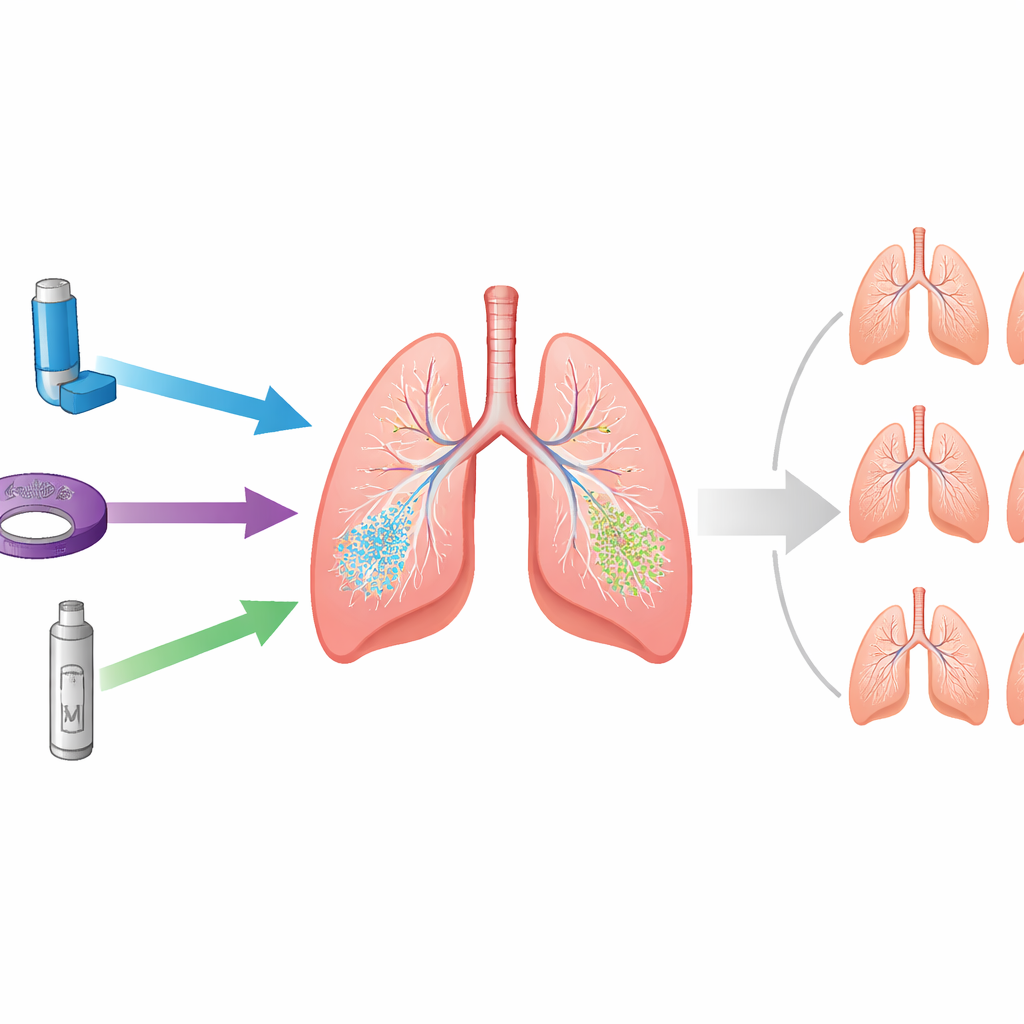
Es gibt drei Haupttypen von handlichen Inhalatoren. Druckbeaufschlagte Dosieraerosole, oder pMDIs, sind die bekannten Sprühgeräte, die ein Treibgas nutzen, um das Medikament in die Lunge zu bringen. Trockennebelinhalatoren (DPIs) und Soft‑Mist‑Inhalatoren (SMIs) geben dieselben Medikamente ohne solche Gase ab. Da pMDIs fluorierte Gase mit hohem Treibhauspotenzial verwenden, stehen Gesundheitssysteme unter Druck, vermehrt auf DPIs und SMIs umzustellen. Ärzte und Patienten waren jedoch unsicher, ob diese treibgasfreien Geräte im Alltag genauso gut wirken.
Die besten verfügbaren Belege zusammentragen
Die Autorinnen und Autoren führten eine große systematische Übersichtsarbeit und Metaanalyse durch, ein Verfahren, das Ergebnisse vieler klinischer Studien zusammenführt, um ein klareres Gesamtbild zu erhalten. Sie durchsuchten wichtige medizinische Datenbanken bis Ende 2025 und fanden 44 randomisierte kontrollierte Studien mit 24.710 Personen mit Asthma oder COPD. Diese Studien verglichen pMDIs mit DPIs oder SMIs, wobei Wirkstoff und Dosis so ähnlich wie möglich gehalten wurden, sodass der einzige bedeutsame Unterschied das Gerät war. Untersucht wurden sowohl langfristige Erhaltungsbehandlungen für Asthma und COPD als auch kurzzeitige Behandlungen bei Asthmaanfällen bei Kindern.
Atemtests und Alltagsbeschwerden
In den Studien betrachteten die Forschenden mehrere Messgrößen, die für Patientinnen, Patienten und Klinikpersonal wichtig sind. Dazu gehörten standardisierte Lungenfunktionstests (wie viel Luft jemand in einer Sekunde ausatmen kann und wie schnell er ausatmet), tägliche Symptome, Lebensqualitätswerte, Exazerbationen, die zusätzliche Versorgung erforderten, und der Bedarf an „Rettungs“-Inhalatoren. Sowohl bei Asthma als auch bei COPD waren die Zahlen zwischen treibgashaltigen und treibgasfreien Geräten überraschend ähnlich. Kleine Unterschiede traten zwar auf, waren aber weit unterhalb der Schwellen, die Expertinnen und Experten im Alltag als spürbar oder relevant ansehen. Anders gesagt: Die Lungenfunktion war unabhängig davon, ob das Medikament aus einem Spray, einem Pulver oder einem Nebel kam, gleich gut.
Sicherheit, Nebenwirkungen und besondere Gruppen
Die Übersichtsarbeit prüfte auch Sicherheitsprobleme, einschließlich allgemeiner Nebenwirkungen, schwerer Komplikationen, Krankenhausaufenthalte und Todesfälle. Auch hier zeigten sich keine relevanten Unterschiede zwischen den Gerätetypen. Dies galt für Erwachsene mit langfristigem Asthma oder COPD ebenso wie für Kinder, die wegen Asthmaanfällen behandelt wurden. Einige Studien hatten methodische Einschränkungen, etwa unvollständige Verblindung bezüglich des verwendeten Geräts, sodass die Autorinnen und Autoren einen Großteil der Evidenz als „mäßig“ statt „hoch“ einstufen. Dennoch deutet die Konsistenz über Dutzende von Studien und zahlreiche Endpunkte hinweg darauf hin, dass etwaige tatsächliche Unterschiede, falls vorhanden, sehr klein sind.
Was das für Patienten und das Klima bedeutet
Die Ergebnisse stützen eine beruhigende Schlussfolgerung für Patientinnen, Patienten, Kliniker und Entscheidungsträger. Wenn Menschen darin geschult werden, ihren Inhalator korrekt zu verwenden, kontrollieren treibgasfreie Geräte wie DPIs und SMIs Asthma und COPD ebenso wirksam und sicher wie traditionelle Sprayinhalatoren, zumindest wenn dieselben Wirkstoffe und Dosen eingesetzt werden. Das heißt nicht, dass jede Person das Gerät wechseln sollte: Alter, Handkraft, Atemfähigkeit, Kosten und persönliche Präferenz bleiben wichtig, und manche Menschen kommen mit einem bestimmten Typ besser zurecht. Aus der übergeordneten Perspektive legt die Studie jedoch nahe, dass Gesundheitssysteme den Gebrauch kohlenstoffarmer Inhalatoren erhöhen können, ohne die Patientenversorgung zu gefährden, und dass künftige Anstrengungen sich darauf konzentrieren können, wie solche Änderungen reibungslos umgesetzt werden können, während die Lungenerkrankung der Menschen gut kontrolliert bleibt.
Zitation: Loftus, M.J., Cumpston, M.S., Barnes, S. et al. Efficacy and safety of different inhaler types for asthma and chronic obstructive pulmonary disease. a systematic review and meta-analysis. npj Prim. Care Respir. Med. 36, 18 (2026). https://doi.org/10.1038/s41533-026-00488-4
Schlüsselwörter: Asthma-Inhalatoren, COPD-Behandlung, Trockennebelinhalator (DPI), klimafreundliche Gesundheitsversorgung, Atemwegserkrankungen