Clear Sky Science · ar
شيخوخة القلب والأوعية الدموية: العلامات المميزة، مسارات الإشارة، الأمراض والأهداف العلاجية
لماذا يشيخ قلبنا قبل أن نشعر بالكبر
يتصور كثير من الناس الشيخوخة كشيب الشعر وبطء الحركة، لكن داخل الجسم يحدث نوع أخر، أهدأ، من الشيخوخة. تقسو قلوبنا وأوعيتنا الدموية تدريجياً وتفقد المرونة، وهذه العملية الخفية تتحول إلى المحرك الأكبر والنادر للهجمات القلبية والسكتات وفشل القلب في جميع أنحاء العالم. تجمع هذه المقالة المرجعية عقوداً من البحث لشرح سبب شيخوخة الجهاز القلبي الوعائي، وكيف تساهم هذه الشيخوخة في تحفيز العديد من الأمراض الكبرى، وما الذي بدأت العلوم تفعله حيال ذلك — من تغييرات في نمط الحياة إلى علاجات تجريبية لـ«الشباب».
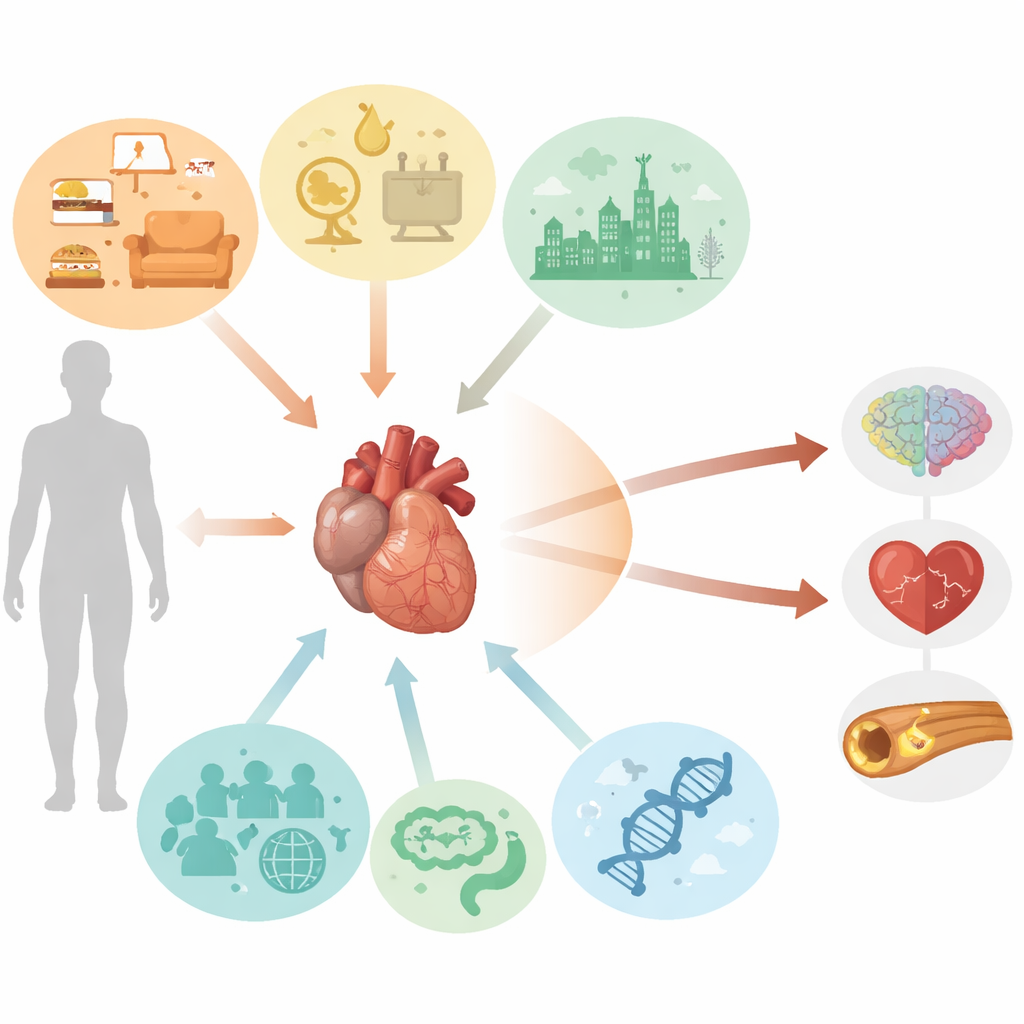
التأثيرات اليومية التي تسرّع شيخوخة القلب
يصف المؤلفون أولاً شيخوخة القلب والأوعية الدموية بأنها أكثر من مجرد مرور الزمن. خمسة فئات واسعة من العوامل تتشابك لتسرّع أو تُبطئ هذه العملية: عادات نمط الحياة، توازن الأيض والهرمونات، التعرضات البيئية، التركيب الجيني والوراثي-الطقاقي، وسمات عالمنا البيولوجي والاجتماعي. التدخين، الخمول، فائض السعرات، والإجهاد المزمن تسرّع تلف الأوعية الدموية. السمنة، ارتفاع ضغط الدم، مرض السكري، أمراض الكلى، ومتلازمة التمثيل الغذائي تخلق بيئة كيميائية حيوية تقسو جدران الأوعية. تلوث الهواء، المعادن الثقيلة، الإشعاع، بعض أدوية العلاج الكيميائي، وحتى السفر إلى الفضاء يمكن كلها أن تدفع الجهاز القلبي الوعائي نحو تآكل مبكر. في الوقت نفسه، تُشكّل المتغيرات الجينية الموروثة، التحولات العمرية في كيفية تشغيل أو إيقاف الجينات، ميكروبات الأمعاء، العدوى الفيروسية المزمنة، هرمونات الجنس، والفوارق العرقية والاجتماعية من يشيخ أسرع وكيف يحدث ذلك.
كيف يبدو القلب والشرايين المسنان داخلياً
مع التقدم في العمر، يخضع القلب والأوعية الدموية لتغيرات بنيوية ووظيفية لافتة. تتراكم في عضلة القلب ألياف ليفية شبيهة بالندب وترسبات بروتينية غير طبيعية، وتتسع أو تَثخن حجرات القلب، وتتناقص قدرته على الاسترخاء والضخ بكفاءة. تفقد الأوعية التاجية الصغيرة مرونتها وكثافتها، مما يحد من تدفق الدم عند ازدياد الحاجة. في الشرايين، تصبح الجدران التي كانت مرنة أكثر سماكةً وتيبّسًا وتكلسًا. تقل الخلايا المبطنة الداخلية التي عادةً ما تفرز إشارات مرخية للأوعية، وتصبح أكثر خللاً وظيفياً، بينما تتغير هوية خلايا العضلة في الجدار، مبتعدة عن الانقباض ومتجهة نحو النمو والندب. تقوّض هذه التغيرات قدرة الجهاز القلبي الوعائي على التكيف مع الإجهاد، ممهّدة الطريق لمشكلات شائعة في أواخر العمر مثل الرجفان الأذيني، فشل القلب مع حفظ الكسر القذفي، وارتفاع ضغط الدم المقاوم للعلاج.
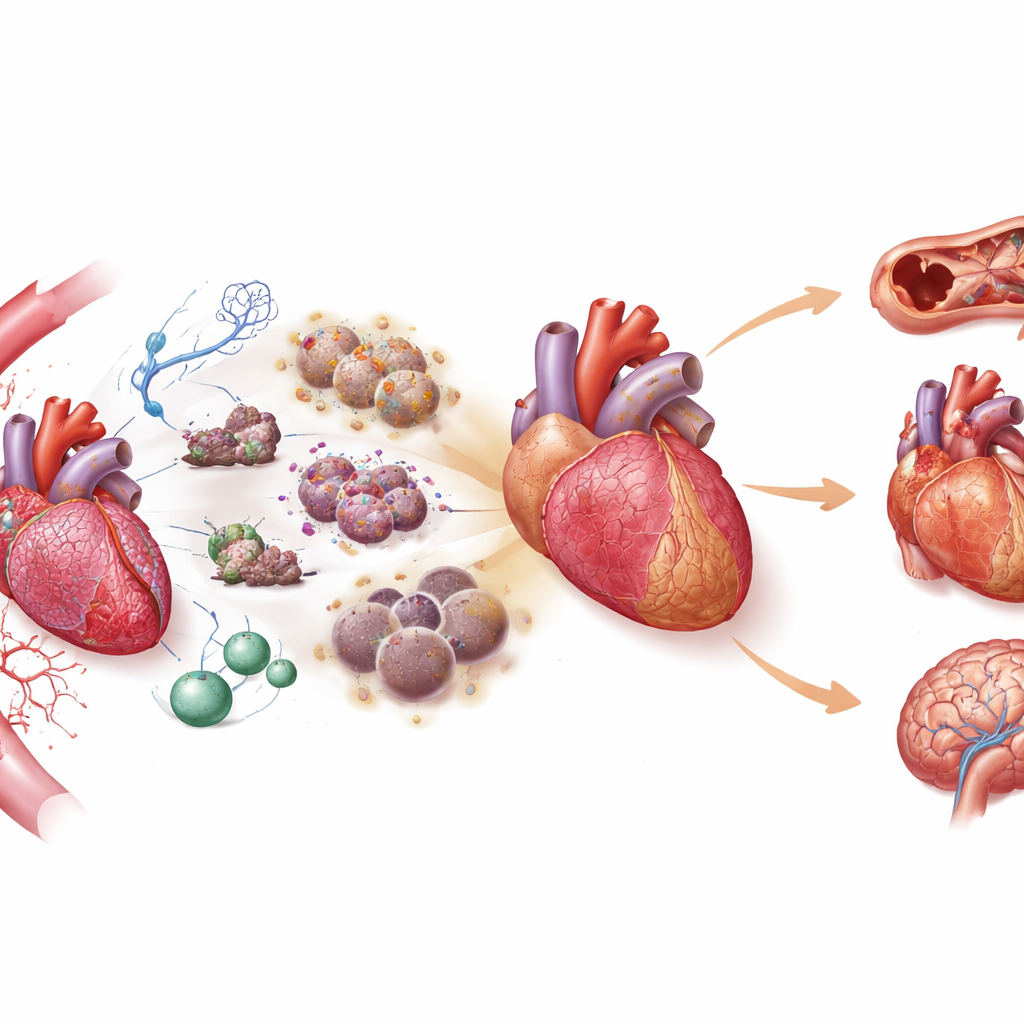
السمات الداخلية لشيخوخة الجهاز القلبي الوعائي
لفهم التعقيد، ينظم البحث اثنتي عشرة «سمة مميزة» لشيخوخة الجهاز القلبي الوعائي على ثلاث مستويات: جزيئية، خلوية، وجهازية. على المستوى الجزيئي، تتآكل صحة الخلايا ببطء بسبب تلف الحمض النووي، انجراف طيغي-وراثي (تغيّر في العلامات فوق الجينية)، إخفاقات في جودة البروتين، تدهور الميتوكوندريا، والالتهاب المزمن منخفض الدرجة. على المستوى الخلوي، يفقد لاعبو رئيسيون مثل خلايا عضلة القلب، خلايا بطانة الأوعية، الخلايا المناعية، والخلايا الجذعية قدرتهم على الإصلاح، وإعادة التدوير، والتجدد؛ يدخل الكثير منها حالة تسمى الشيخوخة الخلوية، حيث تتوقف عن الانقسام لكنها تفرز مواد ملتهبة ومعيدة تشكيل النسيج. على المستوى الجهازِي، تصبح نظم الإشارة الكبرى التي تساعد الجسم عادة على الاستجابة للإجهاد — مثل شبكة الهرمونات التي تنظم ضغط الدم وتوازن الملح، استجابة «القتال أو الهروب»، مسارات عوامل النمو، والطريقة التي تستشعر بها الخلايا القوى الميكانيكية — مفرطة التنشيط أو غير مضبوطة بشكل مزمن. تتفاعل هذه السمات باستمرار، لذلك يمكن أن يتوسع اضطراب في أحدها، مثل تلف الميتوكوندريا، ليزيد الالتهاب والشيخوخة الخلوية وتصلب الأنسجة.
كيف يسبب القلب المسن أمراضاً متعددة
لا تبقى شيخوخة الجهاز القلبي الوعائي محصورة في الصدر. تشكل أرضية مشتركة لتصلب الشرايين، الجلطة الوعائية، وفشل القلب، كما أنها تغذي اضطرابات بعيدة عن القلب. تشجع الخلايا الوعائية الشيخوخة والغير فعّالة تراكم اللويحات الدهنية، تضعف جدار الأبهر، وتجعل اللويحات أكثر هشاشة. فقدان مراقبة جودة البروتين وصحة الميتوكوندريا في عضلة القلب يشجع على فشل القلب. في الدماغ، تسهم الشرايين المتصلبة، الأوعية المسربة، وأنظمة تصريف السوائل البطيئة في التدهور المعرفي والأمراض التنكسية العصبية مثل ألزهايمر وباركنسون. في السكري، تفاقم خلايا البطانة المسنة المضاعفات الدقيقة للأوعية، بينما يسرّع ارتفاع السكر في الدم بدوره شيخوخة الأوعية، مكوّناً حلقة مفرغة. من المحتمل أن تربط حلقات تغذية راجعة مماثلة السمنة واضطرابات الدهون الدموية بتلف تدريجي في الأوعية والأنسجة.
هل يمكننا إعادة عقارب الساعة للقلب والأوعية الدموية؟
تسليط المراجعة الضوء على صندوق أدوات متنامٍ من استراتيجيات «التجديد» المحتملة. بعضها مألوف: الإقلاع عن التدخين، تحسين جودة النظام الغذائي، الحفاظ على وزن صحي، والنشاط البدني المنتظم كلها تبطئ تيبس الأوعية وتحسّن أداء القلب في أي عمر. والبعض الآخر أكثر تجريبية. تُجرى تجارب على أدوية تزيل الخلايا المسنة أو تعيد برمجتها، ومركبات تضبط مسارات استشعار الطاقة مثل mTOR وAMPK والسيرتوينات، وعلاجات مضادة للالتهاب مستهدفة في حيوانات وتجارب بشرية مبكرة. يستكشف الباحثون أيضاً روابط العصب بالقلب، مبينين أن النوم والإجهاد والصحة العقلية تؤثر مباشرة في شيخوخة الأوعية، بالإضافة إلى نهج الخلايا الجذعية والحويصلات الخلوية لإصلاح الأوعية التالفة. في الوقت نفسه، تهدف «ساعات الشيخوخة» الجديدة المبنية على علامات الحمض النووي أو بروتينات الدم إلى قياس العمر الحقيقي للجهاز القلبي الوعائي للشخص، وتتبع ما إذا كانت التدخلات تبطئ أو تعكس تدهوره فعلاً.
ماذا يعني هذا للشيخوخة الصحية
الرسالة الأساسية للقراء العامين هي أن شيخوخة الجهاز القلبي الوعائي ليست عد تنازلي بسيطاً وآلياً مرتبطاً فقط بتواريخ الميلاد. إنها عملية ديناميكية يدفعها تداخل الأضرار الجزيئية، تآكل الخلايا، وسوء التواصل على مستوى الأنظمة — ومع ذلك فإن العديد من رافعاتها قابلة للتعديل. من خلال فهم السمات المميزة ومحفزات شيخوخة القلب والأوعية، بدأ العلماء بتصميم علاجات قد تؤخر أو تخفف أو أحياناً تعكس جزئياً التدهور الذي يؤدي إلى النوبات القلبية والسكتات وفشل القلب وحتى بعض أشكال الخرف. وبينما تبقى الكثير من العمل قيد الإنجاز، تجادل المراجعة بأن حماية «عمر» شراييننا وقلبنا قد تكون من أقوى الطرق لتمديد ليس فقط طول الحياة، بل سنوات من العيش الصحي والمستقل.
الاستشهاد: Zheng, P., Yan, W., Ding, Y. et al. Cardiovascular ageing: hallmarks, signaling pathways, diseases and therapeutic targets. Sig Transduct Target Ther 11, 142 (2026). https://doi.org/10.1038/s41392-026-02630-7
الكلمات المفتاحية: شيخوخة القلب والأوعية الدموية, صحة الأوعية الدموية, شيخوخة الخلايا, فشل القلب, تصلب الشرايين