Clear Sky Science · zh
持续性与新发产后高血压:病理生理、评估与管理的范围性综述
为什么产后血压很重要
对许多人来说,产后的几周应是恢复与亲子联结的时期。但对相当一部分新妈妈而言,这一阶段也可能带来一个隐秘的威胁:分娩后出现或持续存在的高血压。本范围性综述汇集了目前关于产后高血压的知识——谁有风险、为何发生、应如何评估与治疗,以及我们知识中的盲点在哪里。理解这些模式不仅有助于保护产后第一年的母亲,也有助于预防以后出现的长期心血管疾病。
产后血压异常的两种情况
产后高血压是指分娩后出现的血压升高,可能持续到一年或更久。本综述将其分为两种主要模式。在持续性产后高血压中,女性在妊娠期间就出现高血压——通常与子痫前期等病症有关——而在产后并未恢复正常。在新发(de novo)产后高血压中,妊娠期血压正常,但分娩后才出现升高。来自多个国家的研究显示,多达一半的子痫前期患者在产后数周仍然存在高血压,而在先前妊娠正常的女性中,大约有1–12%在一年内出现新的高血压。这些宽泛的范围反映了人群差异,及更重要的,缺乏对产后高血压统一的定义和诊断阈值。 
促成这些血压变化的因素
分娩后,体内血容量、激素和血管张力都会发生快速变化,在一些女性中,这些变化似乎会揭示或维持循环系统的问题。对于妊娠相关高血压后持续存在的情况,研究指出小血管的持续损伤或功能障碍、动脉硬化以及改变的钠处理可能使血压持续升高。与血管生长和健康相关的血液标志物在妊娠期间受胎盘强烈影响,已有研究,但它们预测谁会继续高血压的能力仍不确定。对于新发病例,科研人员怀疑是妊娠期间残留的血管改变、轻度炎症、神经系统失衡以及体液和钠的转移共同作用,早期研究甚至提示胎盘DNA上的化学标记可能使部分女性更易出现晚发问题。
谁有风险——谁有保护因素
产后高血压的危险因素在持续性与新发型之间有重叠但并不完全相同。妊娠前较高的体重、过度体重增加、代谢综合征、妊娠期糖尿病以及既往妊娠期高血压病史都会增加高血压持续存在的可能性。对于新发产后高血压,肥胖、较高的母亲年龄、剖宫产、多胎妊娠、潜在的肾脏或甲状腺疾病以及心血管疾病家族史更为显著。一些慢性自身免疫疾病和HIV感染似乎也会增加风险,睡眠质量差和某些血检异常亦有关联。另一方面,若干行为和护理选择可能具有保护作用。至少六个月的哺乳、避免过度体重增加、不吸烟、在可能的情况下采取阴道分娩,以及对高危孕妇在孕期服用低剂量阿司匹林——这些在至少部分群体中均与较低的产后高血压发生率相关。
医生如何监测与治疗
一旦产后出现高血压,何时以及以多大程度积极干预的决定竟然并不统一。主要专业学会对非孕成人和妊娠期高血压条件提供了明确的血压目标,但对专门针对产后期间的精确阈值并无一致意见。近期研究表明,采用较低的目标值,例如将血压控制在130/80 mm Hg以下,是安全的,并可能比更宽松的目标减少急诊就诊和再入院率。多种常用药物——如拉贝洛尔、硝苯地平、氨氯地平和依那普利——已相互比较,但总体上没有哪一种明确优于其他;每种药物在控制速度、副作用和是否需联合用药方面各有利弊。短程利尿剂对一些女性,尤其是妊娠期高血压病患者可能有益,但结果参差不齐。与此同时,远程医疗和家庭血压监测项目一贯有助于女性更频繁地监测血压、改善血压控制,并在某些环境下缩小随访中的种族与经济差距。 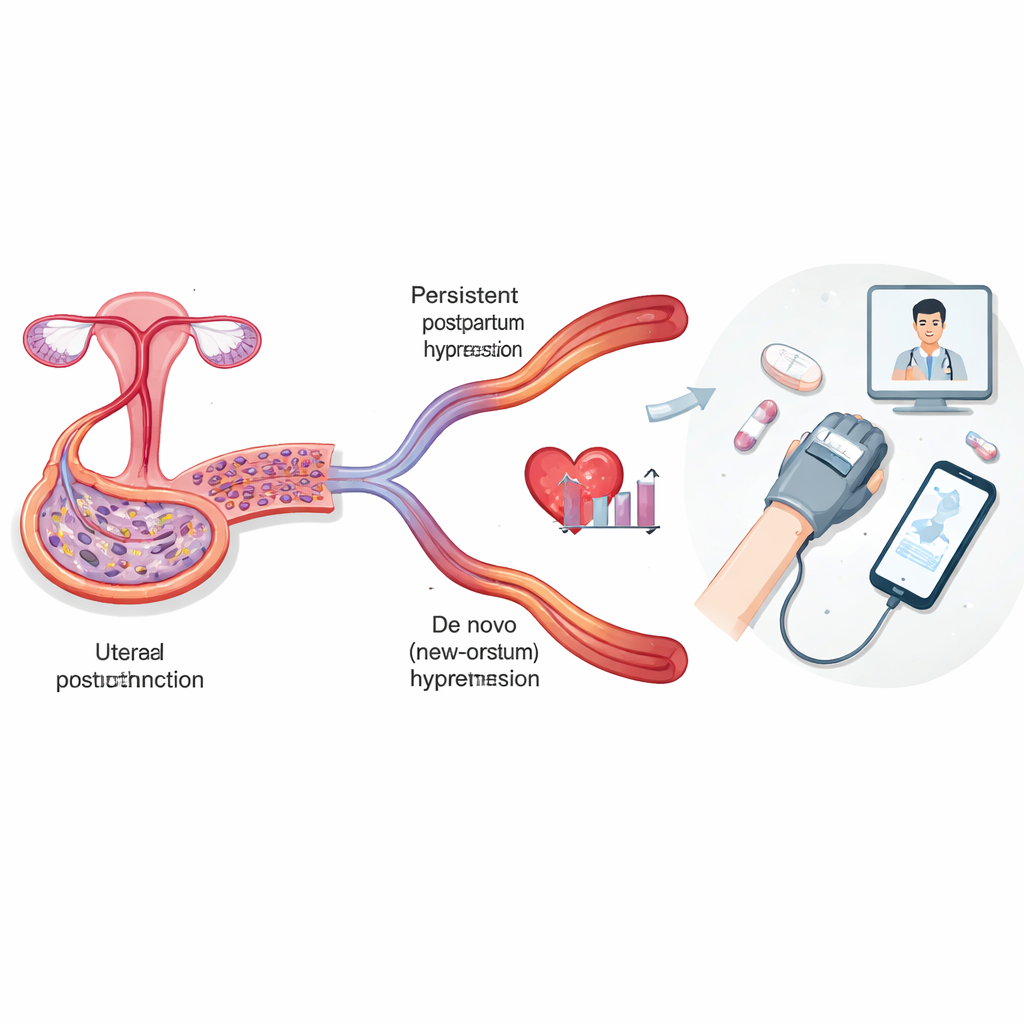
超越六周检查后的视野
本综述或许最重要的信息是,产后高血压不应仅被视为短期产科问题。产后仍有持续性或新发高血压的女性,未来发生慢性高血压、中风、心力衰竭以及心脏结构改变的风险更高。由于妊娠通常发生在原本显得低风险的年轻成人中,这些血压问题可以作为早期预警信号,也是改变长期心血管健康轨迹的机会。作者主张制定更清晰的定义和治疗阈值、更多将持续性与新发性疾病区分开的研究、在临床试验中进行更长时间的随访,以及建立更好的体系——例如专门的产后门诊和远程医疗项目——将新妈妈与持续的初级及心脏护理连接起来。简单来说,产后对血压的监测与管理,可能在未来几十年里为母亲的心脏健康带来收益。
引用: Garneni, M., Huang, A., Obionu, I. et al. Persistent and de novo postpartum hypertension: a scoping review of pathophysiology, evaluation, and management. npj Cardiovasc Health 3, 25 (2026). https://doi.org/10.1038/s44325-026-00120-x
关键词: 产后高血压, 子痫前期, 母体心脏健康, 远程医疗监测, 妊娠期血压