Clear Sky Science · de
Persistente und de-novo-postpartale Hypertonie: Eine Scoping-Übersicht zu Pathophysiologie, Bewertung und Behandlung
Warum der Blutdruck nach der Geburt wichtig ist
Für viele Menschen sollen die Wochen nach der Geburt eine Zeit der Erholung und des Kennenlernens sein. Für einen beträchtlichen Teil der frischgebackenen Mütter bringt diese Phase jedoch auch eine verborgene Gefahr: erhöhter Blutdruck, der nach der Entbindung auftritt oder bestehen bleibt. Diese Scoping-Übersicht fasst zusammen, was derzeit über postpartale Hypertonie bekannt ist — wer gefährdet ist, warum sie entsteht, wie sie bewertet und behandelt werden sollte und wo noch Wissenslücken bestehen. Das Verständnis dieser Muster ist wichtig, nicht nur um Mütter im ersten Jahr nach der Geburt zu schützen, sondern auch um langfristige Herz-Kreislauf-Erkrankungen später im Leben zu verhindern.
Zwei Wege, wie postpartaler Blutdruck aus dem Ruder laufen kann
Postpartale Hypertonie bezeichnet erhöhten Blutdruck, der nach der Entbindung auftritt und bis zu einem Jahr oder länger andauern kann. Die Übersicht unterscheidet zwei Hauptmuster. Bei der persistenten postpartalen Hypertonie entwickelte eine Frau während der Schwangerschaft Bluthochdruck — oft als Teil von Zuständen wie Präeklampsie — und dieser normalisiert sich nach der Geburt nicht. Bei der de-novo-postpartalen Hypertonie war der Blutdruck während der Schwangerschaft unauffällig und steigt erst nach der Entbindung an. Studien aus verschiedenen Ländern zeigen, dass bis zur Hälfte der Frauen mit Präeklampsie auch Wochen nach der Geburt noch hyperton sind, und etwa 1–12 % der Frauen mit zuvor normaler Schwangerschaft innerhalb eines Jahres neu hohen Blutdruck entwickeln. Diese breiten Spannen spiegeln Unterschiede in den Populationen und vor allem das Fehlen einer einheitlichen Definition und Schwelle zur Diagnose postpartaler Hypertonie wider. 
Was diese Blutdruckveränderungen antreibt
Der Körper durchläuft nach der Entbindung rasche Verschiebungen von Blutvolumen, Hormonen und Gefäßtonus, und bei einigen Frauen scheinen diese Veränderungen zirkulatorische Probleme offenzulegen oder aufrechtzuerhalten. Bei persistenter Hypertonie nach schwangerschaftsbedingtem Bluthochdruck deuten Untersuchungen auf anhaltende Schädigung oder Dysfunktion der kleinen Gefäße, Arteriensteifigkeit und veränderte Salzverarbeitung hin, die den Druck hochhalten. Blutmarker, die am Wachstum und der Gesundheit von Gefäßen beteiligt sind und während der Schwangerschaft stark vom Mutterkuchen beeinflusst werden, wurden untersucht, doch ihre Fähigkeit vorherzusagen, wer weiterhin hyperton bleibt, ist noch unsicher. Bei de-novo-Fällen vermuten Forschende eine Mischung aus verbliebenen vaskulären Veränderungen aus der Schwangerschaft, subtiler Entzündung, Ungleichgewicht des Nervensystems sowie Flüssigkeits- und Natriumverschiebungen; erste Arbeiten deuten sogar an, dass chemische Markierungen auf plazentärer DNA einige Frauen für ein spätauftretendes Problem prädisponieren könnten.
Wer gefährdet ist — und wer geschützt
Risikofaktoren für postpartale Hypertonie überschneiden sich, sind aber nicht identisch für die persistente und die de-novo-Form. Höheres Körpergewicht vor der Schwangerschaft, übermäßige Gewichtszunahme, metabolisches Syndrom, Gestationsdiabetes und eine Vorgeschichte hypertensiver Schwangerschaftserkrankungen erhöhen die Wahrscheinlichkeit, dass Bluthochdruck bestehen bleibt. Für neu auftretende postpartale Hypertonie stechen Adipositas, höheres mütterliches Alter, Kaiserschnitt, Mehrlingsschwangerschaft, bestehende Nieren- oder Schilddrüsenerkrankungen und eine familiäre Belastung durch Herz-Kreislauf-Erkrankungen hervor. Einige chronische Autoimmunerkrankungen und eine HIV-Infektion scheinen ebenfalls das Risiko zu erhöhen, ebenso schlechter Schlaf und bestimmte Auffälligkeiten in Bluttests. Andererseits können einige Verhaltensweisen und Versorgungsentscheidungen schützen: Stillen für mindestens sechs Monate, das Vermeiden übermäßiger Gewichtszunahme, Nichtrauchen, soweit möglich vaginale Entbindung und die Einnahme von niedrig dosiertem Aspirin in der Schwangerschaft bei Hochrisikofrauen sind in zumindest einigen Gruppen mit niedrigeren Raten postpartaler Hypertonie verbunden.
Wie Ärztinnen und Ärzte überwachen und behandeln
Sobald nach der Geburt hoher Blutdruck vorliegt, ist die Entscheidung, wann und wie aggressiv man dagegen vorgehen sollte, überraschend unklar. Große Fachgesellschaften geben klare Ziele für den Blutdruck bei nicht schwangeren Erwachsenen und für hypertensive Zustände während der Schwangerschaft vor, doch sie sind sich nicht über präzise Schwellenwerte einig, die speziell für die Postpartum-Phase gelten. Jüngste Studien legen nahe, dass niedrigere Ziele, etwa das Halten des Blutdrucks unter 130/80 mm Hg, sicher sind und im Vergleich zu lockereren Zielen Notfallbesuche und Wiederaufnahmen reduzieren können. Mehrere verbreitete Medikamente — wie Labetalol, Nifedipin, Amlodipin und Enalapril — wurden gegeneinander getestet; keines hat sich insgesamt klar als überlegen erwiesen; jedes hat Kompromisse bei Geschwindigkeit der Kontrolle, Nebenwirkungen und dem Bedarf an zusätzlichen Medikamenten. Kurzzeitige Diuretika können einigen Frauen helfen, besonders solchen mit hypertensiven Schwangerschaftserkrankungen, die Ergebnisse sind jedoch uneinheitlich. Gleichzeitig helfen Telemedizin und Programme zur häuslichen Blutdrucküberwachung Frauen konsequent dabei, ihren Druck öfter zu messen, die Kontrolle zu verbessern und in manchen Umgebungen rassische und ökonomische Lücken in der Nachsorge zu verringern. 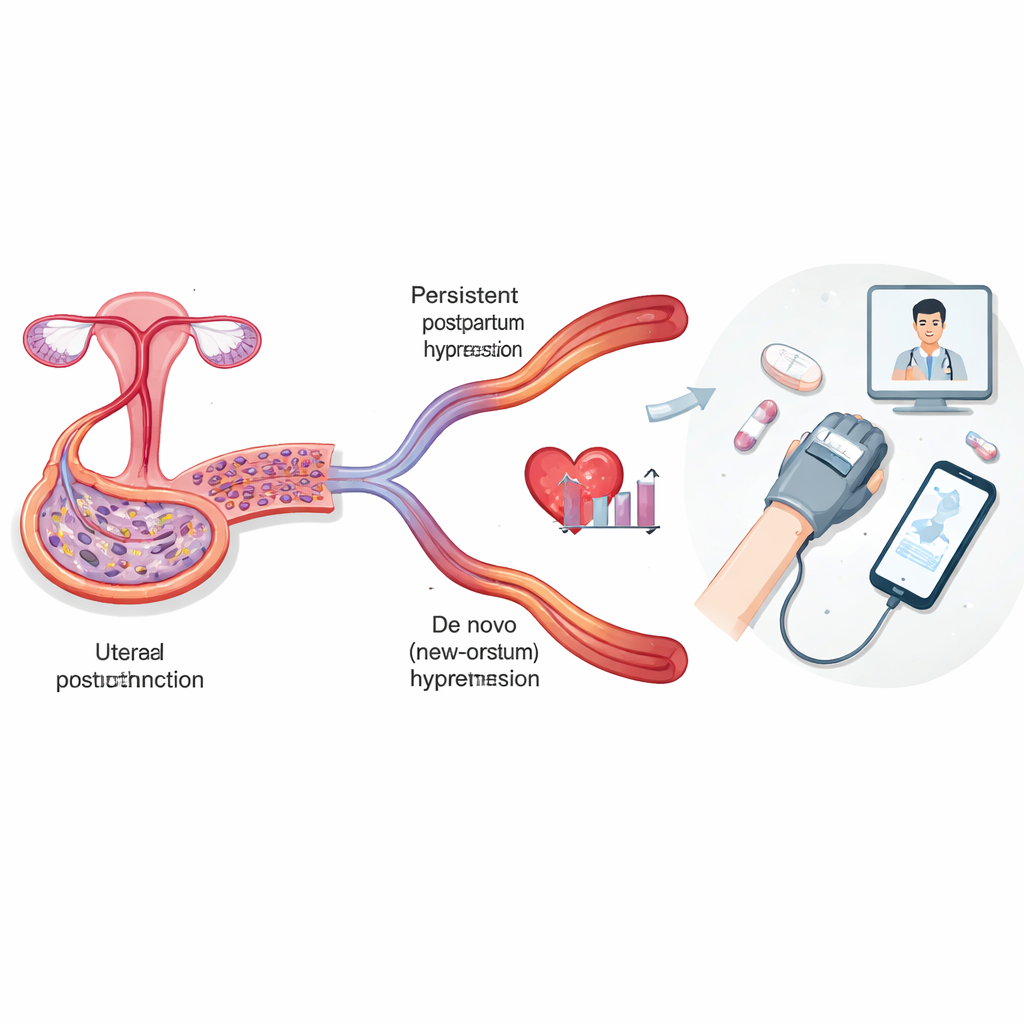
Weiterblick über den Sechs-Wochen-Check hinaus
Vielleicht die wichtigste Botschaft dieser Übersicht ist, dass postpartale Hypertonie nicht nur als kurzfristiges geburtshilfliches Problem betrachtet werden sollte. Frauen mit persistierendem oder de-novo hohem Blutdruck nach der Schwangerschaft haben ein erhöhtes Risiko für chronische Hypertonie, Schlaganfall, Herzinsuffizienz und strukturelle Veränderungen am Herzen Jahre später. Da Schwangerschaft meist bei jüngeren Erwachsenen auftritt, die ansonsten als niedriges Risiko gelten könnten, können diese Blutdruckprobleme als frühes Warnzeichen dienen und eine Chance darstellen, die langfristige Entwicklung der Herzgesundheit zu verändern. Die Autorinnen und Autoren plädieren für klarere Definitionen und Behandlungsschwellen, mehr Forschung, die persistente von de-novo-Erkrankung getrennt untersucht, längere Nachbeobachtungen in klinischen Studien und bessere Systeme — wie spezialisierte postpartale Kliniken und Telemedizinprogramme — um neue Mütter mit weiterführender haus- und kardiovaskulärer Versorgung zu verbinden. Einfach gesagt: Die Überwachung und Behandlung des Blutdrucks nach der Geburt könnte sich über Jahrzehnte auf die Herzgesundheit der Mutter auszahlen.
Zitation: Garneni, M., Huang, A., Obionu, I. et al. Persistent and de novo postpartum hypertension: a scoping review of pathophysiology, evaluation, and management. npj Cardiovasc Health 3, 25 (2026). https://doi.org/10.1038/s44325-026-00120-x
Schlüsselwörter: postpartale Hypertonie, Präeklampsie, mütterliche Herzgesundheit, Telemedizinische Überwachung, Blutdruck in der Schwangerschaft