Clear Sky Science · zh
龋齿治疗后唾液免疫改变持续存在
你的唾液比你想象的更能说明蛀牙风险
牙医通常通过检查牙齿来评估新龋齿的风险。这项研究表明,他们也许还应该看看你的唾液。研究人员在牙科治疗前后追踪了数百种唾液中细小的防御蛋白,发现即便坏牙被修复,口腔的免疫系统也并不会完全回到“从未患龋”的状态。这种持久的改变可能解释了为什么有些人不断出现新龋,并且将来可能有助于实现更个性化的预防措施。
作为口腔整体故事的龋齿
龋齿不仅仅是糖分和“坏细菌”的问题。它是一个长期的拉锯战,涉及病原体、饮食以及机体自身的防御。唾液在这场斗争中扮演重要角色:它冲刷食物残渣、中和酸性环境,并携带能杀死或抑制微生物、帮助修复牙釉质的蛋白质。当唾液的产生或质量下降时,龋齿更容易发生。然而,科学家对成年人口腔中唾液免疫方面的表现以及牙医清洁、封闭和补牙后这一内部防御系统如何变化仍知之甚少。
随访患者及其唾液在治疗过程中的变化
研究人员随访了46名健康成年人,其中一些有严重龋病,另一些牙齿相对健康。在大约三个月内,所有人都接受了细致的清洁、氟化处理,并获得了刷牙与饮食建议。只有龋齿组对受损牙齿进行了补牙。在三个关键时间点——任何治疗前、非侵入性护理后以及补牙后,团队采集了静息唾液和咀嚼刺激下的唾液。研究没有只检测少数物质,而是使用先进的质谱技术同时测量了两千多种人体蛋白,并比较这些蛋白在有龋与无龋人群间的差异。他们还用另一类质谱方法对全唾液中的细菌组成进行了分析。
唾液防御平息但未完全消退
起初,有龋者的唾液显示出高度紊乱的免疫活性模式。近200种蛋白在水平上高于或低于无龋人群,许多参与先天免疫、补体级联以及白细胞释放抗菌物质等一线防御系统。经过清洁、氟化以及最终补牙,这场风暴逐步平息:异常蛋白大幅减少,最初过度活跃的整体免疫通路看起来更接近健康组。然而,有一条主要通路仍然活跃——与中性粒细胞(一种短寿命、在口腔巡逻的白细胞)释放物质有关,尽管其蛋白组合随时间发生了变化。该模式表明,口腔从高度炎症状态转为更受控的“监视”模式,而非完全静止。
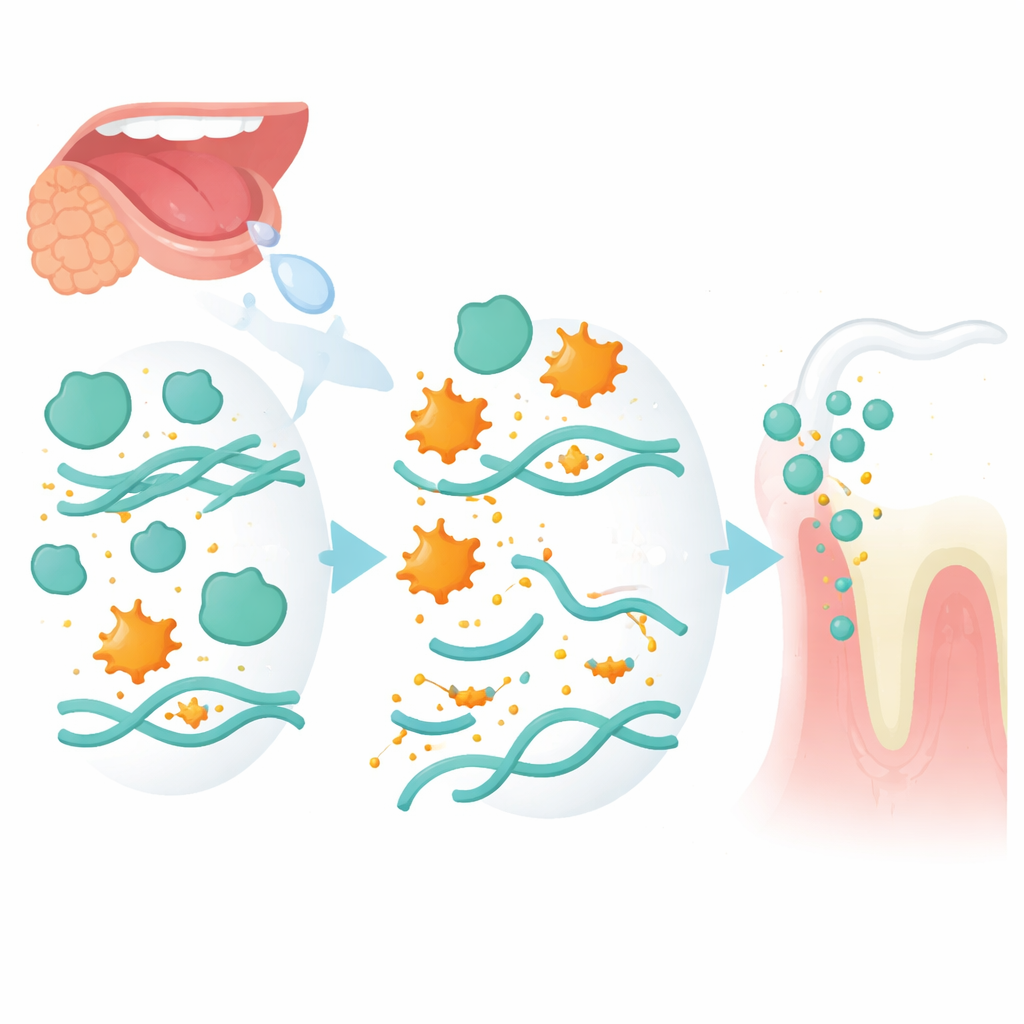
过去龋病的持久分子印记
即使在治疗后,一小组蛋白在有龋病史的人群中仍持续改变。两种尤为突出:一种名为SLPI的保护性抑制因子和一种称为MUC7的唾液黏蛋白,这两种蛋白在龋齿组各个时间点都呈较低水平。SLPI通常抑制中性粒细胞释放的强效酶,这些酶会分解组织成分;而MUC7有助于在牙面形成一层润滑的屏障,并干扰细菌附着。作者提出,当SLPI降低时,这些酶可能更容易损伤如MUC7之类的黏蛋白,削薄保护性涂层,使致龋细菌更易定植。两种分子共同构成了一个调控“轴”,影响唾液在控制炎症和抑制微生物方面的能力。值得注意的是,尽管宿主防御发生了改变,唾液中总体细菌多样性却出人意料地保持稳定,这强调了机体反应的变化可能比物种组成的广泛变动更具有指示意义。
这对未来牙科保健的意义
该研究表明,修补可见的牙洞并不能完全将口腔内部防御重置为真正健康的基线。相反,曾经患有严重龋病的人可能在唾液中携带一种持久的分子指纹——一种持续免疫活动与受损保护涂层的混合状态——即使补牙看起来完好,也可能使他们更易发生未来问题。如果在更大规模、个体层面的研究中得到证实,检测唾液中的SLPI和MUC7等蛋白可能成为识别高风险人群并在新龋形成前实施更频繁检查或有针对性干预的简便方法。
引用: Huerta-García, E.X., Camargo-Ayala, P.A., Dias, N.B. et al. Salivary immune alteration persists after caries treatment. Sci Rep 16, 13963 (2026). https://doi.org/10.1038/s41598-026-43748-6
关键词: 唾液, 龋齿, 唾液蛋白, 口腔免疫, 质谱