Clear Sky Science · zh
药物使用对2型糖尿病患者慢性瘙痒的影响:一项多中心横断面研究
这为何与日常生活相关
许多2型糖尿病患者面临一个意想不到且常被忽视的问题:持续数周或数月的瘙痒。慢性瘙痒会干扰睡眠、影响情绪,并侵蚀生活质量。本文总结的研究提出了一个对患者和医生都很实用的问题:是否一些常用于治疗糖尿病和高胆固醇的药物,可能在不知不觉中增加了瘙痒的发生或加重其程度?
更细致地看糖尿病相关的瘙痒
长期以来2型糖尿病的影响主要集中在心脏、血管、眼睛、肾脏和神经。其对皮肤的影响则不那么为人注意。既有研究显示,大约三分之一的糖尿病患者受慢性瘙痒困扰,这一比例明显高于一般人群。本次在中国天津多家社区门诊进行的研究,旨在衡量在日常糖尿病管理中长期瘙痒的真实流行程度,并探讨是否有特定药物与这些症状相关联。
研究对象与方法
研究者采用了来自两千多名2型糖尿病成年人的社区筛查项目数据。所有受试者均填写了过去三个月瘙痒情况的详细问卷,并用数值评分评估其严重程度。评分达到足以表明令人困扰且持续的瘙痒者,被计为慢性瘙痒。研究组还记录了参与者在前3个月内用于降糖、降压、降脂及抗凝的用药情况,以及反映肝肾功能、胆固醇和血糖控制的血液检测结果。
数据揭示了什么
总体而言,41%的患者报告了慢性瘙痒——这一比例比早期估计更高。有瘙痒的患者通常患病时间更长,且更可能在使用降糖和降脂药物。研究者在采用统计模型并校正了年龄、性别、吸烟、糖尿病病程、血糖、肾肝功能及其他治疗等因素后,发现三类药物与瘙痒显著相关:α-糖苷酶抑制剂(一类口服降糖药)、DPP-4抑制剂(另一类现代降糖药)和他汀类降脂药。胰岛素注射最初与瘙痒有关,但在调整疾病严重程度后,该关联消失。
药物叠加效应
由于许多糖尿病患者同时服用多种药物,研究者进一步考察了这三类关键药物的联合使用情况。他们将未使用任何上述药物的人与仅使用其中一种、两种或三种药物的人进行比较。结果呈现出明确的模式:使用的药物种类越多,慢性瘙痒的几率越高。联合使用两类药物与约75%更高的瘙痒几率相关,而同时使用三类药物则与大约两倍的瘙痒几率相关,即便在对健康差异进行仔细调整后仍然成立。分组分析显示大多数模式在性别和年龄组间一致,但有一项信号尤为显著:肾功能中度减退者中,使用α-糖苷酶抑制剂与瘙痒显著相关,提示肾脏对药物的清除减少可能会加重皮肤副作用。
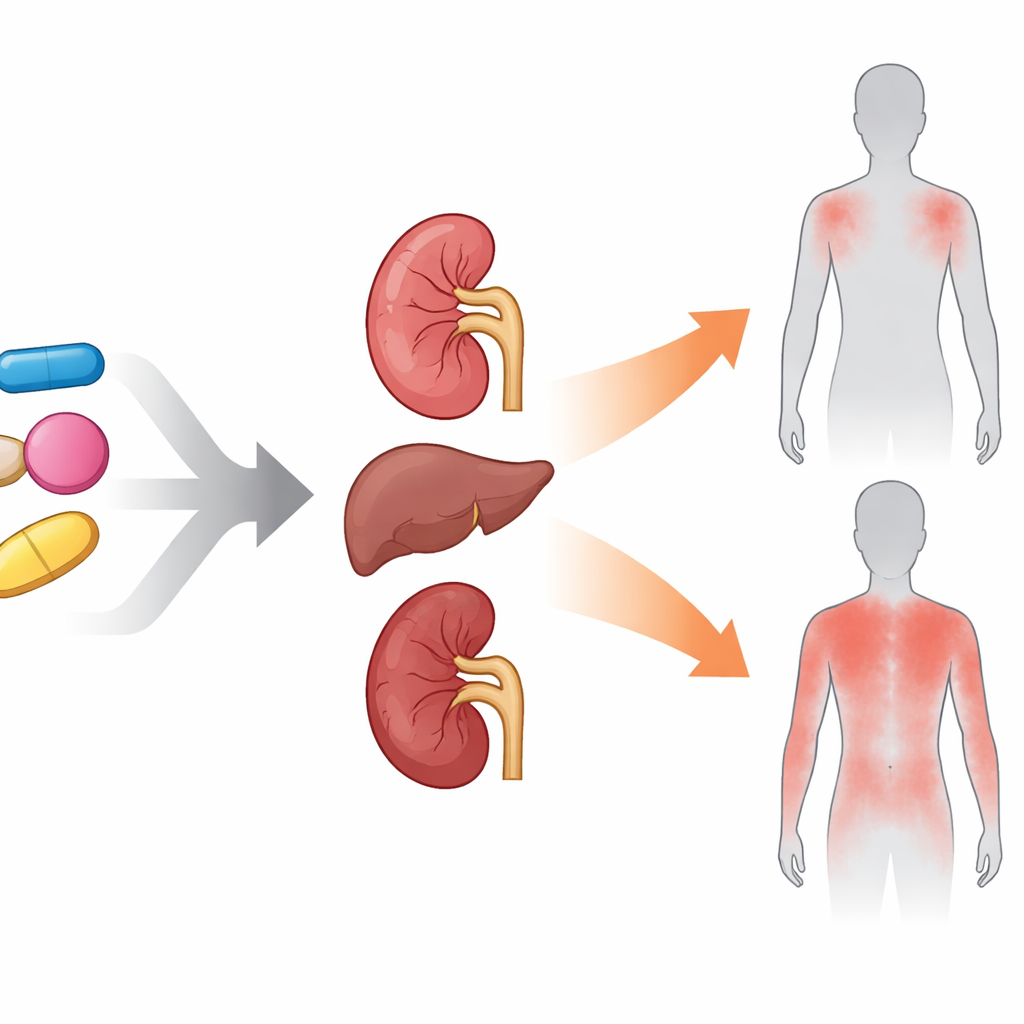
体内可能发生的机制
作者讨论了几种可能的生物学解释。糖尿病本身可导致皮肤干燥、损伤小神经纤维并引发低度炎症,这些变化都可能使机体更易出现瘙痒。在此基础上,特定药物可能影响免疫反应或改变皮肤与神经的反应性。DPP-4抑制剂已与某些起泡性皮肤病相关,提示其中可能存在免疫成分;而他汀类药物可细微地改变免疫细胞平衡,并可能在部分人群诱发过敏样反应。α-糖苷酶抑制剂主要经肾脏清除,因此当肾功能下降时,药物及其代谢产物可能在体内累积并与皮肤神经末梢相互作用。
对患者和临床医生的意义
这项研究无法证明这些药物直接导致慢性瘙痒,因为它只捕捉了单一时间点的数据,且未追踪症状何时出现与何时开始用药之间的先后关系。它也缺乏药物剂量的详细信息以及某些可能重要的生物标志物。尽管如此,研究强调了几类常用糖尿病与降脂药物与令人困扰的慢性瘙痒之间的强烈且一致的关联,尤其是在这些药物联合使用或肾功能受损时。对于正在与持续瘙痒斗争的2型糖尿病患者,研究结果提示对其用药清单进行审查——不仅仅关注血糖——可能提供线索与可选方案。对临床医生而言,提醒在多药联合治疗的患者中关注皮肤症状,必要时考虑调整治疗方案或加强监测,同时等待未来研究来理清确切机制。
引用: Xu, M., Gao, X., Liu, Z. et al. The effect of medication use on chronic pruritus in patients with type 2 diabetes mellitus: a multicenter cross-sectional study. Sci Rep 16, 11512 (2026). https://doi.org/10.1038/s41598-026-42229-0
关键词: 2型糖尿病, 慢性瘙痒, 药物副作用, 他汀类药物, DPP-4抑制剂