Clear Sky Science · zh
异质性内分泌细胞组成决定人类胰岛功能表型
为什么胰腺里的小簇团很重要
糖尿病影响数以百万计的人,但科学家仍在揭示那些控制血糖的胰腺小细胞簇为何在不同人之间存在差异。本研究深入分析了数百名未确诊糖尿病器官捐献者的这些簇——称为胰岛——以了解其内部构成如何变化以及这种差异如何可能影响未来的糖尿病风险和治疗。
仔细观察人类胰岛
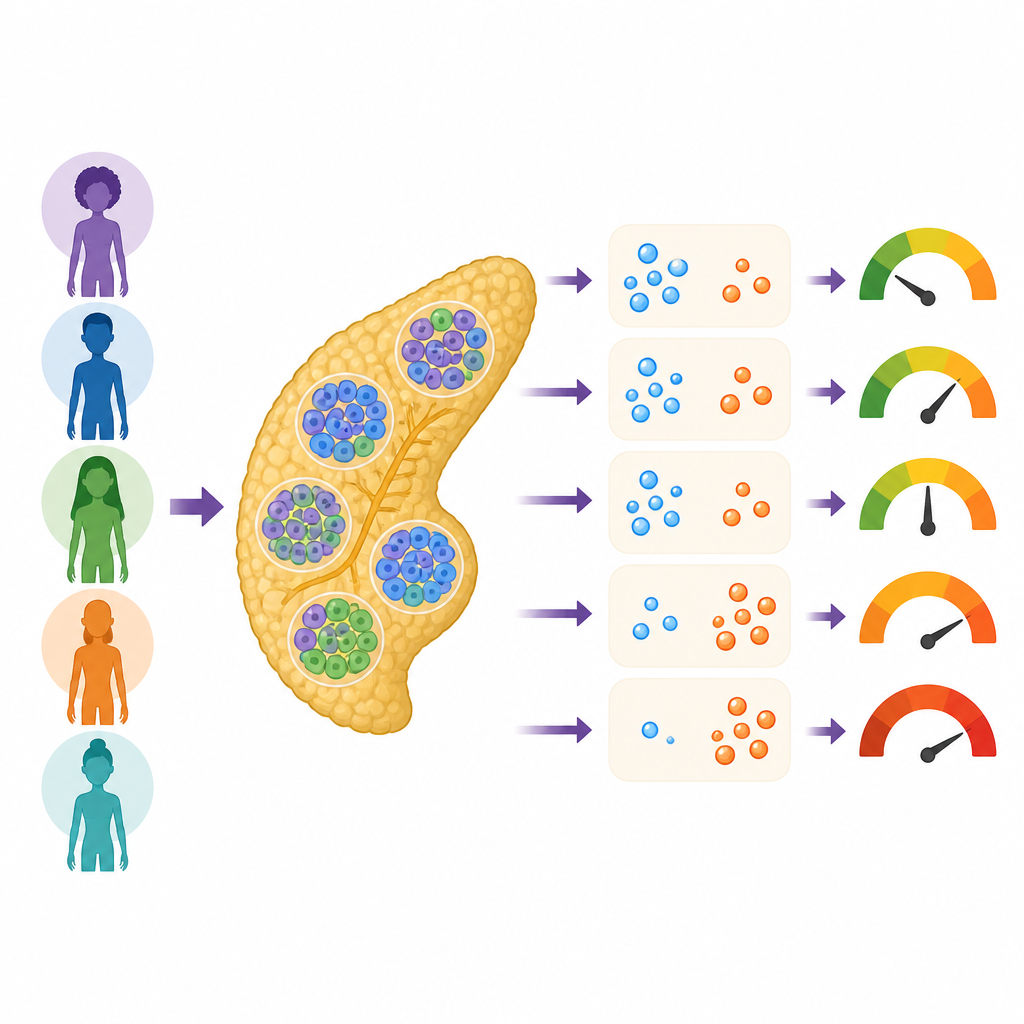
研究人员与综合胰岛分发计划(Integrated Islet Distribution Program)合作,该网络从器官捐献者处收集人类胰岛并分发给科学家。对299名未被诊断为糖尿病的供体,团队结合了三类检测:胰岛释放激素的能力、显微镜下的细胞形态以及供体DNA显示的祖源与糖尿病遗传风险。这些胰岛来自不同年龄、体型以及报告的种族和族裔背景的男女,构成了人类多样性的丰富快照。
激素释放存在巨大差异
每个胰岛包含多种内分泌细胞,包括释放胰岛素以降低血糖的β细胞、释放胰高血糖素以升高血糖的α细胞,以及分泌生长抑素以抑制邻近细胞的δ细胞。当团队将胰岛暴露于变化的葡萄糖水平和其他化学信号时,发现不同供体之间在胰岛素和胰高血糖素释放量上存在显著差异。这些差异部分与熟悉的特征相关,如体重指数和长期血糖水平,但这些因素只能解释部分情况。
罕见的δ细胞带来的意外作用
在显微镜下,科学家测量了每个胰岛中β、α与δ细胞所占的比例。平均而言,约58%的内分泌细胞为β细胞,34%为α细胞,仅8%为δ细胞,但不同供体之间的组合差异很大。如预期,更多的β细胞通常意味着更强的胰岛素释放,更多的α细胞意味着更高的胰高血糖素释放。令人惊讶的是体量较小的δ细胞群体影响之大。δ细胞比例更高的胰岛往往胰岛素释放较少,并在若干测试中表现出较弱的反应,即便在校正了供体年龄、性别、体型和处理条件后仍然显著。
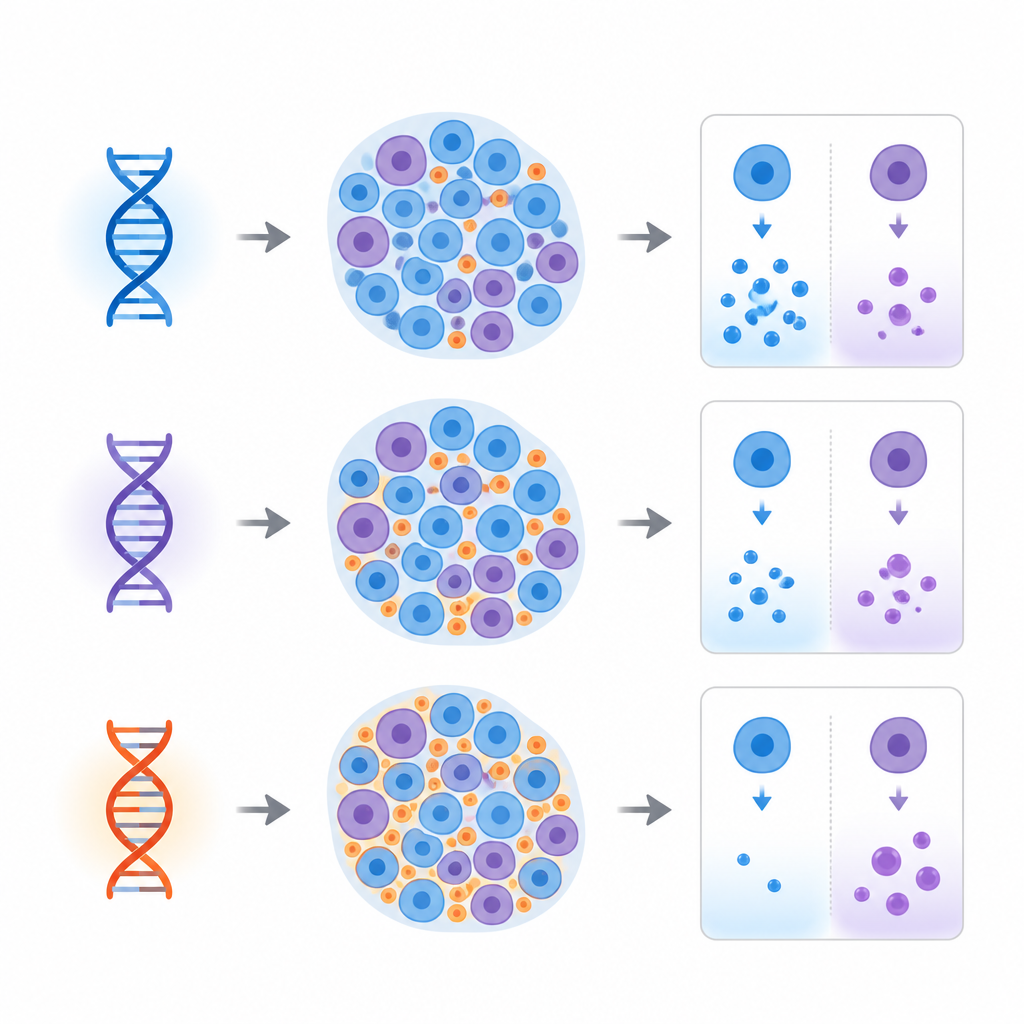
将细胞组合与祖源和遗传风险联系起来
团队随后探究这些细胞组合和激素模式是否与祖源及遗传糖尿病风险一致。利用DNA数据,他们推断了每位供体的遗传祖源,并基于多种已知的1型与2型糖尿病相关变异计算了风险评分。他们发现胰岛组成与受访报告的种族或族裔以及基因预测的祖源有关。例如,具有东亚祖源的供体往往β细胞较多而α细胞较少。最值得注意的是,2型糖尿病遗传风险评分较高的人,其胰岛中δ细胞的占比倾向于更大。对另一数据集中单细胞基因活性所做的补充分析显示,许多与2型糖尿病相关的基因在δ细胞中特别活跃,这强化了这一罕见细胞类型与未来糖尿病风险之间的联系。
这对糖尿病护理意味着什么
对普通读者而言,核心观点是并非所有胰岛都相同,这些差异与我们的基因、背景以及身体处理血糖的方式有关。即便是β、α与δ细胞比例的细微变化,也能改变可用胰岛素的量和血糖控制的紧密程度。这项工作表明,关注胰岛细胞组成,特别是常被忽视的δ细胞,可能有助于改进实验室研究的解释、设计β细胞替代治疗以及理解为何糖尿病在不同个体间表现不同。
引用: Evans-Molina, C., Pettway, Y.D., Saunders, D.C. et al. Heterogeneous endocrine cell composition defines human islet functional phenotypes. Nat Commun 17, 4223 (2026). https://doi.org/10.1038/s41467-026-70689-5
关键词: 人类胰岛细胞, 胰岛素与胰高血糖素, δ细胞, 2型糖尿病风险, 遗传血统