Clear Sky Science · zh
克隆进化分析揭示胰腺导管内乳头状黏液性肿瘤(IPMN)恶性转化的模式
为何微小的胰腺囊肿重要
胰腺癌是死亡率极高的癌症之一,主要因为通常发现时已属晚期。然而,许多患者在影像检查中会发现胰腺内的小型含液囊肿,称为导管内乳头状黏液性肿瘤(IPMNs)。这些囊肿在癌症形成前多年即可被看到,为预防提供了罕见的时间窗口。挑战在于判断哪些囊肿会保持静止、哪些会发展为威胁生命的胰管腺癌(PDAC)。本研究提出了一个简单但关键的问题:这些囊肿在DNA和组织水平上究竟如何转变为癌症?
追踪癌前囊肿的生命史
研究人员分析了来自12例患者术中切除的IPMN。研究中不将每个肿瘤视为一个整体块状物,而是从每个病变取多个区域样本——低级别病变、高级别病变,以及伴随存在时的邻近侵袭性癌变。他们对47份肿瘤样本及配对的正常组织进行了全基因组测序和数千个基因的表达(转录组)测定。由此得以重建癌细胞的“家谱”,追踪DNA损伤如何随时间累积,并将遗传改变与细胞行为和周围免疫环境的变化联系起来。
从囊肿到癌的两条主要路径
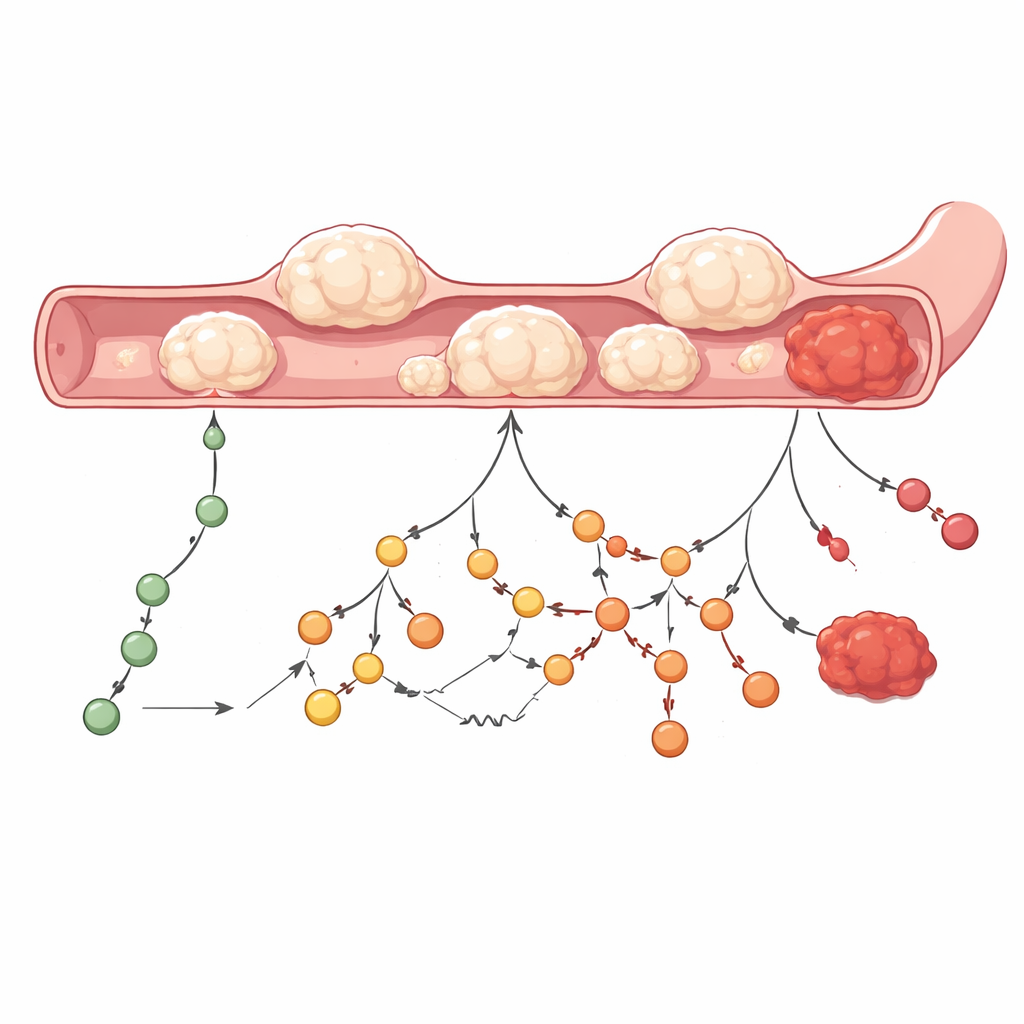
DNA家谱显示出两种广泛的进化模式。在大多数患者中,病变的所有部分都可追溯到一个创始克隆,类似一棵有单一树干随后分枝的树。而在另一些患者中,看起来像单一囊肿的不同区域实际上源自独立的起始克隆并列生长,更像灌木丛。这两类模式都表现出基因损伤的阶梯式积累:早期的、共享的突变如KRAS和GNAS出现在树干部分,而后期变化——包括TP53、LRP1B的改变以及像RNF43和U2AF1等基因的丢失——与高级别癌前病变和侵袭性癌相关。重要的是,称为结构变异和拷贝数改变的大尺度DNA重排在确诊的癌症中远多于IPMN,且在进化更分枝、更复杂的病变中尤其富集。
隐藏的突变力量与DNA不稳定性
通过分析不同类型突变的“特征谱”,团队能够推断出随着时间塑造这些基因组的过程。与年龄相关的磨损贯穿始终,有助于启动IPMN并推动其缓慢扩展。在某些病例中,其他突变过程在晚期开启,包括与可引发高频突变的酶相关的变化,以及提示染色体水平不稳定的模式。有趣的是,某些通常与错配修复缺陷相关的插入–缺失模式出现在早期,尽管常规检测显示这些肿瘤并不具有典型的错配修复失败。这提示可能存在其他更微妙的DNA维护失调,悄然推动部分IPMN朝向更混乱的基因组和更高风险发展。
基因表达模式与周围免疫细胞
RNA数据表明IPMN并非都沿同一路线发展。研究者识别出两大表达聚类。一类聚类具有更高的总体突变负荷、与更具侵袭性的“鳞状样”胰腺癌亚型相关基因的活性增高,并常见LRP1B的改变;这一类病变也倾向于有更多的杀伤性(CD8+)T细胞存在。另一类更接近“经典”胰腺亚型,通常预后相对较好,且表现出如GATA6、HNF4A、KRAS和GNAS等基因的较高表达。将癌前样本与侵袭样本比较时,他们发现随病变进展为PDAC,组织更被癌症相关成纤维细胞(形成致密瘢痕样基质的支持细胞)占据,并失去部分正常上皮特征,同时T细胞总体减少。这种肿瘤微环境的转变与更具侵袭性的分子特征相一致。
对患者与早期检测的意义
总体而言,该研究表明IPMN常由多个遗传上不同的细胞群组成,这些群体可能沿不同路径向癌进展——有时也可能不进展。有些病变由单一祖先克隆生长,逐步获得危险改变;另一些则包含数个并行进化的独立克隆,每个克隆都有其自身的DNA缺陷和免疫足迹。大尺度结构DNA变化和某些基因表达模式标志着从无害囊肿向侵袭性肿瘤的转折。对患者而言,这项工作说明了为何仅凭影像难以预测风险,也解释了为何囊液中单一突变检测可能遗漏全貌。从长远看,结合全基因组与基于RNA的读数——并可能将其适配到侵入性更小的取样方法——可帮助医生将可安全观察的低风险囊肿与需及时手术的高风险囊肿区分开来,为真正预防胰腺癌提供一条可行路径。
引用: Pea, A., He, X., Upstill-Goddard, R. et al. Clonal evolutionary analysis reveals patterns of malignant transformation of Intraductal Papillary Mucinous Neoplasms of the pancreas. Nat Commun 17, 3427 (2026). https://doi.org/10.1038/s41467-026-69762-w
关键词: 胰腺癌, 癌前囊肿, 肿瘤进化, 基因组不稳定性, 肿瘤微环境