Clear Sky Science · zh
一种STAT3降解剂在对venetoclax耐药的急性髓系白血病中显示出疗效
为何血液肿瘤的耐药性至关重要
对于急性髓系白血病(AML)患者而言,这是一种发展迅速的血液和骨髓癌症,新药改善了早期反应但并未显著延长长期生存。一种广泛使用的药物venetoclax可以将疾病诱导入缓解,但许多患者最终会复发,因为癌细胞学会绕过该治疗。此研究探究了这种逃逸的原因,并测试了一类旨在拆除白血病细胞内关键生存开关的新型药物,为目前选择有限的患者打开了可能的路径。
驱动病变血细胞的强大开关
研究人员关注一种名为STAT3的蛋白,它作为许多调控血细胞生长与生存基因的开关。当STAT3异常活跃时,会推动未成熟血细胞增殖并抵抗正常的死亡信号。利用基因工程小鼠,其造血细胞产生持续激活形式的STAT3,团队证明了单靠STAT3就能驱动一种与人类AML非常相似的髓系血癌。这些小鼠出现脾和肝肿大,器官内充斥未成熟白细胞,并明显偏向产生髓系细胞而非健康的平衡血细胞,从而确立了STAT3不仅是旁观者,而是白血病的直接驱动因子。
venetoclax耐药如何劫持细胞的能量工厂
venetoclax通过阻断BCL2发挥作用,BCL2可防止受损细胞死亡。然而随着时间推移,存活下来的白血病细胞常常转而依赖其他备份蛋白和通路。团队发现,在被制成对venetoclax耐药的细胞系中,STAT3水平显著上升,同时其伙伴蛋白MCL1也升高,后者也是抵抗细胞死亡的重要保护因子。来自数百名接受venetoclax为基础方案治疗的患者的详细数据表明,无论年龄或治疗组合如何,那些白血病细胞携带较高活化STAT3水平的患者缓解期更短、总体生存更差。在耐药细胞和患者样本中,一种位于线粒体内的STAT3形式尤其增加,并与线粒体内部皱褶肿胀、变形相关联,这些都是能量代谢受压和重编程的标志。
拆除STAT3,而不仅仅是阻断它
鉴于传统的STAT3抑制剂在临床上屡有难题,研究者转向了一种更新的策略:靶向蛋白降解。与抑制STAT3活性不同,小分子“降解剂”通过标记STAT3,使其被细胞的回收降解机制清除。在对venetoclax耐药的AML细胞系中,两种实验性降解剂KTX‑201和KTX‑105有效移除了STAT3及其激活形式,同时不影响相关蛋白。这触发了强烈的细胞死亡,降低了白血病细胞对MCL1的依赖,并在一定程度上恢复了线粒体结构和功能。在来自AML患者和venetoclax耐药AML患者的细胞中,降解剂清除STAT3并促使未成熟癌细胞分化为更正常的红白血细胞,而对健康供者细胞影响甚微,提示其对病变干/祖细胞具有一定选择性。
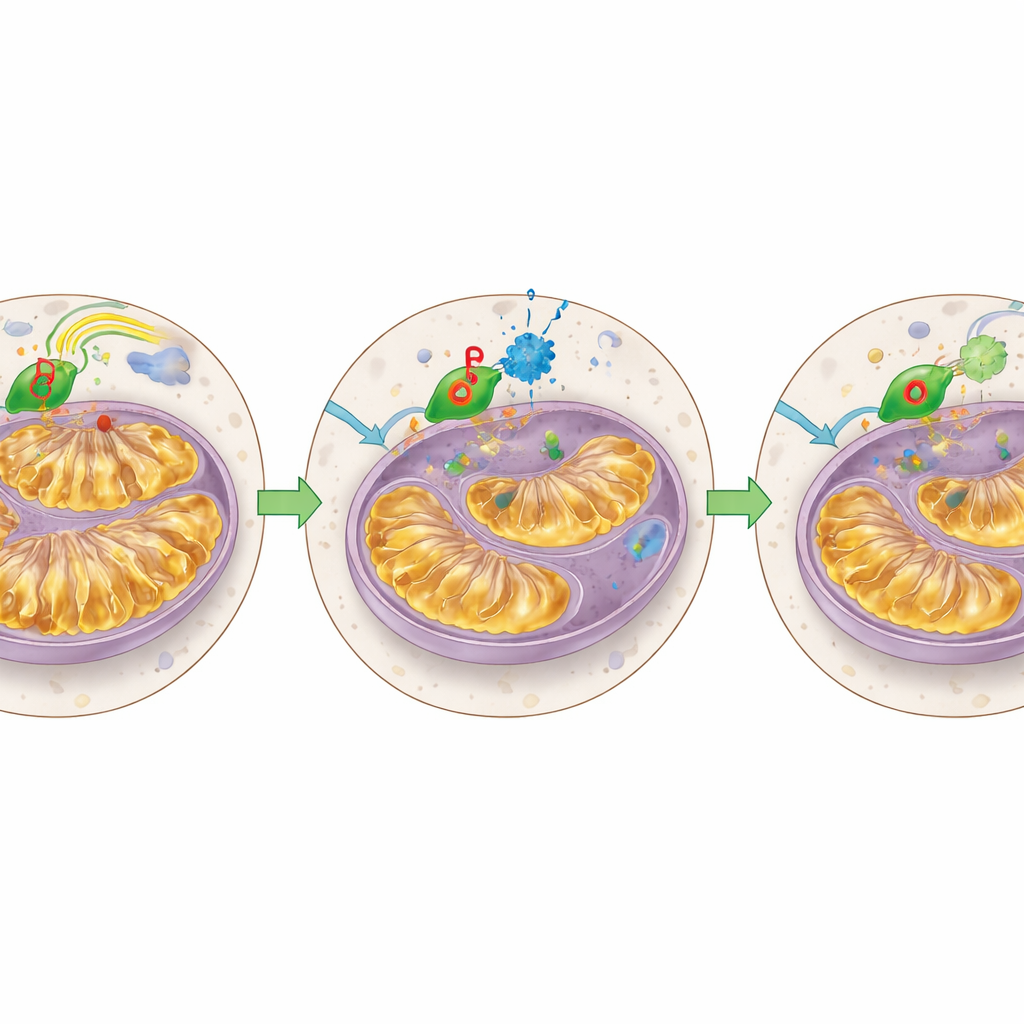
修复受损线粒体并在体内模型中测试
进一步深入观察线粒体,团队显示STAT3降解剂降低了线粒体内STAT3含量,减少了异常扩张的内膜皱褶,并将能量输出转回更接近正常的状态。venetoclax耐药细胞的线粒体一直处于“高负荷”运行,能量产出高但处理应激的备用能力很低;降解剂治疗使这一状况冷却下来。随后研究者在小鼠模型中测试,这些模型携带对venetoclax耐药的白血病细胞系或来源于患者的耐药AML细胞。在这些动物中,一种处于临床阶段的降解剂KT‑333显著降低了白血病细胞中的STAT3和MCL1水平,缩小了骨髓中发起白血病的未成熟细胞库,并与未治疗小鼠相比显著延长了存活期。
这对未来AML治疗意味着什么
总体来看,这些发现表明AML中的venetoclax耐药与STAT3通路过度活化密切相关,该通路既重塑基因活动,也改变线粒体行为以维持白血病细胞存活。通过选择性地摧毁STAT3,降解剂药物能够切断这一逃逸通路,恢复更正常的线粒体结构,推动癌细胞走向凋亡或成熟,并在临床前模型中改善结局。对于不再对现有疗法响应的患者,像KT‑333这样的STAT3降解剂可能提供一种新的、与突变无关的方法来针对耐药白血病细胞的核心生存机制,目前它们已进入早期临床试验阶段。
引用: Chakraborty, S., Morganti, C., Zaldana, K. et al. A STAT3 degrader demonstrates efficacy in venetoclax resistant acute myeloid leukemia. Leukemia 40, 717–729 (2026). https://doi.org/10.1038/s41375-026-02883-9
关键词: 急性髓系白血病, venetoclax耐药, STAT3降解剂, 线粒体功能障碍, 靶向蛋白降解