Clear Sky Science · sv
Åtgärder för att övervaka genomförandet av paket med grundläggande hälsoförmåner i nationell skala
Varför detta spelar roll för vardagshälsan
När människor tänker på sjukvård frågar de ofta: ”Finns det en klinik i närheten?” Men närhet till en klinik hjälper inte om den saknar läkemedel, tester eller utbildad personal. Denna studie undersöker Malawi, ett låginkomstland i södra Afrika, för att ställa en enkel men avgörande fråga: hur många lever faktiskt inom räckhåll för kliniker och sjukhus som verkligen är förberedda att leverera grundläggande vård – från vaccinationer och förlossningsvård till behandling av hjärtsjukdomar och kirurgi?
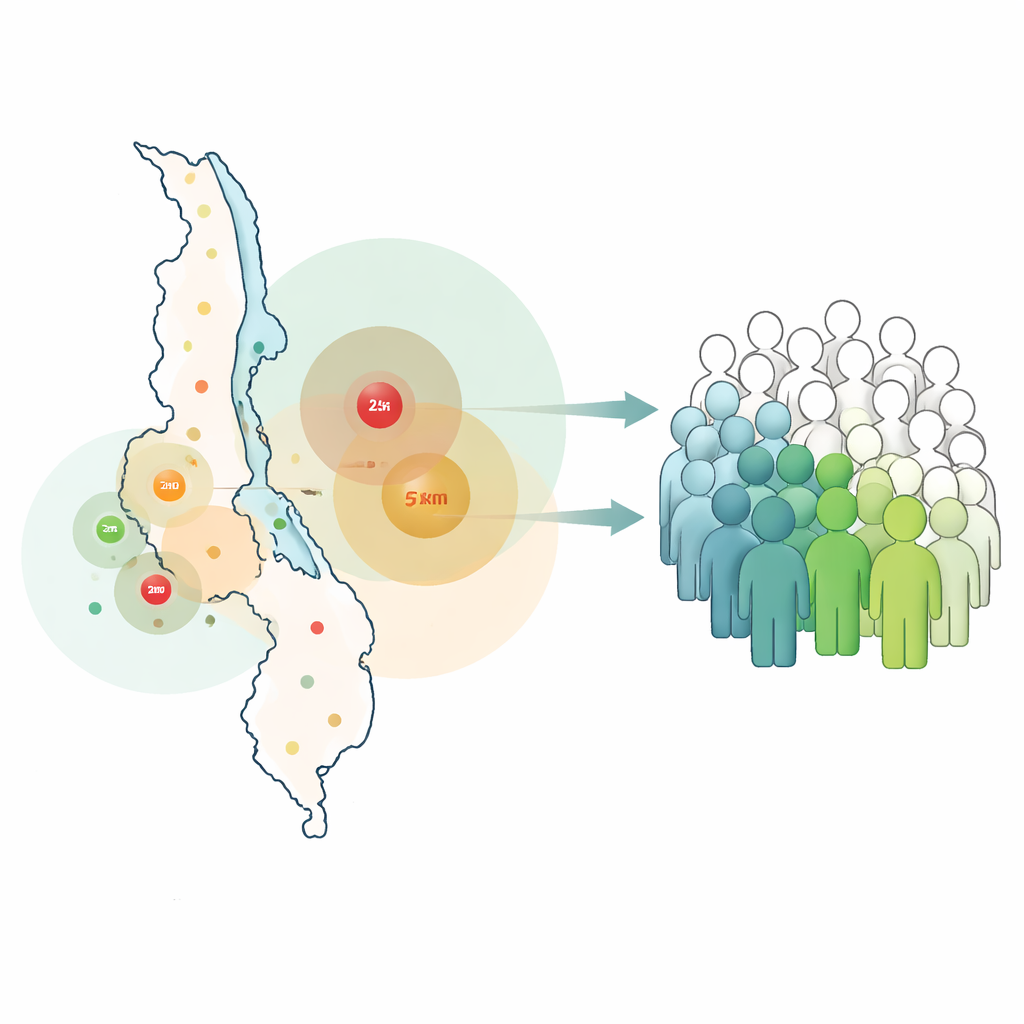
Att se bortom avståndet till verklig tillgång
Många regeringar definierar numera ”paket med grundläggande hälsoförmåner”, listor över tjänster som alla bör kunna få som del av universell hälsotäckning. Ändå har de flesta länder svårt att följa vem som faktiskt täcks. Traditionella hushållsundersökningar är utmärkta för några vanliga tjänster, som barnvaccinationer, men de täcker sällan hela spektrumet av vård som människor behöver och bortser från om anläggningar är försedda och bemannade. Forskarna bakom denna studie använde en annan strategi: de kombinerade en landsomfattande undersökning av vårdinrättningar i Malawi med detaljerade befolkningskartor för att uppskatta vem som bor nära inrättningar som är redo att leverera specifika tjänster.
Kontrollera om kliniker verkligen är redo
Teamet började med en global lista över kostnadseffektiva, högprioriterade hälsointerventioner och matchade 280 av dem mot frågor i Malawis Harmonized Health Facility Assessment från 2019. För 129 tjänster kunde de bygga ”beredskaps”-checklistor som inkluderade grundläggande saker som infrastruktur, diagnostiska tester, läkemedel och utbildad vårdpersonal. En anläggning räknades som redo för en tjänst endast om alla minimala ingredienser fanns. De använde sedan kartbaserad analys för att rita upptagningsområden – 5 kilometer runt primärvårdsenheter och 25 kilometer runt högre nivåer av sjukhus – och överlagrade dessa med finfördelade befolkningsdata för att se vilken andel av malawierna som bodde inom räckhåll för en redo inrättning.
Var Malawi lyckas
Resultaten visar tydliga framgångar inom områden som länge stödts av nationell politik och internationella givare. Anläggningarna var generellt väl förberedda för barnvaccinationer, hiv-behandling och malariavård. Till exempel hade de flesta kliniker de grundläggande verktygen och läkemedlen för att behandla okomplicerad malaria, och mer än hälften av befolkningen bodde inom 5 kilometer från en anläggning som var redo att leverera den vården. Liknande mönster framkom för förstahands hiv-behandling och vissa sexuellt överförbara infektioner, där både beredskap och befolkningsskydd var relativt höga i hela landet.
Den tysta bristen på kronisk och kirurgisk vård
I stark kontrast låg tjänster för långvariga tillstånd och mer komplexa behandlingar mycket efter. Mycket få anläggningar var redo att erbjuda pågående vård för kronisk astma eller kronisk obstruktiv lungsjukdom, och endast en liten del av malawierna bodde nära anläggningar som var förberedda att hantera dessa tillstånd. Beredskapen för hjärtsjukvård var också påfallande låg, med många distriktsjukhus som saknade viktiga tester, läkemedel eller personal, och endast en måttlig andel av befolkningen inom räckhåll för sjukhus som kunde behandla hjärtinfarkter eller akut hjärtsvikt. Kirurgisk vård visade liknande brister, där endast en minoritet av högre nivåer av sjukhus var utrustade för att utföra grundläggande operationer. Kartor per distrikt avslöjade stora geografiska skillnader: vissa områden hade relativt bra täckning för tjänster som hiv-behandling eller familjeplanering, medan täckningen för diabetes och kronisk lungsjukdom var dålig nästan överallt.
Att omvandla data till bättre planering
Bortom huvudtalen är metoden i sig ett viktigt bidrag. Genom att spåra ”beredskapskaskader” för varje tjänst kunde författarna peka ut vilken saknad insats – såsom ett specifikt instrument, ett labbtest eller ett läkemedel – som orsakade den största kapacitetsminskningen. De visade också att många ”inte tillämpligt”-poster i undersökningen i praktiken signalerade att vissa tjänster helt enkelt inte erbjuds vid vissa typer av anläggningar, särskilt för kronisk och avancerad vård. Metoden kan upprepas över tid och anpassas till andra länder som använder liknande anläggningsundersökningar, vilket ger hälsoministerier ett praktiskt sätt att anpassa sina förmånspaket till vad systemet faktiskt kan leverera och att avgöra var investeringar i förnödenheter, utrustning eller personal kommer att minska de största luckorna.
Vad detta betyder för patienter och beslutsfattare
I vardagliga termer visar studien att Malawi har gjort verkliga framsteg inom tjänster som varit prioriterade i årtionden, som barnvaccination, hiv och malaria – men att människor med kroniska sjukdomar eller kirurgiska behov ofta fortfarande befinner sig långt från redo vård. Den nya måtten ”input-justerad täckning” följer inte vem som faktiskt använder tjänsterna eller hur bra vården är, men den besvarar en avgörande fråga: finns det en korrekt utrustad anläggning tillräckligt nära för att nå? Genom att kombinera beredskapskontroller med kartor över var människor bor ger detta arbete en tydligare, mer realistisk bild av vem som verkligen täcks och var hälsosystemet behöver växa härnäst.
Citering: Ahmed, S., Sun, J., Cao, Y. et al. Measures to monitor the implementation of Essential Health Benefit Packages at a national scale. npj Health Syst. 3, 27 (2026). https://doi.org/10.1038/s44401-026-00081-4
Nyckelord: universell hälsotäckning, beredskap på vårdinrättningar, Malawis hälsosystem, geospatial tillgång till vård, grundläggande hälsotjänster