Clear Sky Science · sv
Föreningen mellan kvoten blodureakväve och albumin och 30-dagars dödlighet hos kritiskt sjuka barn med akut njurskada
Varför detta är viktigt för sjuka barn
När barn blir allvarligt sjuka utsätts ofta njurarna för stor belastning, och läkare måste snabbt bedöma vilka små patienter som står inför störst risk. Denna studie ställer en enkel fråga med livsavgörande implikationer: kan ett grundläggande blodprov, som redan tas i nästan alla intensivvårdsavdelningar, hjälpa till att förutsäga vilka barn med plötsliga njurproblem som löper störst risk att avlida inom en månad?
Ett enkelt tal från rutinprover
Forskarna fokuserade på ett mått kallat kvoten mellan blodureakväve och albumin, eller BAR. Ureakväve är en avfallsprodukt som ansamlas när njurarna inte fungerar väl eller när kroppen bryter ner mycket protein. Albumin är ett huvudprotein i blodet som speglar nutrition, inflammation och kroppens reserver. Genom att se till balansen mellan dessa två fångar BAR både hur ansträngda njurarna är och hur starka eller uttömda kroppens övriga reserver är. Eftersom båda värdena kommer från vanliga blodprov kan BAR beräknas snabbt och billigt för nästan alla inneliggande barn.
Vem som studerades på intensivvårdsavdelningen
Teamet analyserade journaler från en stor kinesisk databas för pediatrisk intensivvård, med barn som lades in mellan 2010 och 2018. De inkluderade 1 778 patienter äldre än 28 dagar och yngre än 18 år som hade akut njurskada, ett plötsligt fall i njurfunktionen. Alla hade BAR mätt kring tiden för intag på intensivvården. Barn som genomgått operation, vårdats mindre än 24 timmar eller saknade viktiga uppgifter exkluderades. Huvudutfallet som teamet följde var om varje barn fortfarande levde 30 dagar efter intag.
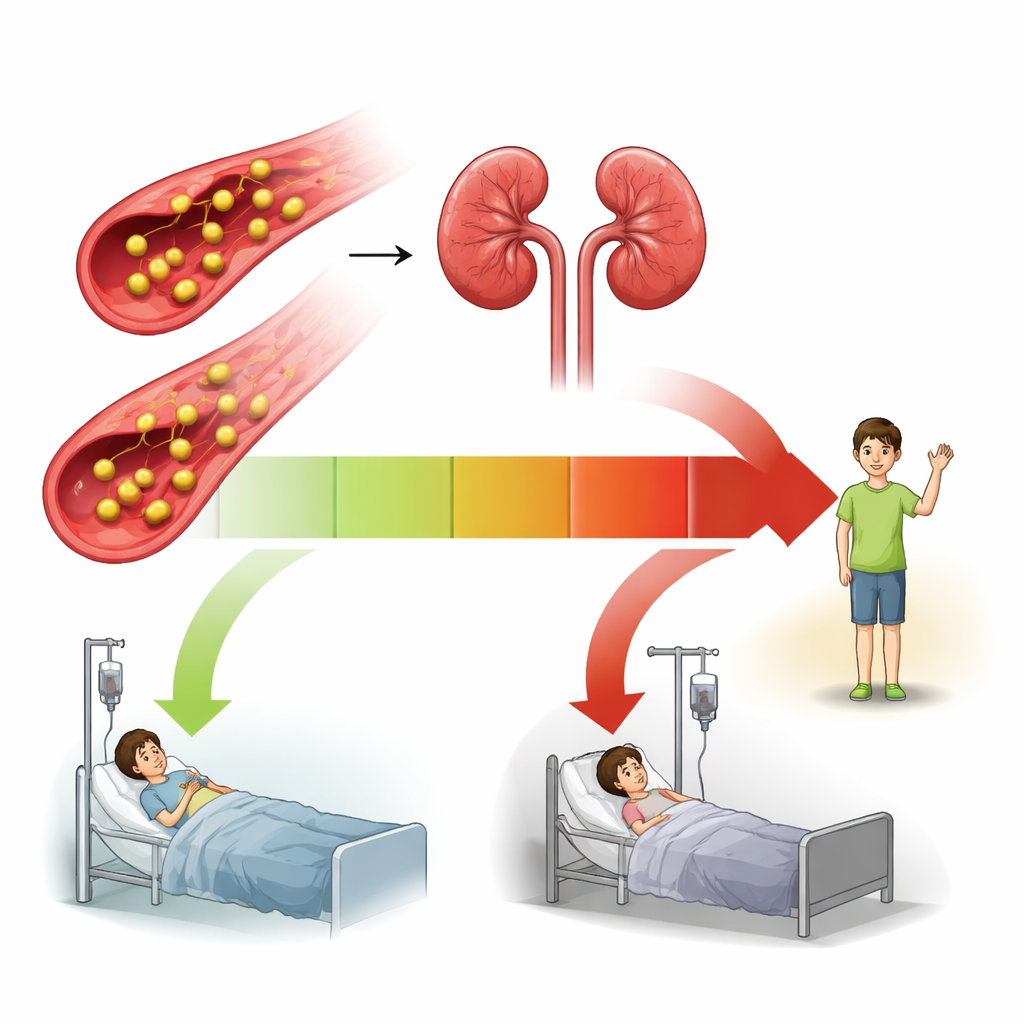
Högre BAR förknippat med högre korttidsrisk för död
Med statistiska modeller som tog hänsyn till ålder, kön, andra sjukdomar, vitala parametrar och många laboratorieresultat fann forskarna ett tydligt mönster: när BAR steg ökade också sannolikheten att avlida inom 30 dagar. Barn i gruppen med högt BAR hade nästan dubbelt så hög dödsrisk jämfört med dem i gruppen med lågt BAR, även efter justering för hur sjuka de var på andra sätt. När forskarna granskade data närmare var sambandet inte enkelt linjärt. Vid mycket låga BAR-värden steg inte risken, men bortom en viss gräns ökade faran kraftigt för varje ytterligare ökning av kvoten.
En vändpunkt och hur väl BAR förutsäger risk
Genom att passa flexibla kurvor till data identifierade teamet en "vändpunkt" för BAR på cirka 2,5, ovanför vilken dödsrisken ökade kraftigt. De testade också hur väl BAR ensam kunde skilja mellan barn som överlevde och de som inte gjorde det, och jämförde med dess två komponenter — ureakväve och albumin — samt en annan vanlig blodmarkör. BAR presterade bättre än albumin och bättre än jämförelsemarkören, och var åtminstone lika informativt som enbart ureakväve. Viktigt är att sambandet mellan högre BAR och högre dödlighet stod sig över pojkar och flickor, olika åldrar, stadier av njurskada och stora medföljande tillstånd som sepsis eller cancer.
Vad detta kan betyda för omvårdnad vid sängen
Författarna menar att BAR kan fungera som en snabb, vid-sängen "varningsflagga" på pediatriska intensivvårdsavdelningar. Ett högt BAR vid intag verkar identifiera barn vars njurar är överväldigade och vars allmänna reserver är uttömda, vilket signalerar ett större behov av noggrann övervakning och kraftfullt stöd. Samtidigt har studien begränsningar: den kommer från ett enda sjukhus, bygger på tidigare journaler och kan inte bevisa att BAR i sig orsakar sämre utfall. Författarna betonar att större, prospektiva studier i flera center behövs. Ändå tyder deras arbete på att en enkel kvot från rutinblodprover kan hjälpa läkare att upptäcka de mest utsatta barnen med akut njurskada och potentiellt ingripa tidigare för att rädda fler liv.
Citering: Gao, Y., Wu, F., Zhang, Y. et al. Association between the blood urea nitrogen to albumin ratio and 30-day mortality in critically ill children with acute kidney injury. Sci Rep 16, 11923 (2026). https://doi.org/10.1038/s41598-026-42203-w
Nyckelord: pediatrisk intensivvård, akut njurskada, njurbiomarkörer, risk vid kritisk sjukdom, barnadödlighet