Clear Sky Science · pt
Traduzindo modelos preditivos para a prática clínica: árvores rápidas e francas para delirium pós‑operatório usando dados de rotina
Por que isto importa para pacientes após a cirurgia
Acordar da cirurgia confuso, agitado ou incapaz de se concentrar é mais do que uma recuperação difícil—pode ser um sinal de delirium pós‑operatório, uma complicação comum, especialmente em pacientes idosos ou frágeis. O delirium está associado a internações mais longas, perda de independência e até aumento do risco de morte. Muitos hospitais dispõem de ferramentas computacionais complexas que, em teoria, poderiam identificar quem está em risco. No entanto, essas ferramentas raramente chegam à beira do leito, porque são difíceis de usar no ritmo acelerado do atendimento real. Este estudo explora se regras de decisão muito simples e fáceis de memorizar podem ajudar clínicos ocupados a identificar pacientes de alto risco usando apenas as informações que já coletam diariamente.
Confusão após a cirurgia e por que é difícil prever
O delirium pós‑operatório é uma perturbação súbita da atenção e da consciência que pode surgir nas horas após a anestesia. É particularmente comum entre adultos mais velhos e pessoas com múltiplos problemas médicos. Pesquisadores há muito sabem que fatores como idade avançada, estado físico geral, doenças pré‑existentes e sinais de comprometimento da memória ou da função aumentam esse risco. Muitas ferramentas de predição foram desenvolvidas com base nesses fatores, mas frequentemente exigem questionários extensos, testes especiais ou software sofisticado. Na prática de rotina, onde a equipe acumula várias tarefas e pacientes, essas exigências fazem com que até mesmo a triagem recomendada por diretrizes seja frequentemente pulada ou aplicada de forma inconsistente.
Árvores de decisão simples construídas a partir de dados hospitalares cotidianos
Os autores concentraram‑se em um tipo reduzido de auxílio à decisão chamado "árvore rápida e franca". Em vez de processar dezenas de números, essas árvores dependem de apenas alguns sinais-chave verificados um após o outro, e permitem uma decisão assim que um sinal claro de risco aparece. Usando registros eletrônicos de saúde de mais de 61.000 adultos submetidos a cirurgias não cardíacas e não neurológicas em um grande hospital alemão, a equipe testou se árvores previamente desenhadas em cenários de pesquisa bem controlados funcionariam ainda no mundo confuso da documentação de rotina. Eles também compararam essas árvores simples com métodos mais complexos, como regressão logística, florestas aleatórias e máquinas de vetor de suporte, e então construíram árvores atualizadas ajustadas especificamente aos dados do mundo real.
Quão bem as regras simples se saíram?
Quando as árvores de decisão originais foram aplicadas aos dados hospitalares tal como estavam, seu desempenho caiu, refletindo as diferenças entre registros limpos de pesquisa e prontuários do dia a dia. No entanto, quando os pesquisadores mantiveram a estrutura da árvore, mas ajustaram os valores de corte—por exemplo, alterando ligeiramente os limiares de idade ou pontuação de saúde—sua capacidade de distinguir pacientes que desenvolveram ou não delirium melhorou. As árvores atualizadas atingiram uma "acurácia balanceada" de cerca de 58% antes da cirurgia e 60% quando informações do intraoperatório, como duração da anestesia, foram incluídas. Importante, esse desempenho ficou no mesmo patamar dos modelos de aprendizado de máquina muito mais intrincados, que não ofereceram vantagem significativa apesar de sua complexidade e tendência a ajustar‑se demais aos dados de treinamento.
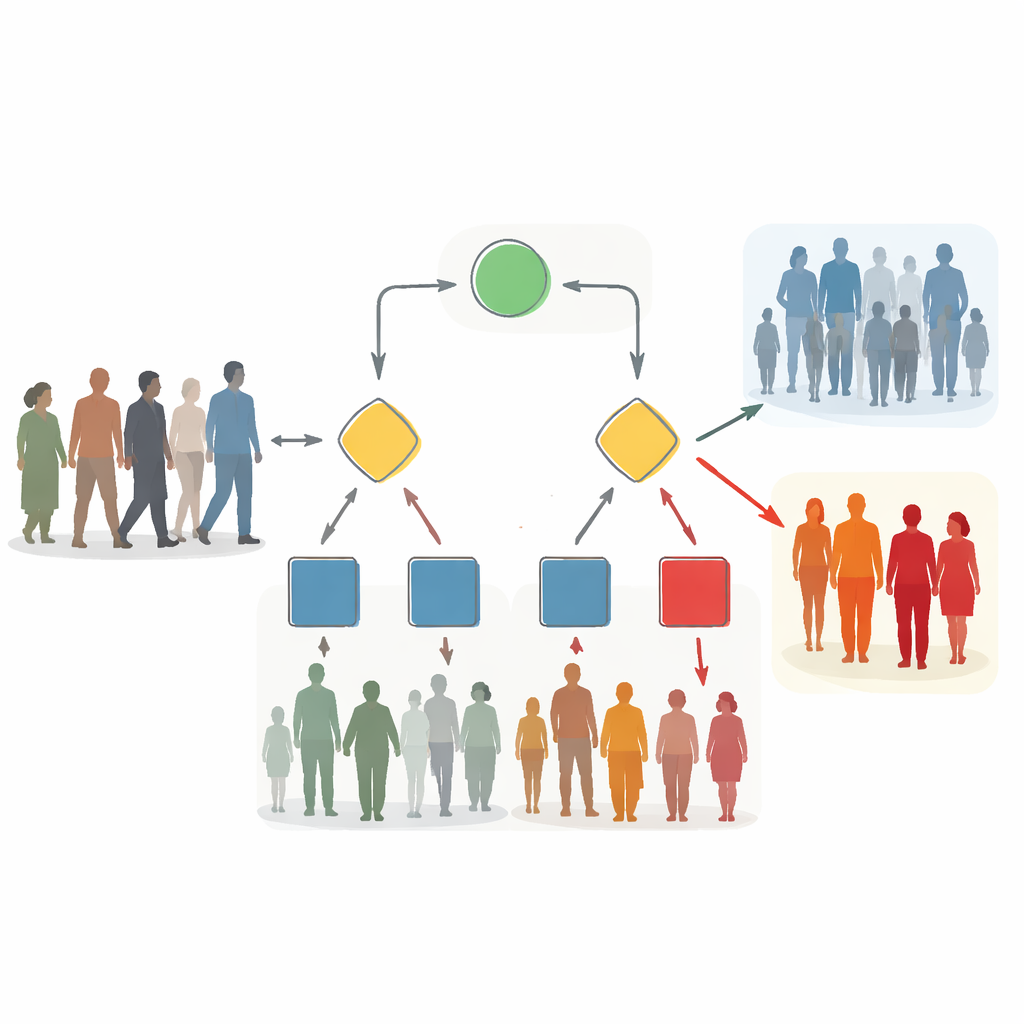
As poucas pistas que mais importam
As árvores finais reduziram a avaliação de risco a apenas três informações. Antes da cirurgia, elas usaram a idade, uma pontuação de estado físico geral atribuída pelo anestesiologista, e se a operação envolvia membros ou o sistema musculoesquelético. Quando informações da sala de cirurgia foram adicionadas, idade, duração da anestesia e a presença de comorbidades pré‑existentes surgiram como os sinais mais informativos. Em média, as árvores necessitaram de apenas cerca de uma vez e meia a duas dessas pistas por paciente para chegar a uma decisão, representando uma redução de quase todas as informações teoricamente disponíveis. Isso sugere que, na prática real, um pequeno conjunto de indicadores robustos captura a maior parte do que os dados de rotina podem nos dizer sobre o risco de delirium.
O que isso significa para o atendimento cotidiano
O estudo mostra que, embora nenhum modelo atual preveja delirium pós‑operatório com alta precisão, árvores de decisão muito simples podem igualar o desempenho de algoritmos avançados ao mesmo tempo em que são muito mais fáceis de entender e usar. Em vez de atuarem como bolas de cristal, essas árvores servem como auxílios cognitivos que ajudam os clínicos a alinhar de forma consistente fatores de risco já conhecidos em uma ordem sensata, tornando mais provável que pacientes em risco sejam reconhecidos e recebam monitoramento mais próximo ou medidas preventivas. Para pacientes e famílias, isso pode se traduzir em conversas mais precoces sobre risco, cuidado mais personalizado e possivelmente menos casos de confusão angustiante após a cirurgia—tudo isso sem necessidade de nova tecnologia, testes extras ou sistemas de pontuação complicados.
Citação: Wegwarth, O., Balzer, F., Boie, S.D. et al. Translating predictive models into clinical practice: fast-and-frugal trees for postoperative delirium using routine data. Sci Rep 16, 12731 (2026). https://doi.org/10.1038/s41598-026-47452-3
Palavras-chave: delirium pós-operatório, previsão de risco cirúrgico, ferramentas de decisão clínica, registros eletrônicos de saúde, árvores rápidas e francas