Clear Sky Science · it
Trasferire i modelli predittivi nella pratica clinica: alberi rapidi e parsimoniosi per il delirio postoperatorio usando dati di routine
Perché è importante per i pazienti dopo un intervento
Svegliarsi dopo un intervento confusi, agitati o incapaci di concentrarsi è più di una semplice convalescenza difficile: può essere il segno di un delirio postoperatorio, una complicanza comune soprattutto negli anziani o nei pazienti fragili. Il delirio è associato a degenze ospedaliere più lunghe, perdita di autonomia e persino a un aumento del rischio di morte. Molti ospedali dispongono di strumenti informatici complessi che potrebbero, in teoria, segnalare i pazienti a rischio. Tuttavia questi strumenti raramente arrivano al letto del paziente, perché sono difficili da usare nel ritmo frenetico dell’assistenza reale. Questo studio esplora se regole decisionali molto semplici e facili da ricordare possano aiutare i clinici occupati a individuare i pazienti ad alto rischio usando soltanto le informazioni che già raccolgono quotidianamente.
Confusione dopo l’intervento e perché è difficile prevederla
Il delirio postoperatorio è un improvviso disturbo dell’attenzione e della consapevolezza che può svilupparsi nelle ore successive all’anestesia. È particolarmente comune tra gli anziani e le persone con molteplici problemi di salute. I ricercatori sanno da tempo che fattori come l’età avanzata, lo stato fisico generale, malattie preesistenti e segnali di problemi di memoria o funzionali aumentano quel rischio. Molti strumenti predittivi sono stati costruiti attorno a questi fattori, ma spesso richiedono questionari lunghi, test specifici o software sofisticati. Nella pratica di routine, dove il personale gestisce molteplici compiti e pazienti, tali requisiti comportano che anche gli screening raccomandati dalle linee guida vengano spesso saltati o applicati in modo incoerente.
Semplici alberi decisionali costruiti con dati ospedalieri di tutti i giorni
Gli autori si sono concentrati su un tipo snello di ausilio decisionale chiamato "albero rapido e parsimonioso". Invece di processare dozzine di variabili, questi alberi si basano su poche indicazioni chiave controllate una dopo l’altra, e permettono di prendere una decisione non appena compare un chiaro segnale di rischio. Utilizzando le cartelle cliniche elettroniche di oltre 61.000 adulti sottoposti a interventi non cardiaci e non cerebrali in un grande ospedale tedesco, il gruppo ha verificato se alberi progettati in contesti di ricerca controllata funzionassero anche nel mondo disordinato della documentazione di routine. Hanno inoltre confrontato questi semplici alberi con metodi più complessi come regressione logistica, random forest e macchine a vettori di supporto, e quindi hanno costruito alberi aggiornati tarati specificamente sui dati del mondo reale.
Quanto bene hanno funzionato le regole semplici?
Quando gli alberi decisionali originali sono stati applicati così come erano ai dati ospedalieri, le loro prestazioni sono calate, a riflettere le differenze tra registrazioni di ricerca pulite e le cartelle di tutti i giorni. Tuttavia, quando i ricercatori hanno mantenuto la struttura dell’albero ma aggiustato i valori di soglia—per esempio modificando leggermente i limiti di età o dei punteggi di salute—la loro capacità di distinguere i pazienti che hanno sviluppato o non sviluppato il delirio è migliorata. Gli alberi aggiornati hanno raggiunto una "accuratezza bilanciata" di circa il 58% prima dell’intervento e del 60% quando sono state incluse informazioni intraoperatorie, come la durata dell’anestesia. È importante notare che queste prestazioni erano comparabili a quelle dei modelli di machine learning molto più complessi, che non hanno offerto un vantaggio significativo nonostante la loro complessità e la tendenza a sovradattarsi ai dati di addestramento.
Le poche indicazioni che contano di più
Gli alberi finali hanno ridotto la valutazione del rischio a solo tre informazioni. Prima dell’intervento, utilizzavano l’età, un punteggio di stato fisico generale assegnato dall’anestesista e se l’operazione coinvolgeva gli arti o il sistema muscoloscheletrico. Quando sono state aggiunte le informazioni dalla sala operatoria, età, durata dell’anestesia e presenza di condizioni mediche preesistenti sono emerse come le indicazioni più informative. In media, gli alberi richiedevano solo circa una-due di queste indicazioni per paziente per giungere a una decisione, rappresentando una riduzione di quasi tutte le informazioni teoricamente disponibili. Ciò suggerisce che, nella pratica reale, un piccolo insieme di indicatori robusti cattura la maggior parte di quanto i dati di routine possono dirci sul rischio di delirio.
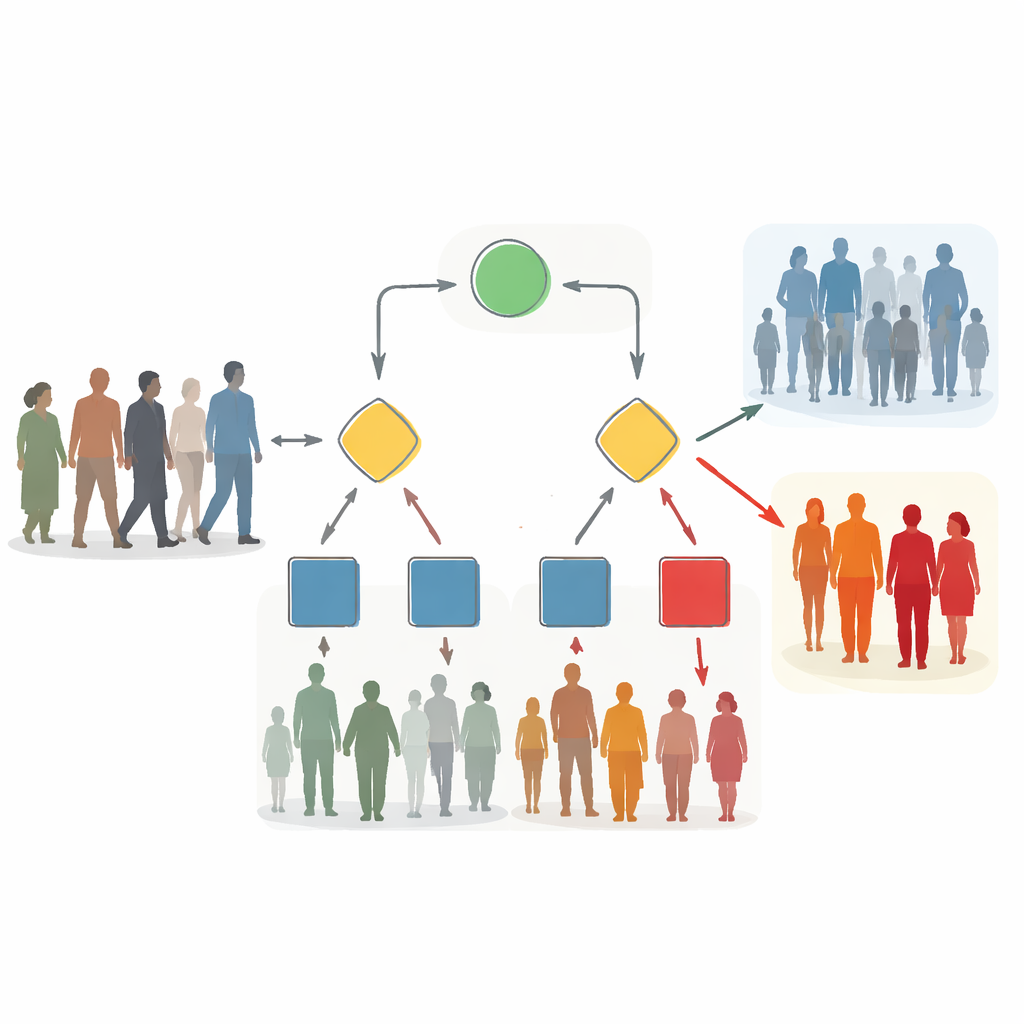
Cosa significa per la cura di tutti i giorni
Lo studio mostra che, sebbene nessun modello attuale predica il delirio postoperatorio con alta precisione, alberi decisionali molto semplici possono eguagliare le prestazioni di algoritmi avanzati pur essendo molto più facili da comprendere e usare. Piuttosto che fungere da sfere di cristallo, questi alberi servono da aiuto cognitivo che aiuta i clinici a ordinare in modo coerente fattori di rischio ben noti, rendendo più probabile che i pazienti a rischio vengano riconosciuti e ricevano monitoraggio più attento o misure preventive. Per i pazienti e le loro famiglie, questo potrebbe tradursi in conversazioni sul rischio più precoci, cure più personalizzate e possibilmente meno casi di confusione angosciante dopo l’intervento—il tutto senza la necessità di nuova tecnologia, test aggiuntivi o sistemi di punteggio complicati.
Citazione: Wegwarth, O., Balzer, F., Boie, S.D. et al. Translating predictive models into clinical practice: fast-and-frugal trees for postoperative delirium using routine data. Sci Rep 16, 12731 (2026). https://doi.org/10.1038/s41598-026-47452-3
Parole chiave: delirio postoperatorio, predizione del rischio chirurgico, strumenti decisionali clinici, cartelle cliniche elettroniche, alberi rapidi e parsimoniosi