Clear Sky Science · pl
Powiązanie wskaźnika płytek krwi do HDL‑C z krótkoterminową śmiertelnością u krytycznie chorych pacjentów z krwotokiem śródmózgowym: analiza MIMIC‑IV
Dlaczego badanie krwi może mieć znaczenie po krwawieniu mózgowym
Gdy ktoś doznaje nagłego krwawienia w mózgu, zwanego krwotokiem śródmózgowym, lekarze muszą szybko ocenić, kto jest najbardziej narażony na śmierć w najbliższych dniach. Obecnie opierają się głównie na badaniach obrazowych i ocenie przy łóżku chorego, lecz te metody nie oddają w pełni, jak krew i naczynia reagują na uraz. W niniejszym badaniu postawiono proste pytanie o duże konsekwencje praktyczne: czy rutynowy wskaźnik krwi, łączący komórki krzepnięcia i „dobry” tłuszcz we krwi, może pomóc przewidzieć krótkoterminowe przeżycie u osób z ciężkim krwotokiem mózgowym leczonych na oddziałach intensywnej terapii? 
Bliższe spojrzenie na krwotoki mózgowe na intensywnej terapii
Krwotok śródmózgowy jest jednym z najbardziej śmiertelnych rodzajów udaru, szczególnie u osób starszych. Gdy naczynie krwionośne pęka w mózgu, powiększająca się jama krwi i obrzęk wokół niej mogą szybko uszkodzić istotne tkanki. Jednocześnie organizm uruchamia złożone reakcje obejmujące krzepnięcie, zapalenie i cząstki tłuszczowe, które pomagają chronić naczynia. Autorzy skupili się na prostym wskaźniku łączącym kilka z tych procesów: stosunku płytek do cholesterolu HDL, czyli PHR. Płytki krwi to drobne komórki biorące udział w tworzeniu skrzepów, ale też napędzające zapalenie, natomiast cholesterol o wysokiej gęstości—często nazywany „dobrym cholesterolem”—może łagodzić zapalenie i chronić ściany naczyń.
Przekształcanie elektronicznych danych w odpowiedzi
Aby sprawdzić, czy ten wskaźnik koreluje z przeżyciem, badacze sięgnęli do bazy MIMIC‑IV, dużej otwartej bazy danych pacjentów intensywnej terapii z jednego szpitala w Bostonie. Zidentyfikowali 4 633 dorosłych przyjętych z rozpoznaniem krwotoku śródmózgowego i po zastosowaniu rygorystycznych kryteriów oraz wykluczeniu osób z brakującymi istotnymi danymi lub bardzo krótkim pobytem przeanalizowali 878 krytycznie chorych pacjentów. Dla każdej osoby obliczono PHR na podstawie pierwszych oznaczeń płytek i cholesterolu HDL wykonanych na oddziale intensywnej terapii. Następnie śledzono pacjentów w celu ustalenia, czy zmarli w szpitalu lub w ciągu 30 dni od przyjęcia, i zastosowano standardowe modele statystyczne, aby uwzględnić wiek, parametry życiowe, inne choroby takie jak cukrzyca, badania laboratoryjne oraz skale oceniające ciężkość choroby.
Wyższa równowaga, niższe ryzyko krótkoterminowe
Wyniki wykazały wyraźny wzorzec: pacjenci z wyższym PHR przy przyjęciu na intensywną terapię rzadziej umierali w krótkim okresie. Przy każdym typowym wzroście PHR ryzyko zgonu w szpitalu malało o około jedną czwartą, nawet po korekcie o wiele innych czynników. Gdy grupę podzielono na cztery poziomy, osoby w najwyższym kwartylu PHR miały mniej więcej połowę ryzyka zgonu w szpitalu i w ciągu 30 dni w porównaniu z tymi w najniższym kwartylu. Techniki statystyczne dopuszczające nieliniowe zależności sugerowały, że w zakresie obserwowanym w tej grupie wyższy PHR niemal liniowo korespondował z niższą śmiertelnością. Tendencje te utrzymywały się u mężczyzn i kobiet, oraz u osób z nadciśnieniem i bez niego czy z cukrzycą i bez cukrzycy, i były podobne w kilku analizach wrażliwości. 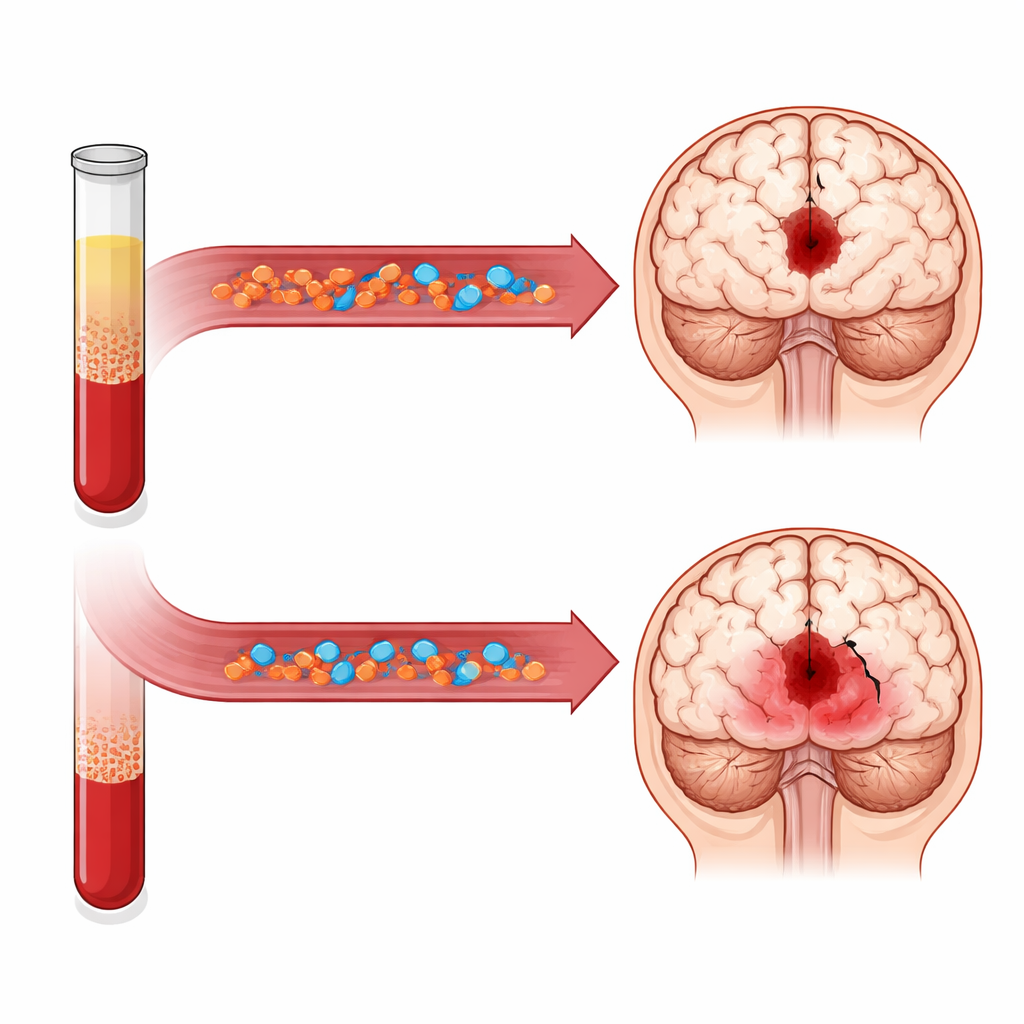
Co ten wskaźnik może naprawdę oznaczać
Dlaczego wyższa wartość markera kojarzonego często z ryzykiem chorób serca prognozuje lepsze przeżycie po krwawieniu mózgowym? Autorzy sugerują, że w tym specyficznym kontekście PHR może odzwierciedlać raczej ogólną „rezerwę” niż szkodę. Stosunkowo wysoka liczba płytek może sygnalizować, że organizm ma większą zdolność do tworzenia stabilnego skrzepu i ograniczenia dalszego krwawienia, podczas gdy wystarczający poziom cholesterolu HDL może chronić kruche drobne naczynia i tłumić szkodliwe zapalenie wokół skrzepu. Innymi słowy, korzystna równowaga sił krzepnięcia i ochrony naczyń w chwili przyjęcia może być znakiem bardziej odpornego systemu, lepiej zdolnego przetrwać nagłe krwawienie.
Ograniczenia i dalsze kroki
Pomimo obiecujących wyników, wskaźnik nie jest magiczną wróżbą. Istotne szczegóły silnie wpływające na wynik po krwawieniu mózgowym—zwłaszcza rozmiar i lokalizacja skrzepu widoczne w badaniach obrazowych—nie były dostępne w bazie i nie mogły zostać uwzględnione. Badanie opierało się też na danych z jednego szpitala, miało charakter retrospektywny, a włączono tylko osoby, które przeżyły dostatecznie długo, by trafić na intensywną terapię i mieć wykonaną morfologię. W rezultacie PHR może pełnić rolę raczej markera ogólnej ciężkości choroby niż bezpośredniej ochrony przed śmiercią. Autorzy konkludują, że ten prosty współczynnik krwi wydaje się niezależnie związany z krótkoterminowym przeżyciem u krytycznie chorych pacjentów z krwotokiem śródmózgowym i mógłby w przyszłości pomóc lekarzom doprecyzować wczesną ocenę ryzyka, lecz przed wykorzystaniem w decyzjach terapeutycznych powinien zostać dodatkowo przebadany i lepiej zrozumiany.
Cytowanie: He, Y., Zhao, Q. & Cai, Q. Association of platelet to HDL-C ratio with short-term mortality in critically ill intracerebral hemorrhage patients: a MIMIC-IV analysis. Sci Rep 16, 12829 (2026). https://doi.org/10.1038/s41598-026-43526-4
Słowa kluczowe: krwotok śródmózgowy, prognoza po udarze, współczynnik płytek do HDL, oddział intensywnej terapii, biomarkery