Clear Sky Science · de
Zusammenhang des Verhältnisses Thrombozyten zu HDL‑C mit der kurzfristigen Sterblichkeit bei kritisch kranken Patienten mit intrazerebraler Blutung: eine MIMIC‑IV‑Analyse
Warum ein Bluttest nach einer Hirnblutung wichtig sein könnte
Wenn jemand eine plötzliche Hirnblutung erleidet, eine sogenannte intrazerebrale Blutung, müssen Ärztinnen und Ärzte rasch einschätzen, wer in den nächsten Tagen am stärksten vom Tod bedroht ist. Heute stützen sie sich vorwiegend auf Bildgebung und Untersuchungen am Bett, doch diese erfassen nicht vollständig, wie Blut und Gefäße auf die Verletzung reagieren. Diese Studie stellt eine einfache Frage mit großen praktischen Folgerungen: Kann ein routinemäßiges Blutverhältnis, das Gerinnungszellen und ein „gutes“ Blutfett kombiniert, helfen, das kurzfristige Überleben bei schwerer Hirnblutung auf Intensivstationen vorherzusagen? 
Blick auf Hirnblutungen auf der Intensivstation
Die intrazerebrale Blutung gehört zu den tödlichsten Schlaganfallformen, besonders bei älteren Menschen. Wenn ein Gefäß im Gehirn platzt, kann das sich ausbreitende Blut und die umliegende Schwellung schnell lebenswichtiges Gewebe schädigen. Gleichzeitig reagiert der Körper mit komplexen Vorgängen wie Gerinnung, Entzündung und Veränderungen von Lipoproteinen, die die Gefäßwände schützen. Die Autorinnen und Autoren konzentrierten sich auf eine einfache Messgröße, die mehrere dieser Prozesse zusammenführt: das Verhältnis von Thrombozyten zu hochdichtem Lipoprotein‑Cholesterin, kurz PHR. Thrombozyten sind winzige Blutkörperchen, die bei der Blutgerinnung helfen und Entzündungen fördern können, während hochdichtes Lipoprotein‑Cholesterin — oft „gutes Cholesterin“ genannt — Entzündungen dämpfen und Gefäßwände schützen kann.
Wie elektronische Krankenakten zu Antworten werden
Um zu prüfen, ob dieses Verhältnis mit dem Überleben zusammenhängt, nutzten die Forschenden MIMIC‑IV, eine große offene Datenbank von Intensivpatienten eines Bostoner Krankenhauses. Sie identifizierten 4.633 Erwachsene mit Aufnahmediagnose intrazerebrale Blutung und analysierten nach strengen Einschlusskriterien und dem Ausschluss von Fällen mit fehlenden Schlüsseldaten oder sehr kurzen Aufenthalten 878 kritisch kranke Patientinnen und Patienten. Für jede Person berechneten sie das PHR aus der ersten Thrombozyten‑ und HDL‑Messung auf der Intensivstation. Anschließend verfolgten sie nach, ob die Patientinnen und Patienten im Krankenhaus oder innerhalb von 30 Tagen nach Aufnahme verstarben, und nutzten gängige statistische Modelle, um Alter, Vitalparameter, Begleiterkrankungen wie Diabetes, Laborwerte und Schweregrad‑Scores zu berücksichtigen.
Höheres Verhältnis, geringeres kurzfristiges Risiko
Die Ergebnisse zeigten ein klares Muster: Patientinnen und Patienten mit höheren PHR‑Werten bei Aufnahme auf der Intensivstation hatten seltener ein kurzfristiges Sterberisiko. Für jeden typischen Anstieg im PHR sank das Risiko, im Krankenhaus zu versterben, um etwa ein Viertel, selbst nach Anpassung für viele andere Faktoren. In der Einteilung in vier Gruppen hatten diejenigen im obersten Viertel des PHR ungefähr halb so hohe Risiken für Hospital‑ und 30‑Tage‑Sterblichkeit wie jene im untersten Viertel. Statistische Verfahren, die auch nichtlineare Zusammenhänge abbilden, deuteten darauf hin, dass im beobachteten Bereich ein höheres PHR fast linear mit geringerer Mortalität korrespondierte. Diese Trends zeigten sich sowohl bei Männern als auch bei Frauen, bei Personen mit und ohne Bluthochdruck oder Diabetes und waren in mehreren Sensitivitätsanalysen ähnlich. 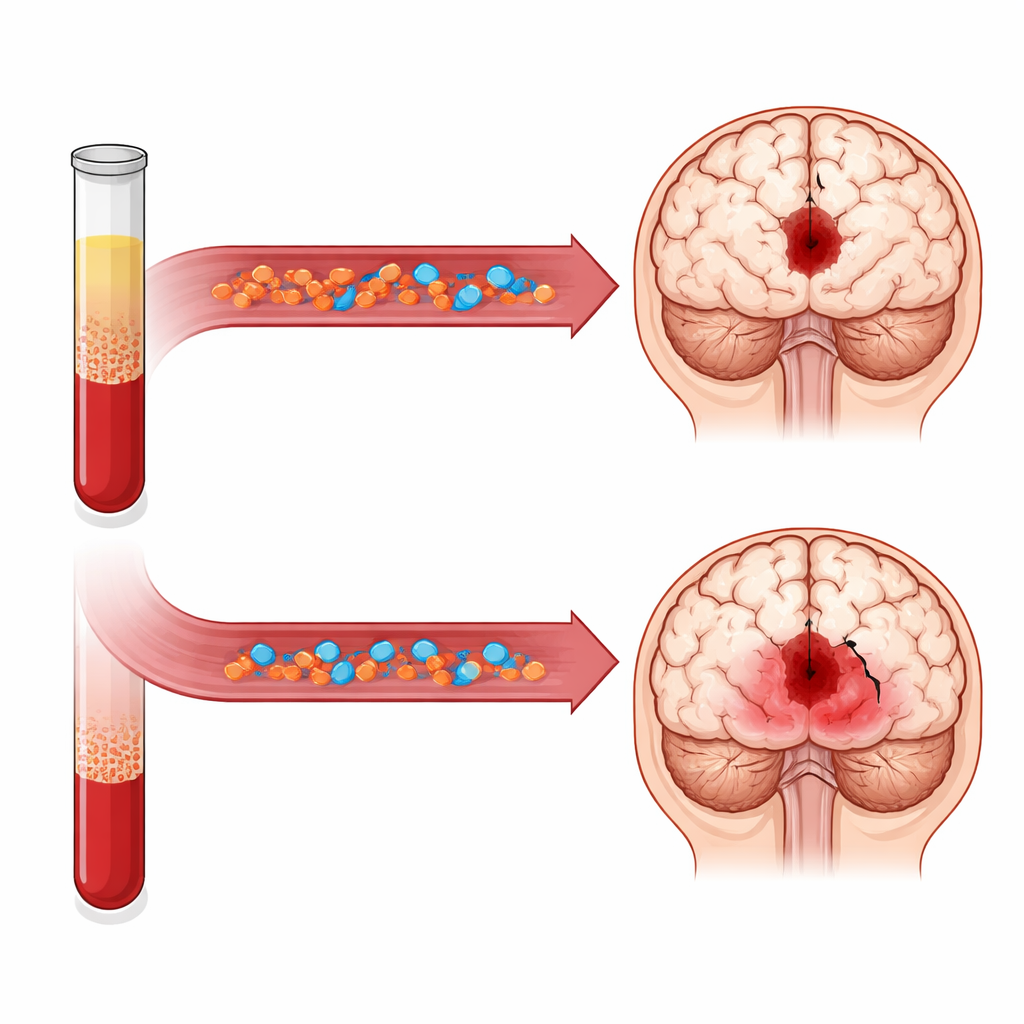
Was dieses Verhältnis tatsächlich aussagen könnte
Warum würde ein höherer Wert eines Markers, der oft mit Herzkrankheitsrisiko assoziiert ist, ein besseres Überleben nach einer Hirnblutung vorhersagen? Die Autorinnen und Autoren vermuten, dass das PHR in diesem speziellen Kontext eher die allgemeine „Reserve“ als einen Schaden widerspiegelt. Eine relativ hohe Thrombozytenzahl könnte anzeigen, dass der Körper mehr Kapazität hat, einen stabilen Thrombus zu bilden und weiteres Nachbluten zu begrenzen, während ausreichend HDL helfen kann, fragile kleine Gefäße zu schützen und schädliche Entzündungsreaktionen um das Hämatom zu dämpfen. Anders gesagt: Ein günstiges Gleichgewicht von Gerinnungsfähigkeit und Gefäßschutz zum Zeitpunkt der Aufnahme könnte ein Zeichen für ein widerstandsfähigeres System sein, das besser mit der akuten Blutung umgehen kann.
Beschränkungen und nächste Schritte
Trotz der vielversprechenden Befunde ist das Verhältnis kein magischer Vorhersageindikator. Wichtige Details, die den Ausgang nach einer Hirnblutung stark beeinflussen — vor allem Größe und Lage des Hämatoms in der Bildgebung — standen in der Datenbank nicht zur Verfügung und konnten nicht berücksichtigt werden. Die Studie basierte zudem auf Daten eines einzelnen Krankenhauses, war retrospektiv und schloss nur Personen ein, die lange genug überlebten, um auf die Intensivstation aufgenommen und blutentnommen zu werden. Daher könnte das PHR eher ein Marker für die zugrunde liegende Krankheitslast sein als ein direkter Schutzfaktor gegen Tod. Die Autorinnen und Autoren kommen zu dem Schluss, dass dieses einfache Blutverhältnis unabhängig mit der kurzfristigen Überlebenswahrscheinlichkeit kritisch kranker Patientinnen und Patienten mit intrazerebraler Blutung verbunden zu sein scheint und eines Tages helfen könnte, frühe Risiken genauer einzuschätzen, es aber vor einer therapeutischen Anwendung weiter geprüft und verstanden werden sollte.
Zitation: He, Y., Zhao, Q. & Cai, Q. Association of platelet to HDL-C ratio with short-term mortality in critically ill intracerebral hemorrhage patients: a MIMIC-IV analysis. Sci Rep 16, 12829 (2026). https://doi.org/10.1038/s41598-026-43526-4
Schlüsselwörter: intrazerebrale Blutung, Schlaganfall‑Prognose, Thrombozyten‑zu‑HDL‑Verhältnis, Intensivmedizin, Biomarker