Clear Sky Science · pl
Dysfunkcja ekosystemu jelitowego w chorobie Parkinsona: rozszyfrowanie powiązań między metagenomem a metabolomem stolca dla nowych paneli diagnostycznych
Dlaczego jelita mają znaczenie przy chorobie mózgu
Choroba Parkinsona zwykle postrzegana jest jako schorzenie mózgu powodujące drżenia, sztywność i spowolnienie ruchów. Jednak to badanie sugeruje, że istotne wskazówki dotyczące choroby mogą kryć się w nieoczekiwanym miejscu: w naszych stolcach. Dzięki dokładnej analizie drobnych cząsteczek i mikroorganizmów w próbkach kału od osób z chorobą Parkinsona i zdrowych ochotników, badacze pokazują, że ekosystem jelitowy jest zaburzony w Parkinsonie — i że to zaburzenie można by wykorzystać do opracowania nieinwazyjnego testu wspomagającego dokładniejszą diagnozę.
Bliższe spojrzenie na chemiczny odcisk jelita
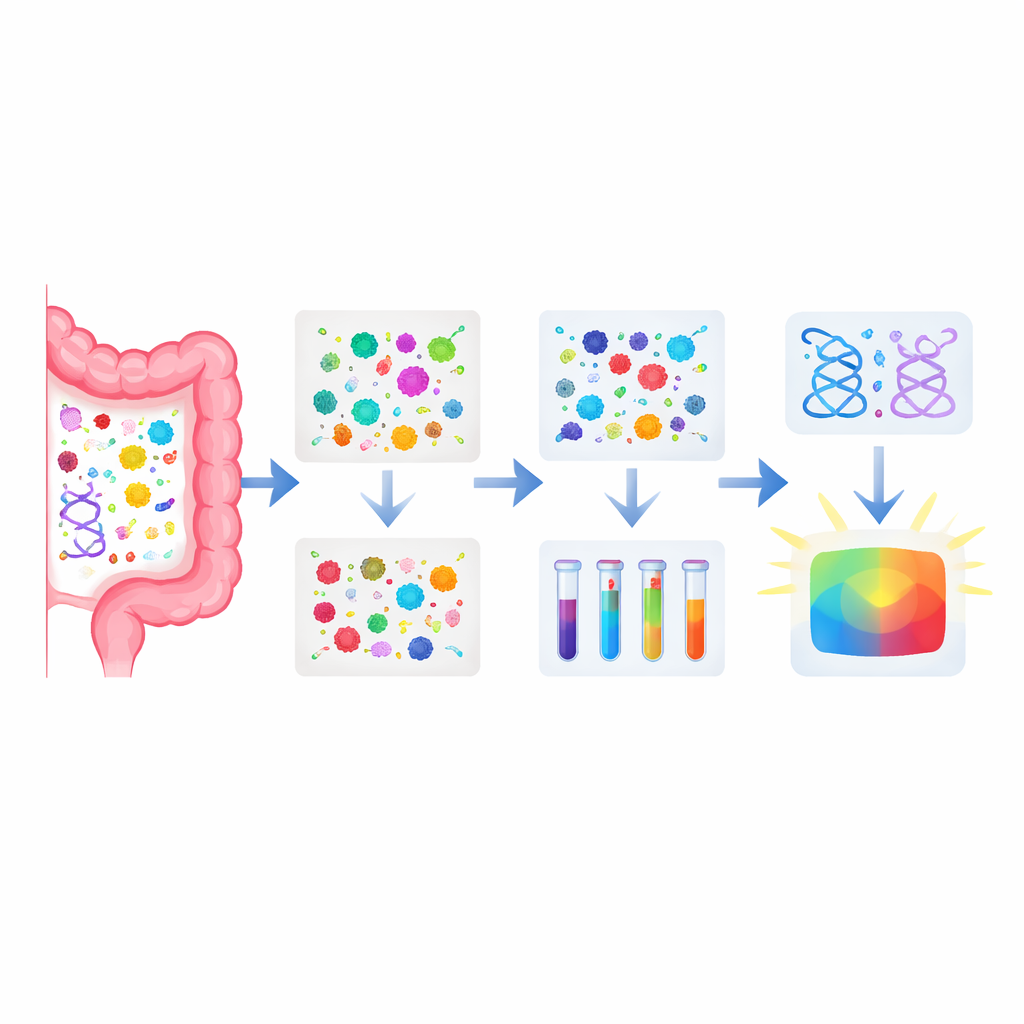
Zespół zebrał próbki stolca od ponad 130 osób z chorobą Parkinsona i ponad 110 zdrowych dorosłych w Chinach. Korzystając z czułej techniki laboratoryjnej mierzącej małe cząsteczki, opracowali szczegółowy „chemiczny odcisk palca” każdej próbki. Znaleźli 33 związki w stolcu, które wyraźnie różniły się między obiema grupami. Większość z nich była obniżona u osób z Parkinsonem i należała do grup zaangażowanych w rozkład i wykorzystanie aminokwasów (składników białek), cukrów, tłuszczów oraz związków związanych z metabolizmem energetycznym. Jednym z wyróżniających się był kwas octowy, krótkołańcuchowy kwas tłuszczowy wytwarzany przez bakterie jelitowe, którego poziom był istotnie obniżony u pacjentów z Parkinsonem.
Powiązania między chemią jelit a codziennymi objawami
Zmienione związki to nie były tylko abstrakcyjne pomiary; niektóre korelowały z nasileniem choroby. Wyższe poziomy kwasu tłuszczowego zwanego kwasem pentadekanowym wiązały się z gorszymi wynikami ruchowymi oraz gorszą sprawnością poznawczą i pamięcią w standardowych skalach oceniających Parkinsona, nawet po uwzględnieniu wieku, płci i stylu życia. Inne molekuły związane z aminokwasami, takie jak tryptofan i metionina, miały tendencję do niższych poziomów u pacjentów z poważniejszymi codziennymi zaburzeniami ruchowymi. Te powiązania sugerują, że to, co dzieje się w jelitach, może odbijać się w mózgu i ciele, potencjalnie wpływając zarówno na objawy ruchowe, jak i niemotoryczne.
Opracowywanie testu na Parkinsona opartego na stolcu
Na podstawie 33 zmienionych związków badacze zastosowali metody uczenia maszynowego, aby wybrać mniejszy zestaw najlepiej współpracujący w diagnostyce. Opracowali panel 12 metabolitów stolcowych, z których wiele związanych było z cyklami energetycznymi i metabolizmem aminokwasów. Ten 12‑elementowy panel był w stanie rozróżnić pacjentów z Parkinsonem od zdrowych osób z dobrą dokładnością w grupie uczącej i wykazał podobną skuteczność w odrębnej grupie testowej. Ponieważ pobieranie stolca jest nieinwazyjne i stosunkowo proste, taki panel mógłby w przyszłości uzupełniać badanie kliniczne lekarza, zmniejszając liczbę błędnych rozpoznań i umożliwiając wcześniejsze wykrycie choroby.
Kiedy mikroby i molekuły opowiadają tę samą historię
Badanie poszło krok dalej, łącząc te dane chemiczne z wcześniejszym głębokim sekwencjonowaniem DNA mikrobioty jelitowej przeprowadzonym u podgrupy tych samych uczestników. Dopasowując geny mikroorganizmów do metabolitów stolcowych, zespół odkrył ponad 200 powiązań między konkretnymi funkcjami bakteryjnymi a poszczególnymi molekułami. Wiele z tych połączeń koncentrowało się wokół metabolizmu aminokwasów, zwłaszcza szlaków związanych z glicyną, seryną, treoniną, fenyloalaniną, tyrozyną i tryptofanem. U osób z Parkinsonem geny, które zwykle uczestniczą w przetwarzaniu tych aminokwasów, były często zmniejszone, a powiązane metabolity również niższe, podczas gdy pewne gatunki bakterii powiązane z tymi szlakami były bardziej liczne, co wskazuje na zaburzoną, lecz skoordynowaną przemianę ekosystemu jelitowego.
Łączenie sygnałów dla dokładniejszego wykrywania
Co istotne, autorzy sprawdzili, czy połączenie informacji mikrobiologicznych i chemicznych może zwiększyć precyzję diagnozy. Połączyli swój 12‑elementowy panel molekularny z wcześniej opracowanym „indeksem choroby Parkinsona” opartym na 25 genach mikrobiotycznych. W grupie, która miała oba typy danych, model łączony odróżniał pacjentów z Parkinsonem od zdrowych kontrolnych z bardzo dużą dokładnością, przewyższając każdy z typów danych użyty osobno. To wspiera ideę, że najwięcej informacji daje postrzeganie jelita jako całościowego ekosystemu — mikroby, ich geny i molekuły, które produkują — zamiast badania każdej warstwy osobno.
Co to oznacza dla pacjentów i przyszłości
Dla osoby niebędącej specjalistą główne przesłanie jest takie, że choroba Parkinsona pozostawia wyraźny ślad w jelitach, zmieniając zarówno skład mikrobioty, jak i małych cząsteczek przez nią wytwarzanych, szczególnie tych związanych z aminokwasami i wykorzystaniem energii. Choć to badanie nie dowodzi, że te zmiany jelitowe powodują chorobę Parkinsona, dostarcza mocnych dowodów na ich ścisłe powiązanie z chorobą i jej objawami. Jeśli wyniki zostaną potwierdzone i dopracowane w większych i bardziej zróżnicowanych grupach, łączone markery jelitowe mogłyby dać lekarzom prosty test stolcowy wspomagający diagnozę i być może monitorowanie postępu choroby. W dłuższej perspektywie zrozumienie tego połączenia jelitowo‑mózgowego może otworzyć drzwi do nowych terapii działających poprzez przywrócenie zdrowszego ekosystemu jelitowego.
Cytowanie: Qian, Y., Xu, S., He, X. et al. Gut ecosystem dysfunction in parkinson’s disease: deciphering faecal metabolome-metagenome links for novel diagnostic panels. npj Parkinsons Dis. 12, 91 (2026). https://doi.org/10.1038/s41531-026-01299-7
Słowa kluczowe: Choroba Parkinsona, mikrobiom jelitowy, metabolomika kału, metabolizm aminokwasów, nieniszczące biomarkery