Clear Sky Science · nl
Een niet-gerandomiseerde gecontroleerde studie van de Missing Link persoonsgerichte ondersteuning bij de overgang na een beroerte of TIA
Waarom de overgang van ziekenhuis naar huis belangrijk is
Het ziekenhuis verlaten na een beroerte of een mini-beroerte (vaak TIA genoemd) kan voelen als van een klif stappen. Mensen gaan van constante monitoring en duidelijke routines naar het grotendeels zelf beheren van medicijnen, waarschuwingssignalen en vervolgafspraken. Deze studie uit drie Zweedse ziekenhuizen testte een nieuwe manier om die kloof te overbruggen, met als doel de eerste dagen thuis veiliger, helderder en minder overweldigend te maken voor patiënten en hun families.
Wat er tegenwoordig gebeurt na een beroerte
In Zweden is de zorg voor beroertepatiënten in het ziekenhuis over het algemeen snel en effectief, en mensen gaan vaak al na een paar dagen naar huis. Maar een beroerte kan blijvende problemen achterlaten met geheugen, concentratie, stemming en energie. Korte opnames betekenen dat er weinig tijd is om patiënten en families voor te bereiden op het leven thuis. Hoewel het zorgsysteem verondersteld wordt vervolgzorg te coördineren, valt veel van die verantwoordelijkheid nog steeds op de schouders van patiënten en hun dierbaren. Velen hebben moeite met het begrijpen van medische adviezen, het bijhouden van medicijnen en te weten wie te contacteren als iets mis lijkt. Eerder onderzoek laat zien dat ongeveer een op de drie overlevenden van een beroerte niet volledig de aanbevolen preventiemaatregelen opvolgt één maand na ontslag uit het ziekenhuis.
Een nieuw soort ondersteuning: de „Missing Link”
Om deze uitdagingen aan te pakken, ontwierpen de onderzoekers een meerstaps ondersteuningsprogramma genaamd de Missing Link. In plaats van te vertrouwen op een kort gesprek en een standaard ontslagbrief voegde het personeel in één ziekenhuis een gestructureerde, persoonsgerichte aanpak toe. Ze voerden begeleide gesprekken die zich richtten op de behoeften, zorgen en voorkeuren van elke patiënt, en gebruikten een methode genaamd "teach-back" waarbij patiënten belangrijke informatie in hun eigen woorden herhalen. Patiënten kregen ook duidelijker, geïndividualiseerd schriftelijk materiaal, korte video's over hun aandoening en vervolgzorg, en een digitaal "brug"-overleg dat de patiënt, familieleden, ziekenhuispersoneel en het thuisrevalidatieteam samenbracht voordat de patiënt de afdeling verliet.
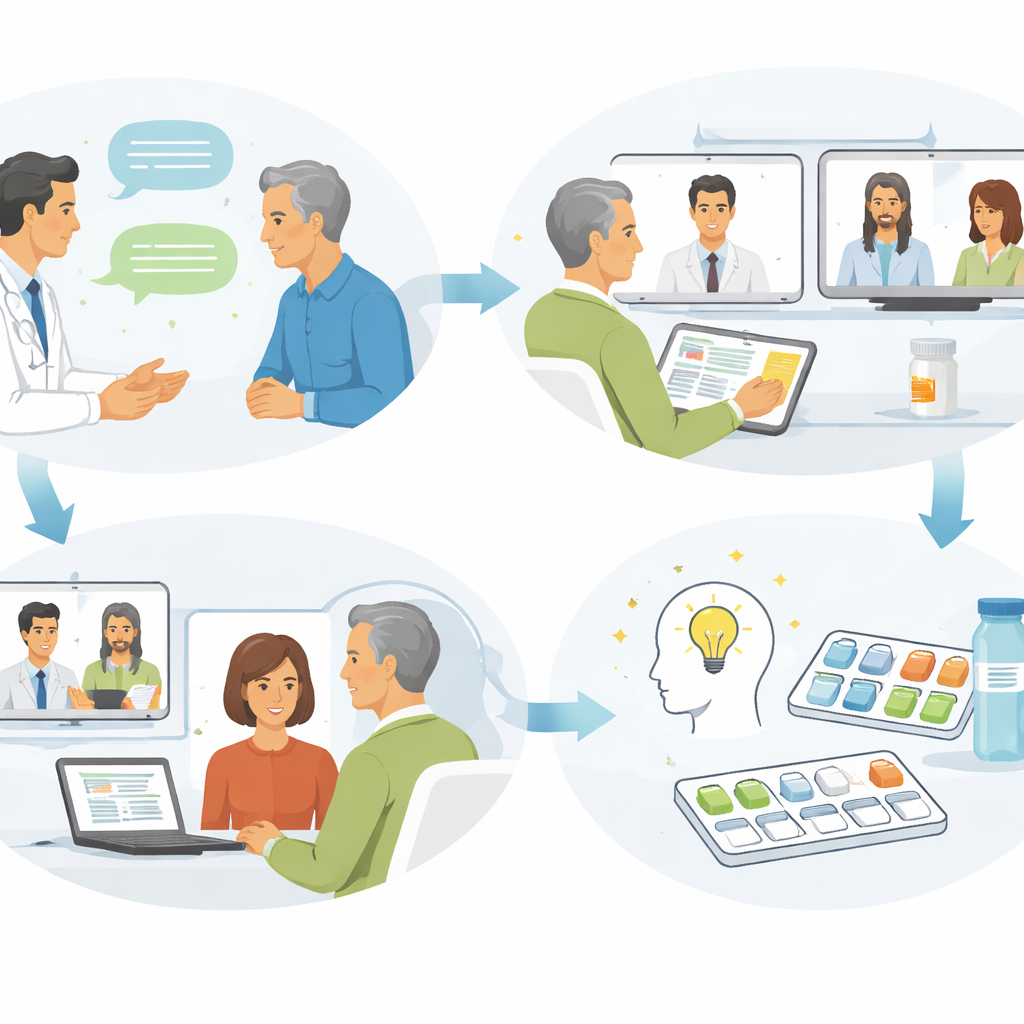
Hoe de studie werd uitgevoerd
Het team vergeleek 75 mensen met een beroerte of TIA die de Missing Link-ondersteuning kregen met 88 mensen die standaardzorg ontvingen in twee andere ziekenhuizen. Allen waren volwassenen die naar huis gingen en verwezen werden voor revalidatie aan huis. De onderzoekers verzamelden gegevens tijdens de ziekenhuisopname en namen een week na ontslag contact op met de patiënten. De hoofdvraag was hoe de patiënten de kwaliteit van hun overgang van ziekenhuis naar huis beoordeelden, met een goed beproefde vragenlijst. Ze maten ook hoe zeker patiënten zich voelden over het begrijpen en beheren van hun gezondheid, inclusief hun medicijnen en vervolgplannen.
Wat de onderzoekers vonden
Een week na ontslag beoordeelden mensen in de Missing Link-groep de kwaliteit van hun zorgovergang hoger dan degenen die standaardzorg kregen, zelfs na correctie voor verschillen zoals leeftijd, gezondheid en verblijfsduur. Zij zeiden eerder dat ze wisten wat ze moesten doen om hun gezondheid te beheren en dat ze de mogelijke bijwerkingen van hun medicijnen begrepen. Maten voor gezondheidsvaardigheden — hoe goed mensen gezondheidsinformatie kunnen vinden, begrijpen en gebruiken — waren ook beter in de interventiegroep. Er waren echter geen duidelijke verschillen tussen de groepen in hoe trouw mensen rapporteerden hun medicijnen in te nemen of in hun oordeel over de algehele zorg en revalidatie die ze ontvingen. De studie vond ook dat mensen die alleen wonen geneigd waren zich minder gesteund te voelen in hun overgang dan mensen die met iemand samenwonen, wat suggereert dat thuissituatie ertoe doet.
Sterke punten, beperkingen en wat volgt
De studie weerspiegelt de zorg in de praktijk, omdat de nieuwe aanpak in de dagelijkse routines van één ziekenhuis werd ingebouwd in plaats van getest onder sterk gecontroleerde omstandigheden. Getraind personeel gebruikte rollenspellen en herinneringen om de interventie consistent te houden, en de follow-up-interviewers wisten niet welke patiënten welke zorg hadden ontvangen. Toch was de studie niet gerandomiseerd, en de meeste deelnemers waren in Zweden geboren, relatief hoogopgeleid en hadden milde beroertes, dus de bevindingen zijn mogelijk niet toepasbaar op alle overlevenden van een beroerte. Gezondheidsvaardigheden werden alleen na ontslag gemeten, dus het is onduidelijk in welke mate het verschil tussen de groepen door de interventie zelf werd veroorzaakt.
Wat dit betekent voor patiënten en families
Voor mensen die herstellen van een beroerte of TIA zijn de eerste dagen thuis een kritieke periode. Deze studie suggereert dat een persoonsgerichte, zorgvuldig gestructureerde overgang — waarbij personeel het begrip controleert, duidelijke schriftelijke en video-informatie biedt en ziekenhuis- en thuisteams voor ontslag met elkaar verbindt — patiënten meer voorbereid en met meer regie kan laten voelen. Hoewel meer onderzoek nodig is in grotere en meer diverse groepen, wijzen de resultaten op een eenvoudige boodschap: wanneer zorgprofessionals gas terugnemen, luisteren en ervoor zorgen dat informatie echt overkomt, zijn patiënten beter toegerust om het leven na een beroerte te navigeren.
Bronvermelding: Hess Engström, A., Laska, A.C., Flink, M. et al. A non-randomised controlled study of the missing link person-centred care transition support intervention after stroke or TIA. Sci Rep 16, 9698 (2026). https://doi.org/10.1038/s41598-026-45766-w
Trefwoorden: herstel na beroerte, zorgovergangen, patiëntgerichte zorg, gezondheidsvaardigheden, ziekenhuisontslag