Clear Sky Science · it
Uno studio controllato non randomizzato sull'intervento di supporto alla transizione di cure centrato sulla persona dopo ictus o TIA
Perché il passaggio dall'ospedale a casa è importante
L'uscita dall'ospedale dopo un ictus o un mini-ictus (spesso chiamato TIA) può sembrare come un salto nel vuoto. Le persone passano da monitoraggio costante e routine chiare alla gestione autonoma di farmaci, segni di allarme e visite di follow-up. Questo studio condotto in tre ospedali svedesi ha testato un nuovo modo di colmare quel divario, con l'obiettivo di rendere i primi giorni a casa più sicuri, più chiari e meno opprimenti per i pazienti e le loro famiglie.
Cosa succede oggi dopo un ictus
In Svezia, la cura dell'ictus in ospedale è generalmente rapida ed efficace, e molte persone tornano a casa dopo pochi giorni. Tuttavia l'ictus può lasciare problemi duraturi di memoria, concentrazione, umore ed energia. I ricoveri brevi lasciano poco tempo per preparare pazienti e famiglie alla vita domestica. Sebbene il sistema sanitario debba coordinare le cure di follow-up, gran parte di quella responsabilità ricade ancora sui pazienti e sui loro cari. Molti faticano a comprendere i consigli medici, a tenere traccia dei farmaci e a sapere chi contattare se qualcosa sembra andare storto. Ricerche precedenti mostrano che circa un sopravvissuto all'ictus su tre non segue pienamente tutte le misure preventive raccomandate un mese dopo la dimissione.
Un nuovo tipo di supporto: il “Missing Link”
Per affrontare queste sfide, i ricercatori hanno ideato un programma di supporto multistep chiamato Missing Link. Invece di affidarsi a un breve colloquio e a una lettera di dimissione standard, lo staff di un ospedale ha aggiunto un approccio strutturato e centrato sulla persona. Sono stati condotti colloqui guidati focalizzati sui bisogni, le preoccupazioni e le preferenze di ciascun paziente, e si è usato un metodo chiamato “teach-back”, in cui i pazienti ripetono le informazioni chiave con parole proprie. I pazienti hanno inoltre ricevuto informazioni scritte più chiare e personalizzate, brevi video sulla loro condizione e sul follow-up, e un incontro digitale “di collegamento” che ha riunito il paziente, i familiari, il personale ospedaliero e il team di riabilitazione domiciliare prima della dimissione dal reparto.
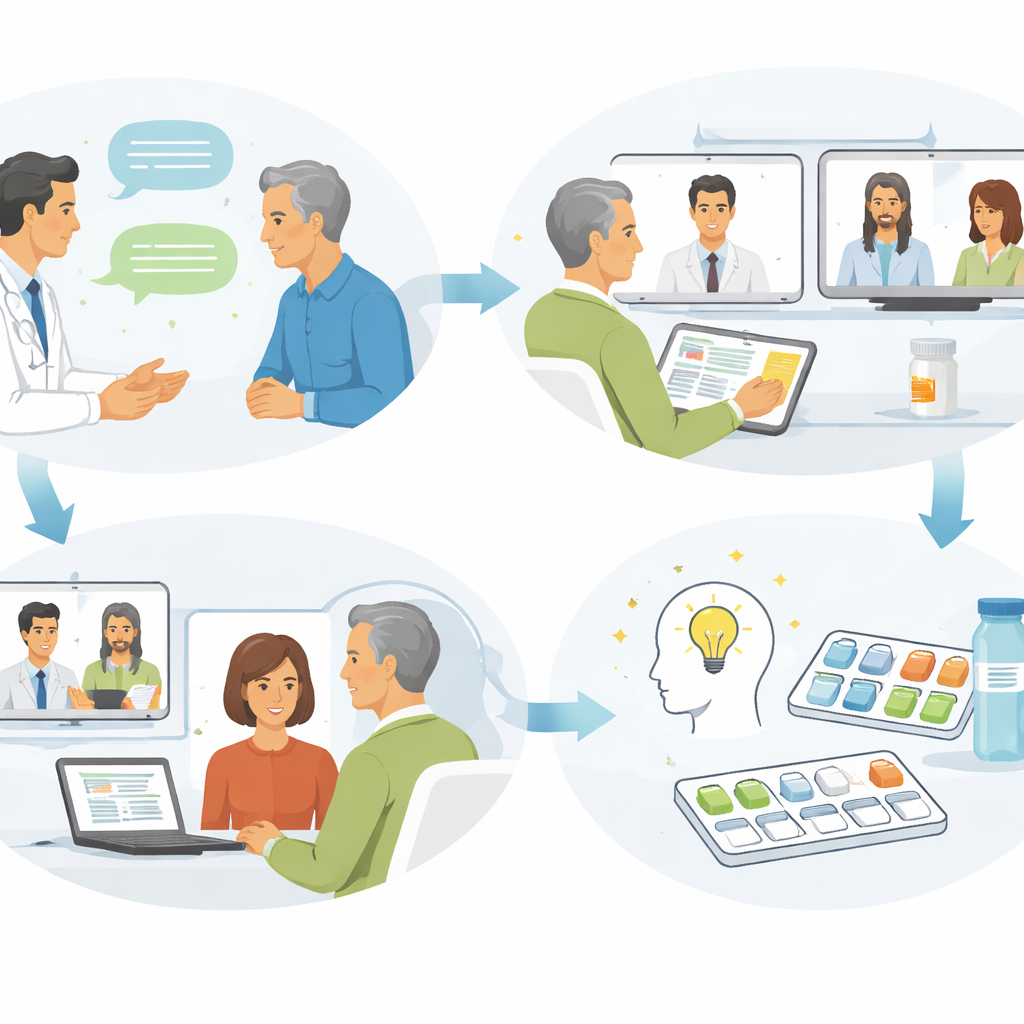
Come è stato condotto lo studio
Il team ha confrontato 75 persone con ictus o TIA che hanno ricevuto il supporto Missing Link con 88 persone che hanno ricevuto le cure standard in due altri ospedali. Tutti erano adulti dimessi a casa e indirizzati alla riabilitazione domiciliare. I ricercatori hanno raccolto informazioni durante il ricovero e hanno contattato i pazienti una settimana dopo la dimissione. La domanda principale era come i pazienti valutassero la qualità della transizione dall'ospedale a casa, usando un questionario ben validato. Hanno anche misurato quanto fiduciosi si sentissero i pazienti nel comprendere e gestire la propria salute, inclusi i farmaci e i piani di follow-up.
Cosa hanno scoperto i ricercatori
Una settimana dopo la dimissione, le persone nel gruppo Missing Link hanno valutato la qualità della transizione di cura più alta rispetto a quelle che avevano ricevuto cure standard, anche tenendo conto di differenze come età, stato di salute e durata del degenza. Erano più propensi a dire di sapere cosa fare per gestire la propria salute e di comprendere i possibili effetti collaterali dei farmaci. Anche le misure di alfabetizzazione sanitaria — la capacità di trovare, comprendere e usare le informazioni sulla salute — erano migliori nel gruppo d'intervento. Tuttavia non sono emerse differenze nette tra i gruppi nell'aderenza riportata all'assunzione dei farmaci né nella valutazione complessiva delle cure e della riabilitazione ricevute. Lo studio ha anche rilevato che le persone che vivono da sole tendevano a sentirsi meno supportate nella transizione rispetto a chi convive con altri, suggerendo che le condizioni domiciliari contano.
Punti di forza, limiti e prospettive
Lo studio riflette la cura nella vita reale, perché il nuovo approccio è stato integrato nelle routine quotidiane di un ospedale piuttosto che testato in condizioni altamente controllate. Il personale formato ha usato role-play e promemoria per mantenere l'intervento coerente, e gli intervistatori di follow-up non sapevano quale tipo di cura i pazienti avessero ricevuto. Ciononostante, lo studio non era randomizzato e la maggior parte dei partecipanti era nata in Svezia, relativamente istruita e aveva ictus di lieve entità, quindi i risultati potrebbero non essere applicabili a tutti i sopravvissuti all'ictus. L'alfabetizzazione sanitaria è stata misurata solo dopo la dimissione, perciò non è chiaro quanto della differenza tra i gruppi sia stata effettivamente causata dall'intervento.
Cosa significa per pazienti e famiglie
Per chi si riprende da un ictus o un TIA, i primi giorni a casa sono un periodo critico. Questo studio suggerisce che una transizione strutturata e centrata sulla persona — in cui il personale verifica la comprensione, fornisce informazioni scritte e video chiare e mette in contatto i team ospedalieri e domiciliari prima della dimissione — può far sentire i pazienti più preparati e in controllo. Sebbene siano necessarie ulteriori ricerche su campioni più ampi e diversificati, i risultati indicano un messaggio semplice: quando i professionisti sanitari rallentano, ascoltano e si accertano che l'informazione sia davvero compresa, i pazienti sono meglio attrezzati ad affrontare la vita dopo l'ictus.
Citazione: Hess Engström, A., Laska, A.C., Flink, M. et al. A non-randomised controlled study of the missing link person-centred care transition support intervention after stroke or TIA. Sci Rep 16, 9698 (2026). https://doi.org/10.1038/s41598-026-45766-w
Parole chiave: recupero dall'ictus, transizioni di cura, cura centrata sul paziente, alfabetizzazione sanitaria, dimissione ospedaliera