Clear Sky Science · nl
Invloed van hoge relatieve dosisintensiteit op effectiviteit en continuïteit van IO-TKI-therapie bij Japanse patiënten met gevorderd niercelcarcinoom
Waarom dit onderzoek belangrijk is voor patiënten
Nierkanker die zich buiten de nier heeft verspreid is moeilijk te behandelen, maar nieuwe medicijncombinaties hebben de overleving verbeterd. Artsen combineren tegenwoordig vaak immuungerichte middelen, die de afweer van het lichaam helpen tumoren aan te vallen, met gerichte middelen die groeisignalen in kankercellen blokkeren. Deze studie stelt een eenvoudige maar cruciale vraag voor Japanse patiënten: is “meer” van het gerichte middel altijd beter, of kan een zeer hoge dosering tegenslaan door bijwerkingen die mensen dwingen de behandeling te vroeg te stoppen?
Twee moderne behandelroutes
De onderzoekers bekeken retrospectief de dossiers van 145 Japanse patiënten met gevorderd niercelcarcinoom die eerstelijnsbehandeling kregen in vier ziekenhuizen. De ene groep kreeg een combinatie van immuuntherapie en een gericht tabletmedicijn, een tyrosinekinaseremmer (IO–TKI). De andere groep kreeg een dubbele immuuntherapie zonder het tabletmedicijn (IO–IO). Beide benaderingen zijn nu standaardopties wereldwijd. Het team vergeleek hoe goed elke strategie werkte in de dagelijkse praktijk, met de nadruk op hoe lang patiënten leefden zonder dat de kanker groeide en hoe lang ze in totaal leefden.
Kortetermijnwinst versus langetermijnafbakening
Patiënten die IO–TKI kregen hadden op korte termijn betere tumorcontrole dan degenen op IO–IO. Hun tumoren waren waarschijnlijker gekrompen of in ieder geval stabiel gebleven, en de periode voordat de ziekte verslechterde was meestal langer. Toen de onderzoekers echter naar de totale overleving keken, verdween het voordeel: mensen in beide behandelingsgroepen leefden ongeveer even lang. Dit suggereerde dat de vroege voordelen van IO–TKI-combinaties op de lange termijn door andere factoren werden gecompenseerd, waardoor het team ging onderzoeken hoe de dosering van de tabletten de uitkomsten mogelijk beïnvloedde.
Wanneer een hogere dosis kan schaden
De wetenschappers richtten zich op “relatieve dosisintensiteit”, een maat voor hoe dicht de werkelijke tabletdosering van een patiënt bij de geplande volledige dosis over tijd bleef. Ze verdeelden IO–TKI-patiënten in degenen die een hoge dosis behielden (minstens 80% van het geplande niveau) en degenen bij wie de dosis lager werd gehouden. Verrassend genoeg hadden patiënten die de hoogste dosis aanhielden de neiging een slechtere totale overleving te hebben dan degenen met een verlaagde dosis. Patiënten met een hoge dosis stopten ook eerder met de behandeling vanwege bijwerkingen dan degenen met meer gematigde dosering, hoewel beide groepen vergelijkbare perioden zonder ziekteprogressie kenden. Met andere woorden: het te fors opvoeren van de dosis leek het risico op ernstige problemen te vergroten zonder extra langetermijnvoordeel te leveren.
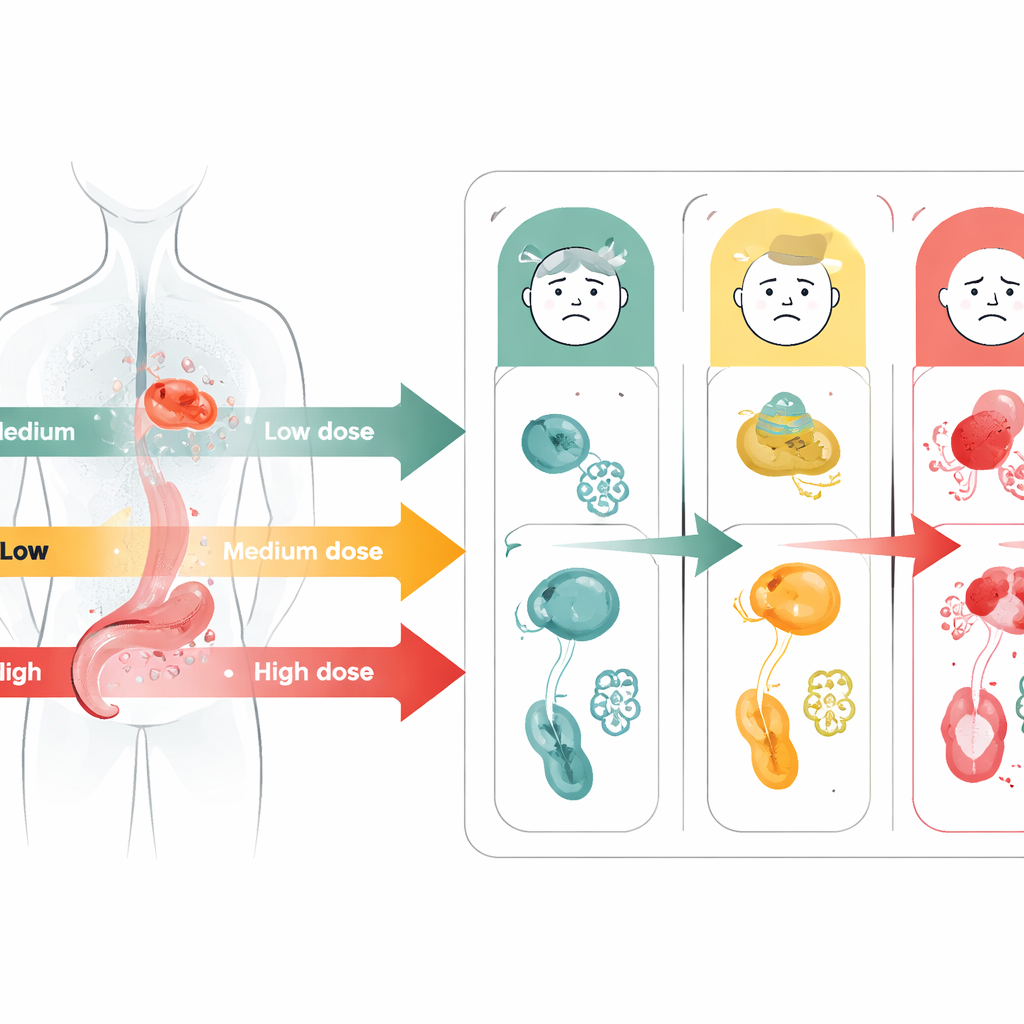
Het vinden van een "precies goed" dosisbereik
Om dit beeld te verfijnen, splitste het team de IO–TKI-patiënten verder in drie banden van dosisintensiteit: minder dan de helft van de geplande dosis, tussen de helft en vier vijfde, en minstens vier vijfde. Patiënten in de middenband, die tussen ongeveer 50% en 80% van de geplande dosis bleven, hadden over het algemeen de beste uitkomsten. Zij hadden goede controle over hun kanker en konden langer met de behandeling doorgaan voordat bijwerkingen hen deden stoppen. Degenen onder de 50% hadden mogelijk niet genoeg medicatie gekregen om de ziekte goed te beheersen, terwijl degenen op 80% of meer meer kans hadden op ernstige bijwerkingen die hun therapie voortijdig afbraken.
Wat dit betekent voor patiënten en artsen
Deze studie suggereert dat voor Japanse patiënten die een IO–TKI-combinatie krijgen voor gevorderde nierkanker, streven naar de allerhoogste tabletdosis mogelijk niet de veiligste of meest effectieve strategie is. In plaats daarvan kan nauwkeurige aanpassing van de dosis zodat deze in een gematigd bereik blijft helpen de kankercontrole te balanceren met beheersbare bijwerkingen, waardoor mensen langer op behandeling kunnen blijven. Hoewel grotere, prospectieve studies nodig zijn om de exacte "sweet spot" te bevestigen, is de boodschap voor de klinische praktijk duidelijk: bedachtzame dosisafstemming, in plaats van simpelweg het medicijn maximaal doseren, kan patiënten de beste kans geven op langere, beter verdraagbare overleving.
Bronvermelding: Tasaki, Y., Hamamoto, S., Ikoma, H. et al. Impact of high relative dose intensity on effectiveness and treatment continuity of IO-TKI therapy in Japanese advanced renal cell carcinoma. Sci Rep 16, 13305 (2026). https://doi.org/10.1038/s41598-026-43607-4
Trefwoorden: gevorderde nierkanker, immunotherapie, gerichte therapie, medicijndosering, behandelingsbijwerkingen