Clear Sky Science · ja
日本人進行腎細胞癌におけるIO–TKI療法の有効性と治療継続性に対する高い相対用量強度の影響
なぜこの研究が患者にとって重要か
腎臓を越えて転移した腎がんは治療が難しい一方で、新しい薬剤の組み合わせにより生存率は改善してきました。現在、多くの医師は免疫系を活性化して腫瘍を攻撃させる免疫系薬と、がん細胞の増殖シグナルを遮断する分子標的薬を併用しています。本研究は日本人患者にとって単純だが重要な問いを投げかけます:標的薬を「より多く」投与することは常に良いのか、それとも非常に高用量が副作用を招き、治療中断を早めて逆効果になることがあるのか?
二つの現代的治療経路
研究者らは4つの病院で初期治療を受けた145人の日本人進行性腎細胞癌患者の記録を遡及的に調査しました。1群は免疫療法とチロシンキナーゼ阻害薬(TKI)と呼ばれる経口の分子標的薬を組み合わせたIO–TKI療法を受け、もう1群は経口薬を伴わない免疫二剤併用(IO–IO)を受けました。両方とも現在は世界的に標準的な選択肢です。研究チームは、日常診療における各戦略の有効性を比較し、腫瘍増殖が止まるまでの期間と全生存期間に注目しました。
短期的利得と長期的なバランス
IO–TKI療法を受けた患者は、IO–IO群より短期的な腫瘍制御が良好でした。腫瘍の縮小または安定がより高頻度で見られ、疾患が悪化するまでの期間も長くなる傾向がありました。しかし、全生存を調べるとその優位性は消え、両群の生存期間は似通っていました。これはIO–TKIの早期利益が長期的には他の要因によって相殺される可能性を示唆し、研究チームは経口薬の投与量が結果にどのように影響しているかを詳しく検討しました。
高用量が害になる場合
研究者らは「相対用量強度(relative dose intensity)」に着目しました。これは患者が計画された満量に対して実際にどれだけの投与を維持したかを示す指標です。IO–TKI群を、計画量の少なくとも80%以上を維持した高用量群と、用量を低めに保った群に分けました。驚くべきことに、最高用量を維持した患者は用量を減らした患者より全生存が短くなる傾向がありました。高用量群はまた副作用によって治療を中止するまでの期間が短く、腫瘍増悪までの期間は両群で似ていたにもかかわらず、重篤な問題のリスクが高まっていました。言い換えれば、用量を過度に押し上げることは長期的な追加利益をもたらさず、深刻な副作用のリスクを増大させるように見えました。
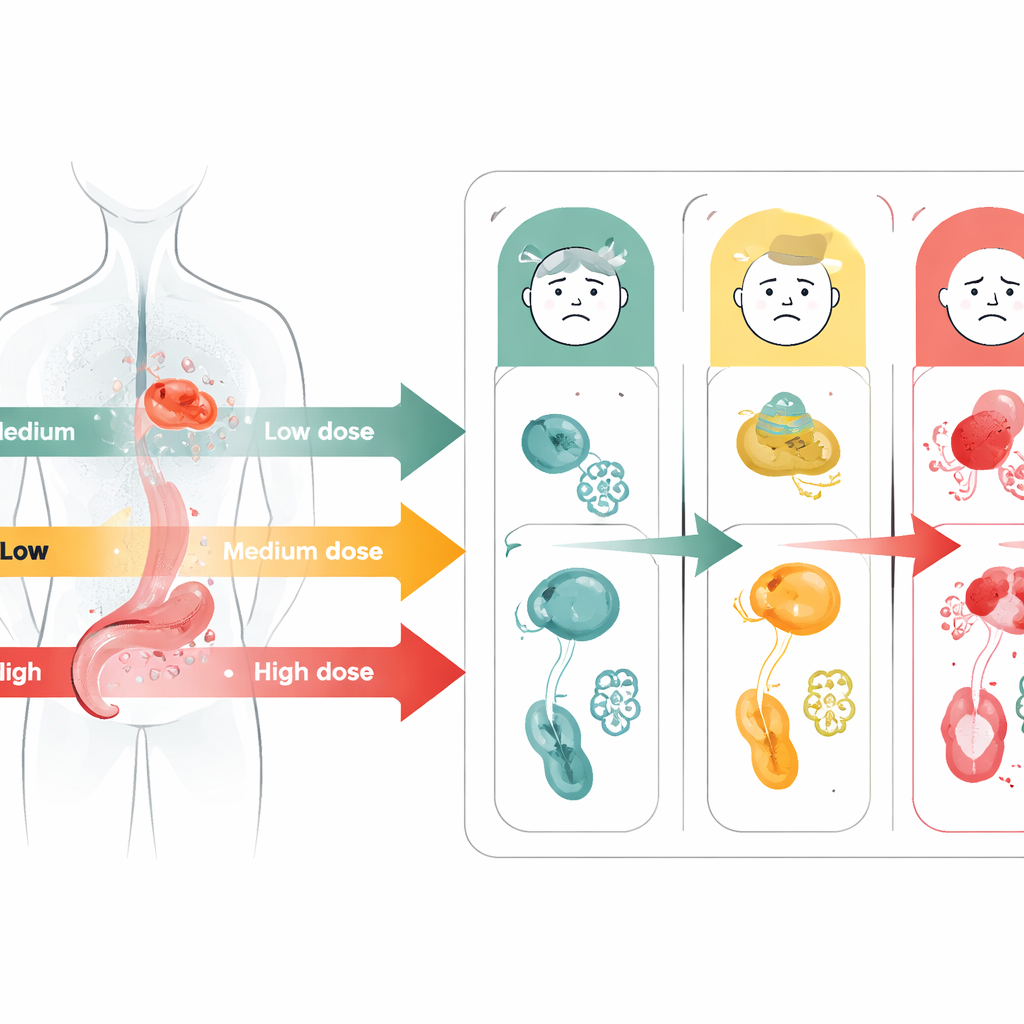
「ちょうどよい」用量域を見つける
より詳細に評価するため、IO–TKI患者を相対用量強度の3つの帯に分けました:計画量の50%未満、50%〜80%未満、そして80%以上です。中間帯(計画量の約50〜80%)に留まった患者が総合的に最も良好な傾向を示しました。彼らは腫瘍の制御が良好で、副作用による治療中断まで長く治療を継続できました。50%未満の群は十分な薬剤を受け取れておらず疾患制御が不十分だった可能性があり、一方で80%以上の群は治療を短縮させる重篤な副作用に遭遇する頻度が高かったと考えられます。
患者と医師にとっての示唆
本研究は、進行性腎がんに対するIO–TKI併用療法を受ける日本人患者にとって、できるだけ高い経口用量を目指すことが最も安全かつ有効な戦略とは限らないことを示唆します。むしろ、用量を慎重に調整して中程度の範囲に保つことが、がん制御と副作用の管理を両立させ、患者がより長く治療を続けられる助けになる可能性があります。正確な“最適域”を確認するにはより大規模で前向きな研究が必要ですが、臨床実践へのメッセージは明確です:単に薬量を最大化するのではなく、慎重な用量調整が患者にとってより良い長期転帰をもたらす可能性があります。
引用: Tasaki, Y., Hamamoto, S., Ikoma, H. et al. Impact of high relative dose intensity on effectiveness and treatment continuity of IO-TKI therapy in Japanese advanced renal cell carcinoma. Sci Rep 16, 13305 (2026). https://doi.org/10.1038/s41598-026-43607-4
キーワード: 進行性腎がん, 免疫療法, 分子標的治療, 薬剤投与量, 治療の副作用