Clear Sky Science · nl
Opnamebloeddruk en sterfte bij acute aortadissectie: multicenter retrospectieve cohortstudie uit Zuidwest-China
Waarom de eerste bloeddrukmeting telt
Wanneer iemand met een scheur in de hoofdslagader van het lichaam—the aorta—spoedeisend naar het ziekenhuis wordt gebracht, telt elke minuut. Een van de eerste cijfers die artsen zien is de bloeddruk. Moeten ze zich meer zorgen maken als dat cijfer hoog is, of juist als het laag is? Deze studie uit ziekenhuizen in Zuidwest-China volgde 700 patiënten met acute aortadissectie, een levensbedreigende scheur in de wand van de aorta, om te onderzoeken hoe de allereerste bloeddrukmeting bij opname samenhangt met overleving gedurende de volgende twee jaar.
Een gevaarlijke scheur in de hoofdweg van het lichaam
Acute aortadissectie is een medische noodsituatie waarbij de binnenste laag van de aorta plotseling scheurt en bloed zich tussen de lagen van de vaatwand dringt. Zonder snelle behandeling stijgt het sterftecijfer met het uur. Artsen weten al dat de bloeddruk zorgvuldig gecontroleerd moet worden om de druk op het gescheurde vat te verminderen, maar het ideale streefgetal was onduidelijk. Eerder onderzoek richtte zich voornamelijk op de bovendruk (systolische druk) en op sterfte tijdens de ziekenhuisopname. Deze studie onderzocht in plaats daarvan zowel de bovendruk als de onderdruk samen en volgde sterfte niet alleen binnen 30 dagen, maar ook over twee jaar, met als doel een veiliger “venster” voor de bloeddruk bij opname vast te stellen.
Wat de onderzoekers maten
Het team beoordeelde dossiers van twee grote ziekenhuizen in Guangxi, China, van patiënten die tussen 2015 en 2023 werden opgenomen met acute aortadissectie. Ze registreerden de bij opname gemeten systolische en diastolische bloeddruk, samen met leeftijd, medische voorgeschiedenis, hartritme, laboratoriumtesten en of de patiënt binnen 24 uur een operatie onderging. Met statistische modellen die gekromde in plaats van rechte relaties kunnen volgen, onderzochten ze hoe verschillende bloeddrukniveaus verband hielden met de kans op overlijden binnen 30 dagen en binnen twee jaar, terwijl werd gecorrigeerd voor vele andere risicofactoren zoals hartschade en nierfunctie.
De verrassende “sweet spot” voor bloeddruk
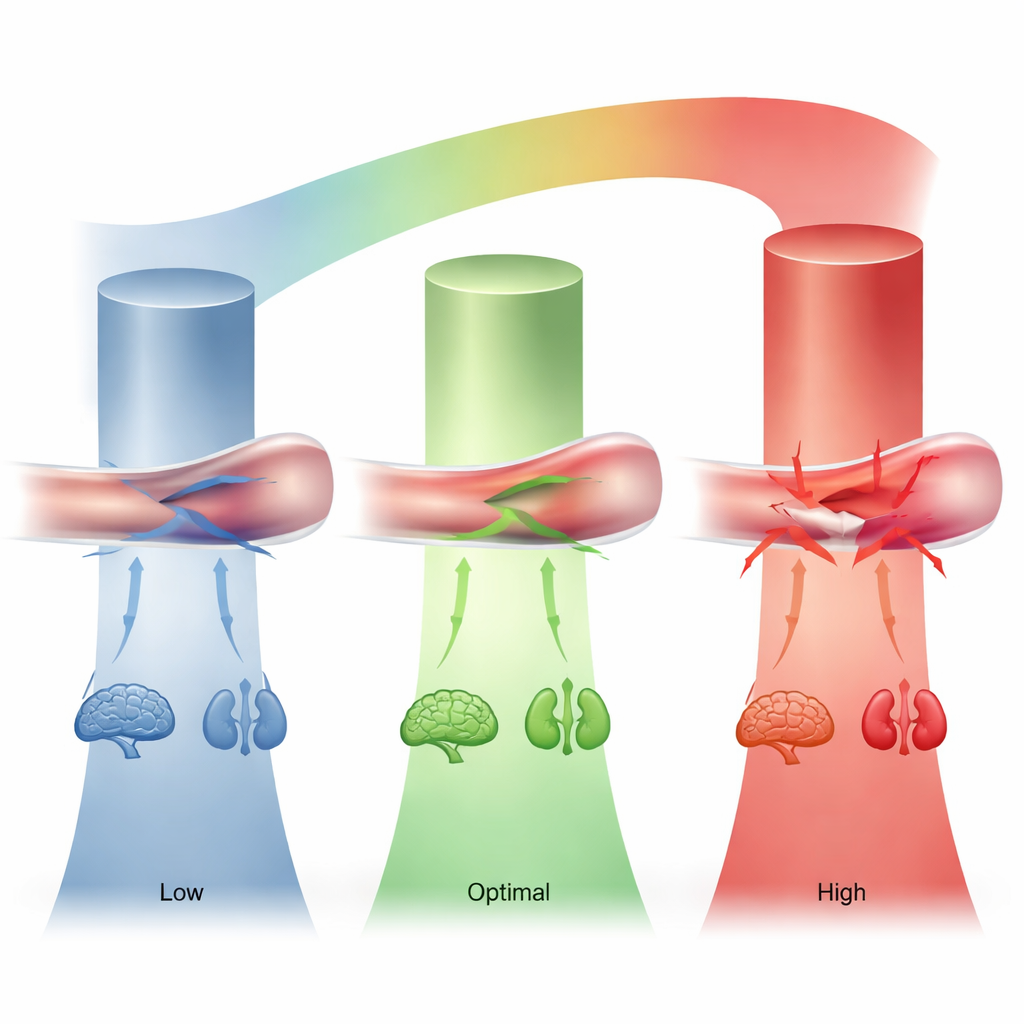
De belangrijkste bevinding was een J‑vormige curve: zowel zeer lage als zeer hoge opnamebloeddrukken waren gekoppeld aan een hoger sterfterisico op de lange termijn, terwijl een middenbereik het veiligst bleek. Het laagste risico over twee jaar trad op bij een systolische druk van ongeveer 130–160 mmHg en een diastolische druk van circa 80–88 mmHg. Patiënten die met een bloeddruk buiten dit bereik arriveerden (bijvoorbeeld systolisch onder 130 en diastolisch onder 80) of daar ver boven (boven 160 systolisch met matig verhoogde diastolische waarden) hadden een grotere kans om binnen de volgende twee jaar te overlijden, zelfs na correctie voor andere gezondheidsproblemen. Uiterst hoge systolische druk gecombineerd met matig hoge diastolische druk ging gepaard met bijna drie keer zo veel sterfterisico vergeleken met de veiligere middenbereikgroep.
Meer dan alleen de cijfers
De studie benadrukte ook andere waarschuwingssignalen. Hogere leeftijd, een snel hartritme en aanwijzingen voor een hartinfarct of eerdere omleiding van de kransslagaders (bypass) vergrootten allemaal de kans op overlijden. Bloedtests die belastingsverschijnselen van het hart aantonen, zoals verhoogd NT‑proBNP en hooggevoelige troponine, waren sterke risicomerken. Daarentegen hadden patiënten met scheuren in het afdalende deel van de aorta (type B), een normaal hartritme en zij die binnen 24 uur een operatie ondergingen, vaak een beter beloop. Gezamenlijk suggereren deze bevindingen dat artsen de situatie van een patiënt moeten beoordelen aan de hand van een totaalbeeld van bloeddruk, hartfunctie en vroege behandelingsbeslissingen, in plaats van te focussen op één afzonderlijk getal.
Wat dit betekent voor patiënten en artsen
Voor mensen met een acute aortadissectie suggereert de studie dat “lager is niet altijd beter” voor de bloeddruk bij opname. Hoewel gevaarlijk hoge druk het gescheurde vat verder kan beschadigen, kan te laag gedrukte bloeddruk vitale organen onvoldoende doorbloeden of juist aangeven dat het hart al faalt. De auteurs stellen dat een gematigde zone—rond 130–160 voor de bovendruk en 80–88 voor de onderdruk—waarschijnlijk het beste beschermt tegen schade aan de aorta terwijl er voldoende bloedtoevoer naar hersenen, nieren en andere organen blijft. Omdat dit een retrospectieve studie uit één regio is en geen gerandomiseerde proef, moeten deze drempels elders worden bevestigd. Desondanks biedt het werk een helderder routekaart voor spoedteams die een van de meest kritieke toestanden in de cardiologie behandelen.
Bronvermelding: Chen, Y., Peng, X., Ji, Q. et al. Admission blood pressure and mortality in acute aortic dissection: Southwest China multicenter retrospective cohort study. Sci Rep 16, 12798 (2026). https://doi.org/10.1038/s41598-026-43101-x
Trefwoorden: acute aortadissectie, bloeddruk, sterfterisico, hemodynamisch beheer, cardiovasculaire noodsituatie