Clear Sky Science · it
Effetti del trattamento individualizzati della CPAP sugli esiti cardiovascolari secondari in pazienti con apnea ostruttiva del sonno non eccessivamente sonnolenti
Perché questo è importante per le persone con apnea del sonno
Molte persone indossano una maschera di notte per trattare l’apnea ostruttiva del sonno (OSA), sperando che protegga anche cuore e vasi sanguigni. Tuttavia, grandi studi clinici hanno faticato a dimostrare che la pressione positiva continua delle vie aeree (CPAP) riduca in media il rischio di infarti e ictus. Questo articolo pone una domanda diversa: invece di chiedere se la CPAP aiuta tutti, possiamo usare strumenti di analisi moderni per capire quali pazienti specifici traggono beneficio, quali non vedono cambiamenti e quali potrebbero addirittura subire danni?
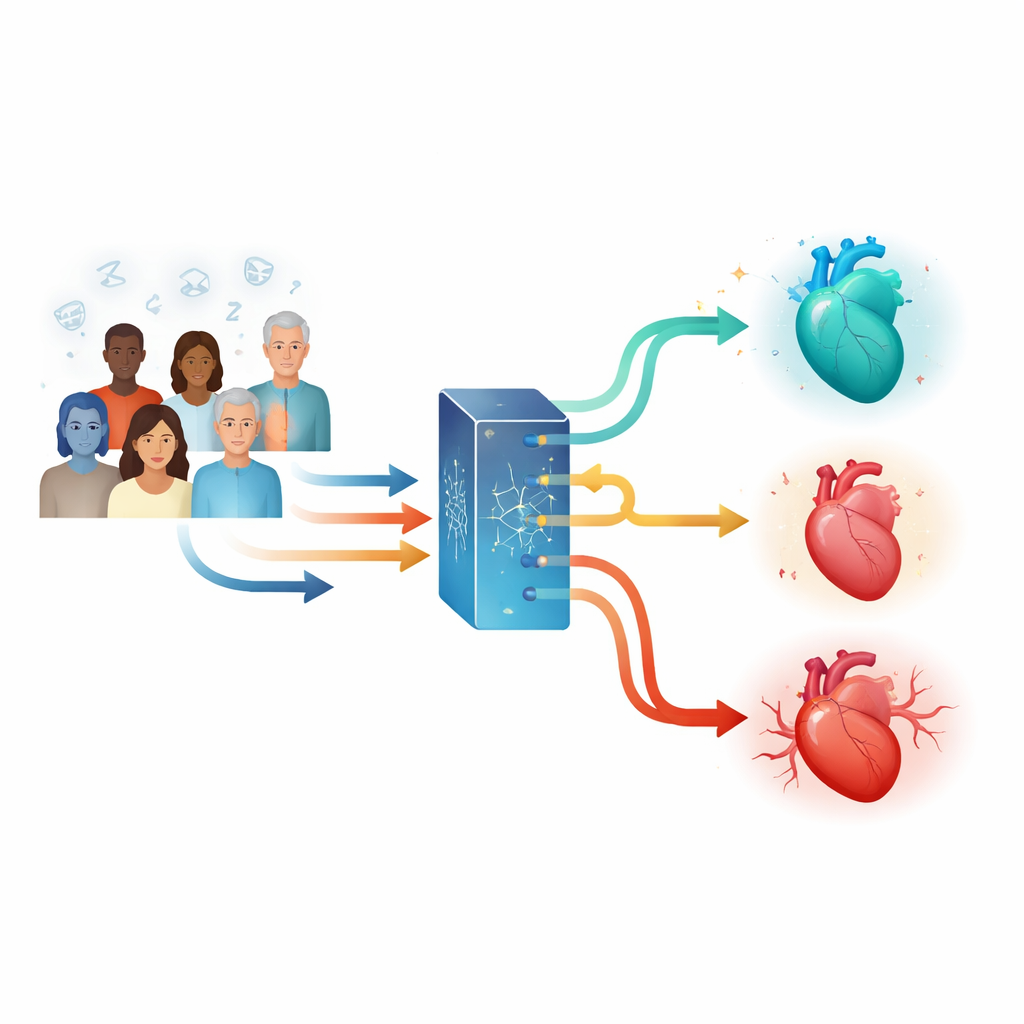
Un problema del sonno comune con effetti cardiaci non scontati
L’OSA è una condizione diffusa in cui le vie aeree di una persona si restringono o si chiudono ripetutamente durante il sonno, causando brevi pause nella respirazione. Questi eventi vengono solitamente quantificati con un indice chiamato indice apnea–ipopnea (AHI). La CPAP, che insuffla aria per mantenere le vie aeree aperte, riduce in modo affidabile questi disturbi respiratori e spesso migliora sintomi come il russare e la scarsa qualità del sonno. Studi osservazionali hanno suggerito che l’uso regolare della CPAP potrebbe anche ridurre il rischio di malattie cardiovascolari, ma grandi trial randomizzati non hanno confermato un chiaro effetto protettivo per il cuore quando si considerano i pazienti nel loro insieme. Questa discrepanza suggerisce che l’OSA è più complessa di un singolo punteggio di gravità, e che persone con lo stesso AHI potrebbero non condividere gli stessi rischi cardiaci o le stesse risposte al trattamento.
Guardare oltre misure uniformi per tutti
I ricercatori hanno analizzato i dati del trial SAVE, il più grande studio volto a testare se aggiungere la CPAP alla cura abituale previene infarti, ictus e eventi correlati in adulti di mezza età e anziani con OSA e malattia cardiovascolare o cerebrovascolare preesistente. Piuttosto che riesaminare il risultato globale, hanno chiesto se strumenti convenzionali potessero rivelare sottogruppi nascosti. Hanno raggruppato i pazienti in categorie basse, medie e alte in base all’AHI e al Framingham Risk Score, un calcolatore standard che stima il rischio cardiovascolare a partire da fattori come età, pressione arteriosa e colesterolo. In tutti questi gruppi, la CPAP non ha ridotto in modo chiaro gli eventi cardiovascolari rispetto alla cura abituale, suggerendo che queste misure tradizionali erano scarsi indicatori di chi trae davvero beneficio.
Usare l’apprendimento automatico per stimare l’impatto terapeutico personale
Per approfondire, il team ha applicato un metodo di machine learning chiamato causal survival forest. In termini semplici, questa tecnica usa molti alberi decisionali per stimare, per ciascun individuo, come la probabilità di un evento cardiovascolare differirebbe con o senza CPAP. Il modello ha utilizzato 23 caratteristiche basali di quasi tutti i 2.687 partecipanti allo studio, comprese anamnesi mediche (come precedenti procedure cardiache e fumo), terapie in uso, misure dello studio del sonno relative ai livelli di ossigeno e ai modelli della frequenza cardiaca, e risposte a questionari sulla salute. Da questi input ha prodotto un punteggio di effetto terapeutico individualizzato — in sostanza una previsione se la CPAP aiuterebbe, avrebbe scarso effetto o potrebbe peggiorare gli esiti cardiovascolari per ciascuna persona.
Differenze sorprendenti tra chi beneficia e chi può venire danneggiato
Quando i partecipanti sono stati ordinati in base ai loro punteggi personalizzati e divisi in tre gruppi di uguale dimensione, le differenze sono risultate drammatiche. Coloro nel terzo superiore, previsti come i maggiori beneficiari, hanno mostrato un grande miglioramento nel rimanere liberi da eventi cardiovascolari maggiori se assegnati alla CPAP, sia nell’analisi basata sulla randomizzazione originale sia concentrandosi su chi usava effettivamente la CPAP regolarmente. Al contrario, chi era nel terzo inferiore — previsto come potenzialmente danneggiato — ha avuto un rischio nettamente più elevato di tali eventi quando trattato con CPAP. Le persone nel terzo intermedio hanno visto poche differenze in entrambe le direzioni. Interessante notare che il gruppo con probabile beneficio spesso presentava disturbi respiratori più lievi negli esami del sonno ma punteggi di qualità di vita peggiori e una variabilità della frequenza cardiaca più elevata, suggerendo che i loro organismi potrebbero essere più sensibili ai miglioramenti del sonno. Il gruppo con probabile danno aveva più precedenti infarti e procedure arteriose, apnea più grave e livelli di ossigeno leggermente peggiori, ma riportava una qualità di vita basale migliore.
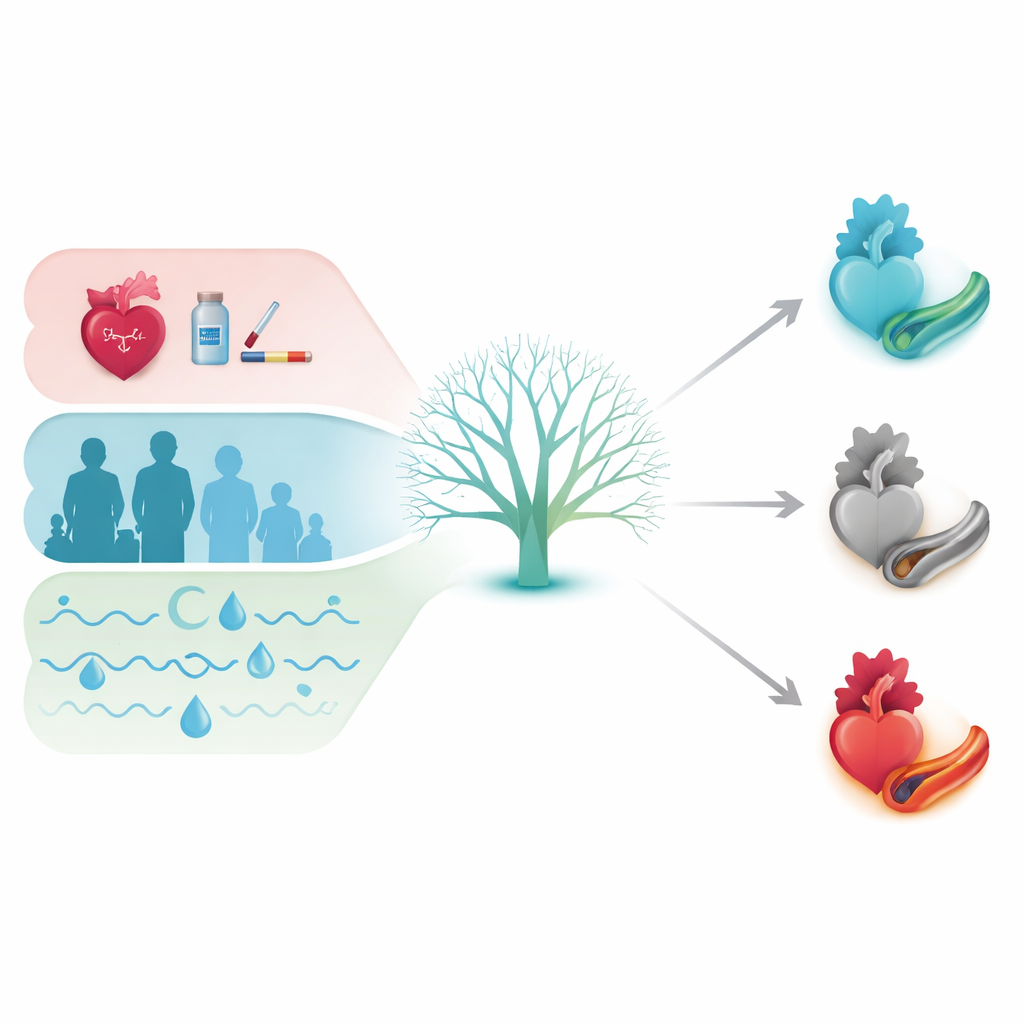
Riconsiderare come e quando la CPAP protegge il cuore
Questi risultati suggeriscono che l’impatto della CPAP sul cuore non è uniformemente positivo o neutro; dipende fortemente dallo stato di salute iniziale e dal profilo del sonno della persona. Per alcuni, in particolare quelli con alcuni pattern di cali di ossigeno più lievi e un benessere soggettivo peggiore, la CPAP può ridurre sensibilmente il rischio di problemi cardiaci futuri. Per altri con malattia cardiaca di lunga data o grave, rimuovere gli episodi ripetuti di ipossia potrebbe in realtà cancellare una forma di adattamento naturale e aumentare il rischio. Lo studio non dimostra esattamente perché ciò accada, e il modello deve ancora essere testato in nuovi gruppi di pazienti prima di guidare la pratica clinica quotidiana. Ma fornisce la prima evidenza che metodi avanzati di analisi possono classificare i pazienti in chi è probabile venga aiutato, non influenzato o danneggiato dalla CPAP in termini di protezione cardiaca. In futuro, tali strumenti di precisione potrebbero aiutare i medici a superare regole di trattamento generalizzate e a personalizzare le decisioni sulla CPAP sul bilancio unico di rischi e benefici di ciascuna persona.
Citazione: Cohen, O., Al-Taie, Z., Kundel, V. et al. Individualized treatment effects of CPAP on secondary cardiovascular outcomes in non-sleepy obstructive sleep apnea patients. Commun Med 6, 257 (2026). https://doi.org/10.1038/s43856-026-01457-1
Parole chiave: apnea ostruttiva del sonno, terapia CPAP, rischio cardiovascolare, medicina di precisione, apprendimento automatico