Clear Sky Science · fr
Effets thérapeutiques individualisés du CPAP sur les issues cardiovasculaires secondaires chez des patients atteints d'apnée obstructive du sommeil non somnolents
Pourquoi cela compte pour les personnes souffrant d'apnée du sommeil
Beaucoup de personnes portent un masque la nuit pour traiter l'apnée obstructive du sommeil (AOS), en espérant que cela protègera aussi leur cœur et leurs vaisseaux sanguins. Pourtant, de grands essais cliniques ont eu du mal à montrer que la pression positive continue (CPAP) réduit en moyenne le risque d'infarctus et d'accidents vasculaires cérébraux. Cet article pose une question différente : au lieu de demander si le CPAP aide tout le monde, peut-on utiliser les outils de données modernes pour déterminer quels patients spécifiques sont aidés, lesquels ne voient aucun changement, et lesquels pourraient même être lésés ?
Un problème de sommeil fréquent aux effets cardiaques peu conventionnels
L'AOS est une affection répandue dans laquelle les voies respiratoires d'une personne se rétrécissent ou se ferment à plusieurs reprises pendant le sommeil, provoquant de brèves pauses respiratoires. Ces événements sont habituellement quantifiés par un indice appelé index d'apnée–hypopnée (IAH). Le CPAP, qui souffle doucement de l'air pour maintenir les voies aériennes ouvertes, réduit de façon fiable ces perturbations respiratoires et améliore souvent des symptômes comme le ronflement et la mauvaise qualité du sommeil. Des études observationnelles ont suggéré qu'une utilisation régulière du CPAP pourrait aussi diminuer le risque de maladie cardiovasculaire, mais de grands essais randomisés n'ont pas confirmé un effet protecteur cardiaque net lorsque l'on considère les patients dans leur ensemble. Ce décalage laisse penser que l'AOS est plus complexe qu'un simple score de sévérité, et que des personnes ayant le même IAH peuvent ne pas partager les mêmes risques cardiovasculaires ni les mêmes réponses au traitement.
Aller au-delà des mesures universelles
Les chercheurs se sont tournés vers les données de l'essai SAVE, la plus grande étude ayant évalué si l'ajout du CPAP aux soins habituels prévient les infarctus, AVC et événements associés chez des adultes d'âge moyen et plus âgés ayant une AOS et une maladie cardiovasculaire ou cérébrale existante. Plutôt que de réexaminer le résultat global, ils ont cherché à savoir si des outils familiers pouvaient révéler des sous-groupes cachés. Ils ont classé les patients en catégories faible, moyenne et élevée selon leur IAH et selon le Framingham Risk Score, un calculateur standard qui estime le risque cardiovasculaire à partir de facteurs tels que l'âge, la tension artérielle et le cholestérol. Dans tous ces groupes, le CPAP n'a pas clairement réduit les événements cardiovasculaires par rapport aux soins habituels, ce qui suggère que ces mesures traditionnelles étaient de mauvais indicateurs pour déterminer qui bénéficie réellement.
Utiliser l'apprentissage automatique pour estimer l'impact individuel du traitement
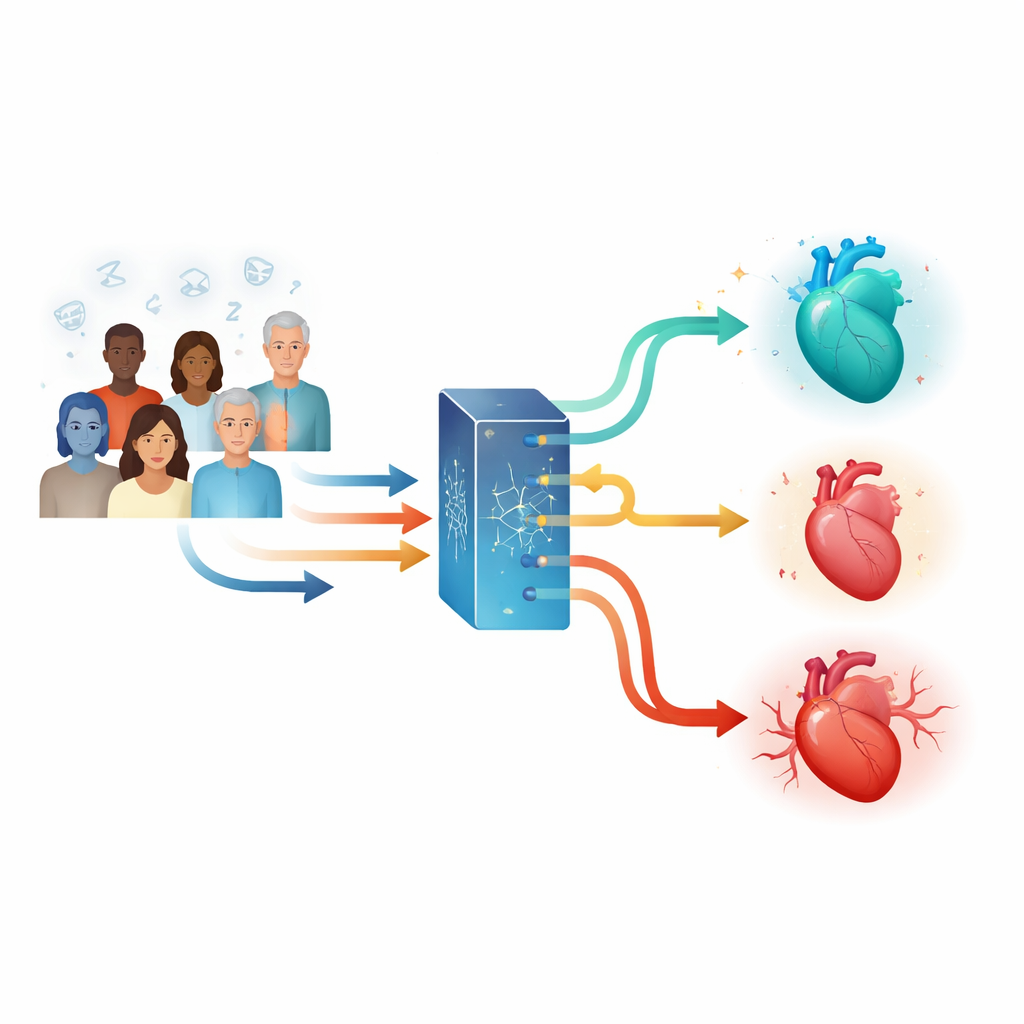
Pour approfondir, l'équipe a appliqué une méthode d'apprentissage automatique appelée forêt causale de survie. En termes simples, cette technique utilise de nombreux arbres de décision pour estimer, pour chaque individu, comment sa probabilité d'un événement cardiovasculaire différerait avec ou sans CPAP. Le modèle s'est appuyé sur 23 caractéristiques de base provenant de presque la totalité des 2 687 participants à l'essai, incluant l'historique médical (comme des interventions cardiaques antérieures et le tabagisme), les médicaments, des mesures d'étude du sommeil sur les niveaux d'oxygène et les rythmes cardiaques, et les réponses à des questionnaires de santé. À partir de ces données, il a produit un score d'effet de traitement individualisé — essentiellement une prédiction indiquant si le CPAP aiderait, aurait peu d'effet, ou pourrait aggraver les issues cardiovasculaires pour chaque personne.
Différences marquantes entre les personnes aidées et celles susceptibles d'être lésées
Lorsque les participants ont été classés selon leurs scores personnalisés et divisés en trois groupes de taille égale, les différences étaient spectaculaires. Ceux du tiers supérieur, prédits comme tirant le plus grand bénéfice, ont montré une forte amélioration de la survie sans événements cardiovasculaires majeurs s'ils avaient été assignés au CPAP, tant dans la randomisation initiale que lorsqu'on s'est concentré sur les personnes ayant effectivement utilisé le CPAP régulièrement. En revanche, ceux du tiers inférieur — prédits comme pouvant être lésés — avaient un risque nettement plus élevé de tels événements lorsqu'on leur a prescrit le CPAP. Les personnes du tiers médian n'ont pratiquement pas montré de différence dans un sens ou l'autre. Fait intéressant, le groupe susceptible de bénéficier présentait souvent des perturbations respiratoires plus légères aux tests du sommeil mais des scores de qualité de vie plus mauvais et une variabilité de la fréquence cardiaque plus élevée, suggérant que leurs organismes pourraient être plus réactifs aux améliorations du sommeil. Le groupe susceptible d'être lésé avait davantage d'infarctus et d'interventions artérielles antérieurs, une apnée plus sévère et des niveaux d'oxygène quelque peu plus bas, mais rapportait une meilleure qualité de vie au départ.
Repenser comment et quand le CPAP protège le cœur
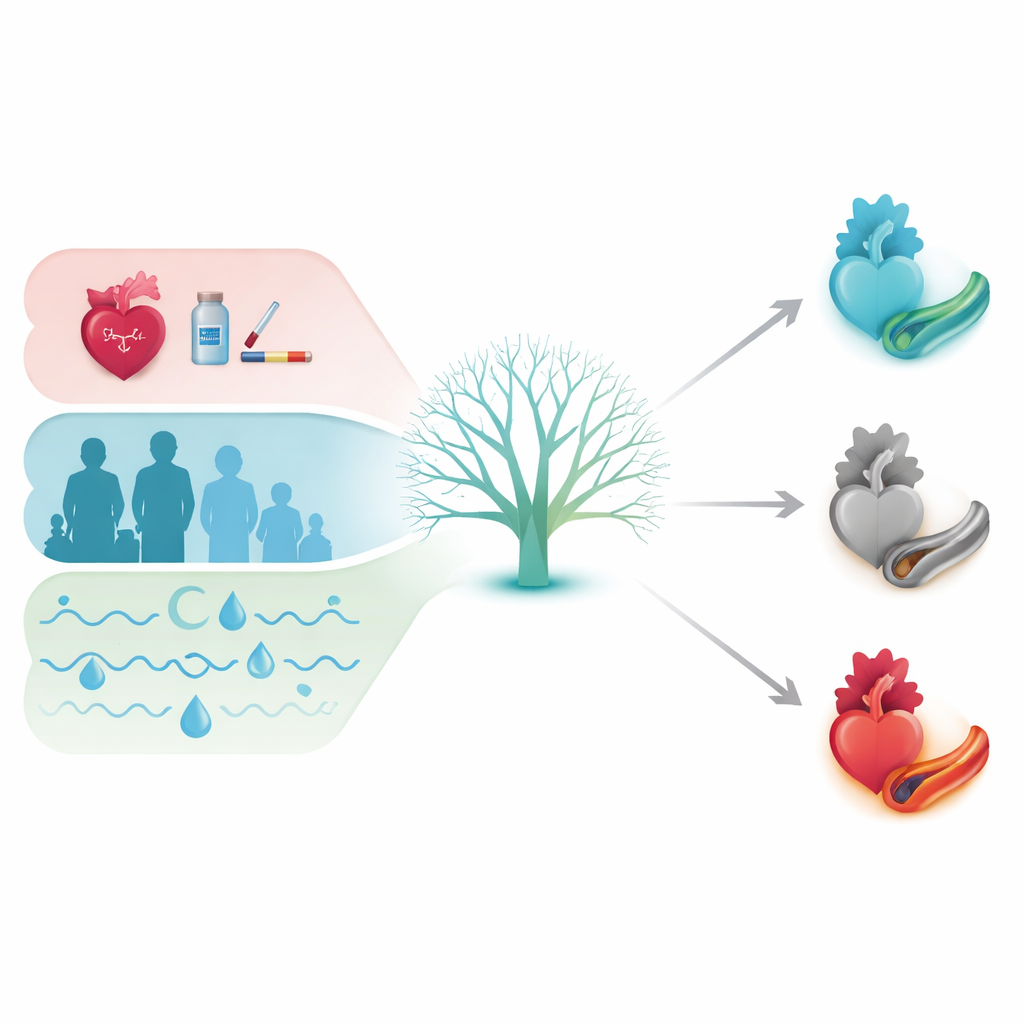
Ces résultats suggèrent que l'impact du CPAP sur le cœur n'est pas uniformément bénéfique ou neutre ; il dépend fortement de l'état de santé initial et du profil de sommeil de la personne. Pour certains, en particulier ceux présentant certains schémas de baisses d'oxygène plus modérées et un bien‑être diminué, le CPAP peut réduire substantiellement le risque de problèmes cardiaques futurs. Pour d'autres ayant une maladie cardiaque de longue date ou sévère, la suppression des épisodes répétés d'hypoxie pourrait en réalité annuler une forme d'adaptation naturelle et augmenter le risque. L'étude ne prouve pas exactement pourquoi cela se produit, et le modèle doit encore être testé dans de nouveaux groupes de patients avant de guider la pratique clinique courante. Mais elle fournit la première preuve que des méthodes avancées de données peuvent trier les patients en ceux susceptibles d'être aidés, non affectés ou lésés par le CPAP pour la protection cardiaque. À l'avenir, de tels outils de précision pourraient aider les médecins à dépasser des règles de traitement uniformes et à adapter la décision d'utiliser le CPAP à l'équilibre unique des risques et bénéfices de chaque personne.
Citation: Cohen, O., Al-Taie, Z., Kundel, V. et al. Individualized treatment effects of CPAP on secondary cardiovascular outcomes in non-sleepy obstructive sleep apnea patients. Commun Med 6, 257 (2026). https://doi.org/10.1038/s43856-026-01457-1
Mots-clés: apnée obstructive du sommeil, thérapie CPAP, risque cardiovasculaire, médecine de précision, apprentissage automatique