Clear Sky Science · it
Il ricovero notturno in terapia intensiva aumenta la mortalità a 30 giorni nei pazienti con sepsi: un’analisi retrospettiva con matching per score di propensione basata sul database MIMIC‑IV
Perché conta l’ora di arrivo
La maggior parte di noi presume che l’unità di terapia intensiva (UTI) di un ospedale offra lo stesso livello di cura 24 ore su 24. Ma per le persone con sepsi — una reazione potenzialmente letale a un’infezione — questo nuovo studio suggerisce che l’ora del giorno in cui vengono ricoverate in terapia intensiva può influire sul fatto che sopravvivano o meno. Utilizzando un ampio database statunitense di cure critiche, i ricercatori hanno posto una domanda semplice ma inquietante: i pazienti con sepsi stanno peggio se arrivano in UTI di notte rispetto al giorno?
Analisi di migliaia di casi reali in UTI
Per investigare, il team si è rivolto al database MIMIC‑IV, che contiene cartelle cliniche dettagliate e anonime di decine di migliaia di ricoveri in terapia intensiva in un grande ospedale di Boston. Si sono concentrati su più di 25.000 adulti che soddisfacevano i criteri diagnostici moderni per la sepsi e che hanno trascorso almeno un giorno intero in UTI. Il primo ricovero in UTI di ciascun paziente è stato classificato come diurno (più o meno ore d’ufficio) o notturno (sere, notti e prime ore del mattino). I ricercatori hanno raccolto informazioni su età, sesso, patologie croniche, segni vitali, esami ematici e gravità della malattia all’arrivo, quindi hanno usato strumenti statistici per confrontare in modo equo chi è stato ammesso di giorno e chi di notte.
Equilibrare i due gruppi
Poiché i pazienti notturni potrebbero differire in modi importanti — per esempio per malattie diverse o per condizioni più gravi all’arrivo — il team ha utilizzato una tecnica chiamata matching per score di propensione. In termini pratici questo significa che hanno accoppiato ogni paziente diurno con un paziente notturno avente caratteristiche di base e gravità della malattia molto simili, creando due grandi gruppi strettamente bilanciati. Questo approccio aiuta a isolare l’effetto dell’ora di ammissione in sé, evitando che differenze nascoste tra i pazienti influenzino i risultati.
Il ricovero notturno associato a tassi di mortalità più alti
Seguendo i pazienti per un mese dopo il ricovero in UTI, è emerso un quadro chiaro. Sia nel campione completo sia nei gruppi attentamente abbinati, chi è stato ricoverato di notte aveva una probabilità maggiore di morire entro 30 giorni rispetto ai ricoverati di giorno, anche dopo aver corretto per dozzine di fattori clinici. La differenza non è stata un effetto transitorio: tassi di mortalità più elevati per i ricoveri notturni sono persisti a 90 giorni e a sei mesi. Analizzando più nel dettaglio l’orologio, i ricercatori hanno trovato una mortalità particolarmente bassa tra i pazienti ammessi nelle ore mattutine, suggerendo che gli arrivi all’inizio della giornata potrebbero avere esiti migliori.
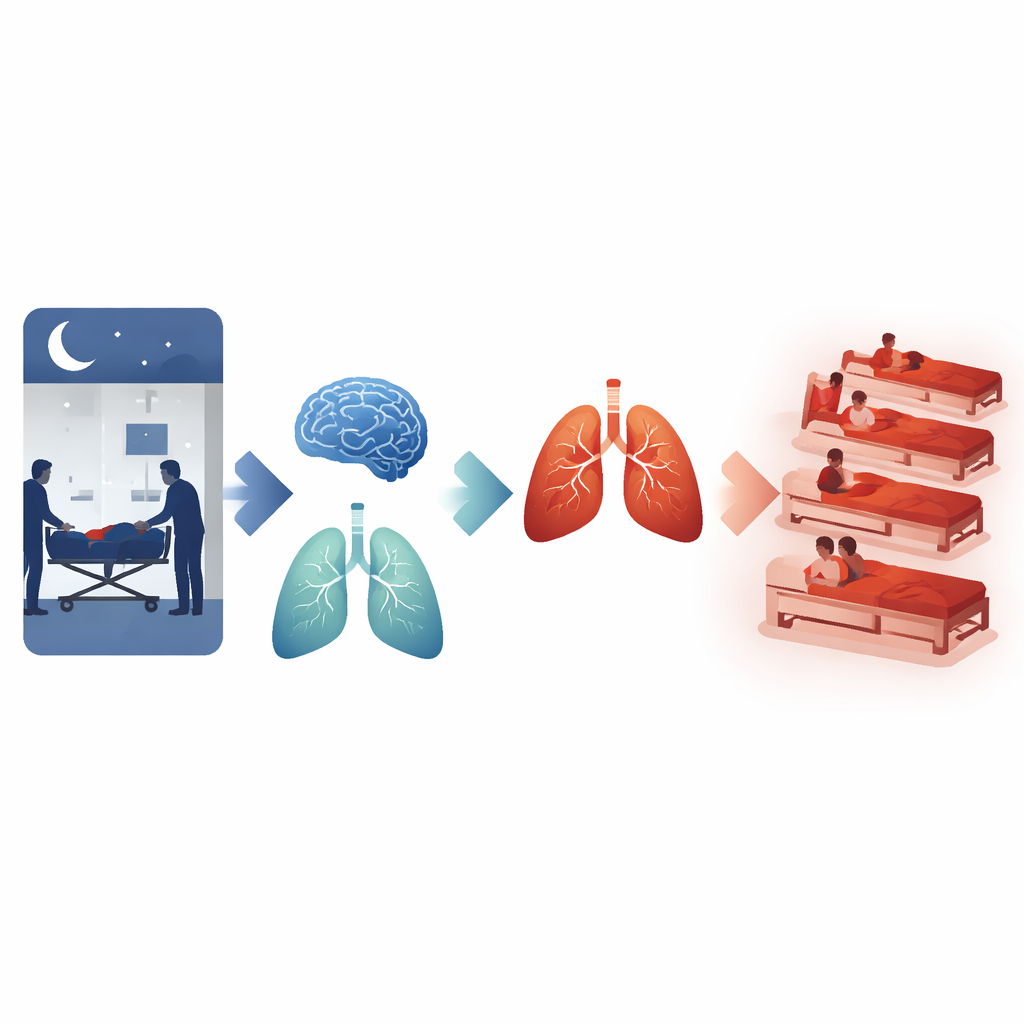
Più complicanze cerebrali e polmonari di notte
Il danno non si è limitato alla sopravvivenza. Due complicanze gravi della sepsi — l’encefalopatia associata a sepsi (una forma di disfunzione cerebrale che porta a confusione o coma) e l’insufficienza respiratoria acuta indotta da sepsi — erano anch’esse più frequenti nei pazienti ricoverati in UTI durante la notte, anche dopo gli stessi accurati aggiustamenti. Altre complicanze, come problemi di coagulazione, danno renale e necessità di dialisi, non differivano in modo significativo tra ricoveri diurni e notturni. È importante sottolineare che l’aumento del rischio associato al ricovero notturno è risultato simile tra uomini e donne, adulti più giovani e più anziani, e pazienti con diversi livelli di pressione arteriosa, malattia renale o gravità complessiva della malattia.
Cosa potrebbe succedere dietro le quinte
Lo studio non può dimostrare esattamente perché i ricoveri notturni vadano peggio, ma indica diverse spiegazioni plausibili. Gli ospedali in genere operano con organici ridotti nelle ore serali e notturne; potrebbero essere presenti meno medici esperti di terapia intensiva in sede, meno infermieri per paziente o un accesso più lento a esami e procedure. Anche la fisiologia umana può giocare un ruolo: sia pazienti sia operatori lavorano in un momento di minimo naturale del ritmo circadiano durante la notte, quando attenzione, tempi di reazione e capacità decisionale possono essere compromessi. Questi fattori insieme potrebbero ritardare passaggi critici nel trattamento precoce della sepsi, permettendo all’infezione e al danno d’organo di progredire.
Cosa significa per pazienti e ospedali
In termini semplici, questo lavoro suggerisce che per i pazienti con sepsi raggiungere l’UTI di notte è associato a un aumento modesto ma reale della probabilità di morire, insieme a tassi più elevati di gravi complicanze cerebrali e polmonari. I risultati sono rimasti stabili attraverso diversi tipi di analisi, il che rende più difficile considerarli un caso. Pur provenendo da un singolo centro e basandosi su dati retrospettivi anziché su uno studio randomizzato, lo studio lancia un messaggio urgente per i pianificatori della sanità: l’assistenza di alta qualità per la sepsi non dovrebbe dipendere dall’orologio. Rafforzare il personale notturno, accelerare l’accesso a esami e trattamenti e aumentare la vigilanza su complicanze cerebrali e polmonari potrebbero contribuire a ridurre questo pericoloso divario tra giorno e notte.
Citazione: Peng, C., Shen, T., Peng, J. et al. Nighttime intensive care unit admission increased 30-day mortality in sepsis patients: a retrospective propensity-score matched analysis based on MIMIC-IV database. Sci Rep 16, 10626 (2026). https://doi.org/10.1038/s41598-026-45504-2
Parole chiave: sepsi, unità di terapia intensiva, turno notturno, mortalità ospedaliera, organizzazione del personale in terapia intensiva