Clear Sky Science · fr
L’admission en unité de soins intensifs la nuit augmente la mortalité à 30 jours chez les patients atteints de sepsis : analyse rétrospective appariée par score de propension basée sur la base de données MIMIC‑IV
Pourquoi l’heure d’arrivée compte
La plupart d’entre nous supposent que l’unité de soins intensifs (USI) d’un hôpital offre le même niveau de soins 24 heures sur 24. Mais pour les personnes atteintes de sepsis — une réaction potentiellement mortelle à une infection — cette nouvelle étude suggère que l’heure de la journée à laquelle elles sont admises en USI peut influencer leur survie. En utilisant une grande base de données de soins critiques américaine, les chercheurs ont posé une question simple mais dérangeante : les patients septicémiques ont‑ils un pronostic pire s’ils arrivent en USI la nuit plutôt que le jour ?
Analyse de milliers de cas réels en USI
Pour explorer cette question, l’équipe s’est tournée vers la base de données MIMIC‑IV, qui contient des dossiers détaillés et anonymisés de dizaines de milliers de séjours en USI dans un grand hôpital de Boston. Ils se sont concentrés sur plus de 25 000 adultes répondant aux critères diagnostiques modernes du sepsis et ayant séjourné au moins un jour complet en USI. La première admission en USI de chaque patient a été classée comme diurne (à peu près les heures de bureau) ou nocturne (soirées, nuits et premières heures du matin). Les chercheurs ont recueilli des informations sur l’âge, le sexe, les maladies chroniques, les signes vitaux, les analyses sanguines et la gravité de l’état à l’arrivée, puis ont utilisé des outils statistiques pour comparer équitablement les patients admis de jour et ceux admis de nuit.
Équilibrer les deux groupes
Parce que les patients admis la nuit peuvent différer de manière importante — par exemple avoir des pathologies différentes ou être plus gravement malades — l’équipe a utilisé une technique appelée appariement par score de propension. Concrètement, cela signifie qu’ils ont apparié chaque patient admis le jour avec un patient admis la nuit présentant des caractéristiques de base et une gravité de maladie très similaires, créant ainsi deux grands groupes étroitement comparables. Cette approche aide à isoler l’effet de l’heure d’admission elle‑même, plutôt que de laisser des différences cachées entre patients influencer les résultats.
La nuit associée à une mortalité plus élevée
Quand ils ont suivi les patients pendant un mois après l’admission en USI, un schéma clair est apparu. Tant dans l’échantillon complet que dans les groupes appariés, les patients admis la nuit étaient plus susceptibles de décéder dans les 30 jours que ceux admis le jour, même après ajustement sur des dizaines de facteurs médicaux. La différence n’était pas qu’un pic à court terme : les taux de mortalité plus élevés pour les admissions nocturnes persistaient à 90 jours et à six mois. En analysant plus finement l’heure, les chercheurs ont constaté une mortalité particulièrement faible chez les patients admis le matin, ce qui suggère que les admissions en début de journée s’en sortent mieux.
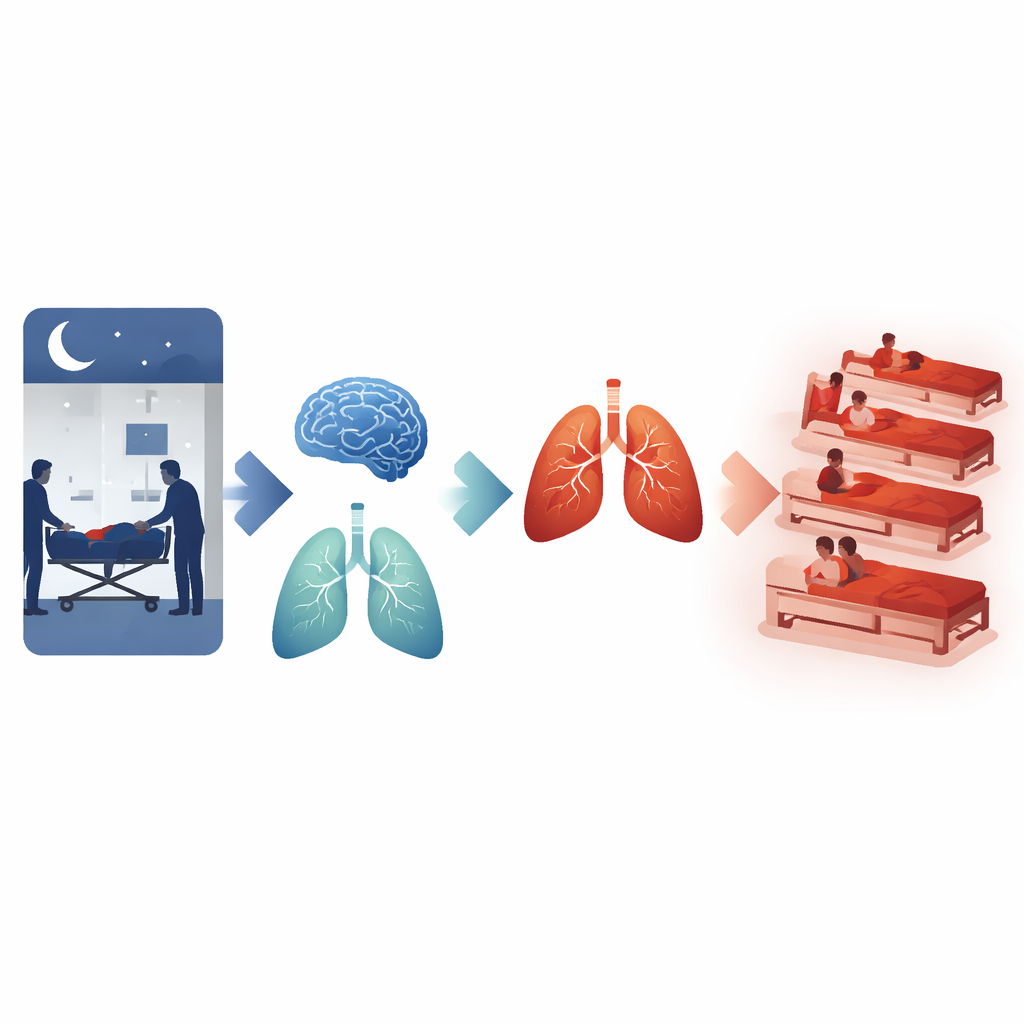
Plus de complications cérébrales et pulmonaires la nuit
Le préjudice ne se limitait pas à la survie. Deux complications graves du sepsis — l’encéphalopathie associée au sepsis (une forme de dysfonction cérébrale entraînant confusion ou coma) et la lésion pulmonaire aiguë induite par le sepsis — étaient également plus fréquentes chez les patients admis en USI la nuit, même après les mêmes ajustements rigoureux. D’autres complications, comme les troubles de la coagulation, l’insuffisance rénale et le recours à la dialyse, ne différaient pas de manière significative entre admissions de jour et de nuit. Fait important, le surcroît de risque lié à l’admission nocturne était similaire chez les hommes et les femmes, chez les adultes plus jeunes et plus âgés, et chez les patients présentant différents niveaux de pression artérielle, de maladie rénale ou de gravité globale.
Que se passe‑t‑il en coulisses ?
L’étude ne peut pas prouver exactement pourquoi les admissions nocturnes ont un pronostic plus mauvais, mais elle suggère plusieurs explications plausibles. Les hôpitaux fonctionnent généralement avec des effectifs réduits hors des heures ouvrables : il peut y avoir moins de médecins de réanimation expérimentés sur place, moins d’infirmiers par patient ou un accès plus lent aux examens et procédures. La biologie humaine peut aussi jouer un rôle : patients et soignants se situent à un point bas naturel de leur horloge circadienne pendant la nuit, lorsque l’attention, les temps de réaction et la prise de décision peuvent être altérés. Ensemble, ces facteurs pourraient retarder des étapes cruciales du traitement précoce du sepsis, permettant à l’infection et aux lésions d’organes de progresser.
Ce que cela signifie pour les patients et les hôpitaux
En termes clairs, ce travail suggère que pour les patients atteints de sepsis, l’arrivée en USI la nuit est associée à une augmentation modeste mais réelle du risque de décès, ainsi qu’à des taux plus élevés de complications cérébrales et pulmonaires graves. Les résultats tiennent à plusieurs types d’analyses, ce qui les rend difficiles à attribuer au hasard. Bien que l’étude provienne d’un seul centre médical et repose sur des dossiers rétrospectifs plutôt que sur un essai randomisé, elle lance un message urgent aux planificateurs de soins : la qualité des soins du sepsis ne devrait pas dépendre de l’heure. Renforcer la dotation la nuit, accélérer l’accès aux examens et traitements, et augmenter la vigilance vis‑à‑vis des complications cérébrales et pulmonaires pourraient contribuer à réduire cet écart dangereux entre le jour et la nuit.
Citation: Peng, C., Shen, T., Peng, J. et al. Nighttime intensive care unit admission increased 30-day mortality in sepsis patients: a retrospective propensity-score matched analysis based on MIMIC-IV database. Sci Rep 16, 10626 (2026). https://doi.org/10.1038/s41598-026-45504-2
Mots-clés: sepsis, unité de soins intensifs, poste de nuit, mortalité hospitalière, dotation en personnel en soins critiques