Clear Sky Science · it
Disfunzione dei fibroblasti guidata dall’ubiquitinazione: un progetto multi-omico per diagnosi e terapia di precisione nell’ulcera del piede diabetico
Perché le ferite persistenti ai piedi sono importanti
Per molte persone con diabete, una piccola piaga al piede può trasformarsi in un’ulcera ostinata che non guarisce. Queste ulcere del piede diabetico spesso comportano lunghi ricoveri e persino amputazioni, eppure i medici faticano ancora a prevedere quali ferite peggioreranno e quali trattamenti saranno più efficaci. Questo studio esplora in profondità le cellule presenti in queste ferite croniche e individua un sistema di controllo nascosto che potrebbe spiegare perché la guarigione si interrompe — e come in futuro potremmo diagnosticare e trattare queste ulcere in modo più mirato. 
Uno sguardo più attento alla squadra che ripara la pelle
La pelle sana si affida a un insieme di cellule che riparano i danni dopo una lesione. Tra le più importanti ci sono i fibroblasti, gli “operai” strutturali che costruiscono e rimodellano l’impalcatura tissutale durante la riparazione. I ricercatori hanno utilizzato l’avanzata tecnica del sequenziamento dell’RNA a singola cellula per analizzare oltre 23.000 singole cellule provenienti da pelle del piede normale e da ulcere del piede diabetico. Questo ha permesso di vedere quali geni erano attivi in ciascun tipo cellulare, dalle cellule immunitarie e vascolari fino ai fibroblasti. Si sono concentrati su un gruppo di geni coinvolti nell’ubiquitinazione — un sistema chimico di marcatura che segnala le proteine per il riciclo o il rilocalizzo e aiuta a mantenere l’equilibrio della macchina cellulare.
Scoperta di un gruppo di fibroblasti problematico
Nel confronto tra tessuti sani e malati, i fibroblasti sono emersi come il tipo cellulare più alterato nelle ulcere diabetiche. Un sottogruppo distinto di fibroblasti è apparso quasi esclusivamente nel tessuto ulcerato. Questi fibroblasti “patogenici” presentavano segnali di maggiore potenzialità simil-staminale, metabolismo alterato e comunicazione riorganizzata con le cellule vicine. Utilizzando strumenti computazionali che tracciano come le cellule cambiano nel tempo, lo studio ha suggerito che i fibroblasti ordinari si trasformano gradualmente in questo stato dannoso nell’ambiente ostile della ferita diabetica. Una volta trasformati, inviano e ricevono segnali eccessivi legati all’infiammazione, all’angiogenesi e al rimodellamento tissutale — segnali che, anziché promuovere la riparazione, possono intrappolare la ferita in uno stato cronico e infiammatorio. 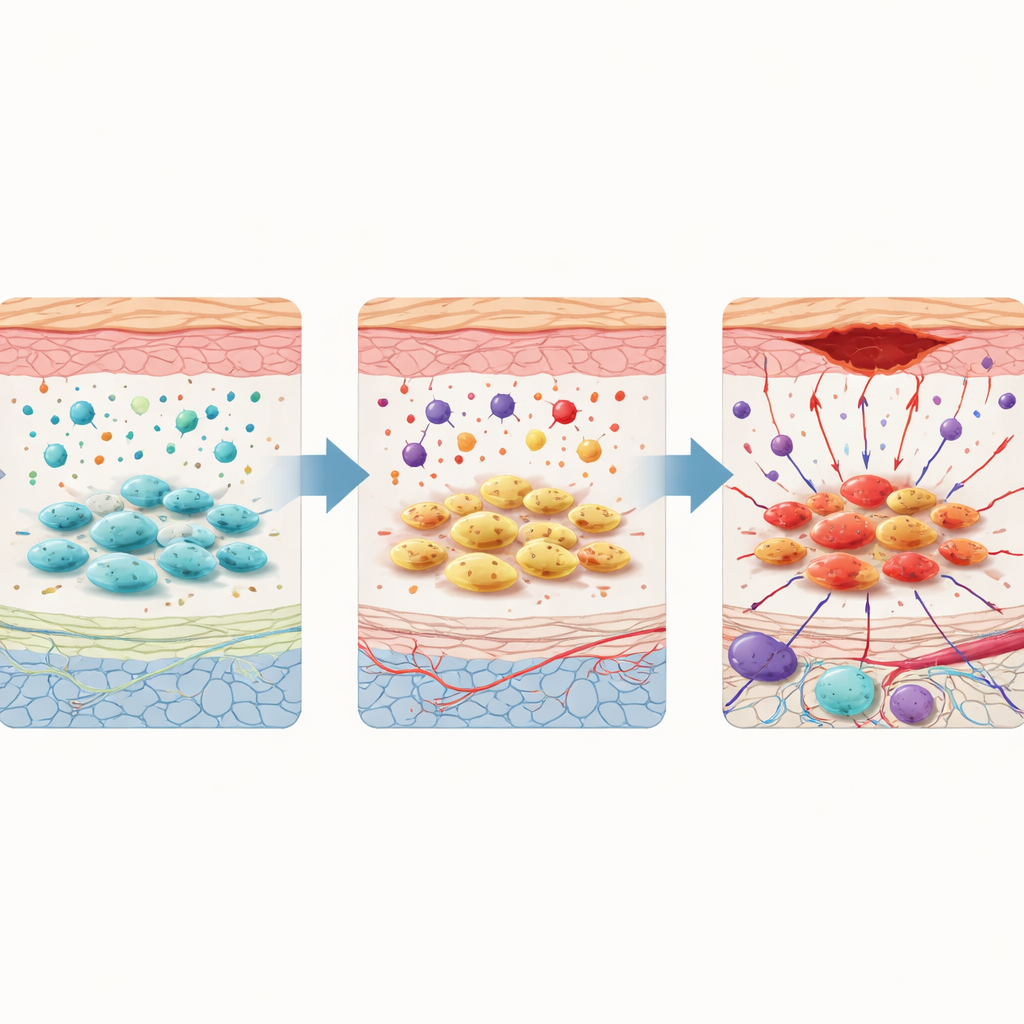
Interruttori molecolari nascosti e un’impronta diagnostica
Per trasformare migliaia di misurazioni geniche in qualcosa di clinicamente utile, i ricercatori hanno combinato diversi metodi di machine learning per setacciare grandi dataset pubblici di tessuti del piede diabetico e normali. Hanno identificato quattro geni chiave — MEF2A, SKIL, MAF e KRT5 — che insieme formavano una potente “impronta” in grado di distinguere le ulcere diabetiche dalla pelle normale, con buona accuratezza sui dati di test. Tra questi, SKIL è emerso come il più influente. Da precedenti studi si sa che interferisce con una via di riparazione importante (spesso controllata da TGF-β) che guida i fibroblasti nella costruzione di nuovo tessuto. Nelle ulcere diabetiche SKIL risultava costantemente iperattivo e strettamente legato a cambiamenti nell’uso energetico dei fibroblasti, in particolare a una maggiore dipendenza da vie di combustione degli zuccheri come la glicolisi.
Difese infiammate e sottotipi di malattia su misura
Lo studio ha anche esaminato le cellule immunitarie che infiltrano le ulcere del piede diabetico. Rispetto alla pelle normale, le ulcere diabetiche contenevano più cellule infiammatorie — come alcuni tipi di macrofagi e neutrofili — e meno cellule regolatorie che normalmente aiutano ad attenuare la risposta. Raggruppando i campioni di ulcera in base all’attività dei geni legati all’ubiquitinazione, i ricercatori hanno individuato due distinti sottotipi molecolari: uno dominato da alterazioni legate all’infiammazione e al metabolismo, e un altro arricchito di segnali coinvolti nell’angiogenesi e nella fibrosi tissutale. Questi schemi suggeriscono che non tutte le ulcere sono uguali a livello molecolare, il che può spiegare perché i pazienti rispondono in modo diverso agli stessi trattamenti e sottolinea l’importanza di cure personalizzate.
Nuove possibilità farmacologiche nascoste alla luce del sole
Poiché SKIL sembrava centrale nella disfunzione dei fibroblasti, i ricercatori hanno cercato nei database farmaco‑gene e usato simulazioni di docking molecolare per prevedere farmaci che potrebbero legarsi a SKIL e influenzarlo. Hanno individuato due candidati: lumicolchicina e ramipril. Ramipril è particolarmente interessante perché è un farmaco antipertensivo già in uso, frequentemente prescritto alle persone con diabete. Le simulazioni suggeriscono che il ramipril potrebbe interagire con SKIL migliorando al contempo la funzione vascolare, indicando che questa classe di farmaci già nota potrebbe un giorno essere riproposta per favorire la guarigione delle ferite diabetiche. Queste previsioni richiedono ancora test di laboratorio e studi clinici, ma aprono una strada pratica per tradurre le intuizioni molecolari in terapie.
Cosa significa per i pazienti e per l’assistenza
Nel complesso, questo lavoro mappa come un sistema di marcatura delle proteine all’interno dei fibroblasti possa deviarli dal percorso corretto, alimentando infiammazione cronica e scarsa riparazione nelle ulcere del piede diabetico. Identificando un sottotipo specifico di fibroblasti dannosi, definendo una firma diagnostica a quattro geni e evidenziando SKIL come potenziale bersaglio farmacologico, lo studio propone un progetto per diagnosi più precise e trattamenti individualizzati. A lungo termine, strategie informate a livello molecolare potrebbero aiutare i clinici a identificare prima le ulcere ad alto rischio, adattare le terapie alla biologia di ciascuna ferita e forse riutilizzare farmaci esistenti in modi nuovi per prevenire complicazioni che minacciano l’arto.
Citazione: Wang, W., Peng, X., Hua, Q. et al. Ubiquitination-driven fibroblast dysfunction: a multi-omics blueprint for precision diagnosis and therapy in diabetic foot ulcer. Sci Rep 16, 14669 (2026). https://doi.org/10.1038/s41598-026-45436-x
Parole chiave: ulcera del piede diabetico, fibroblasti, ubiquitinazione, guarigione delle ferite, medicina di precisione