Clear Sky Science · it
Interleuchina-22 intestinale aumenta la produzione di GLP-1 tramite la via STAT3 per migliorare l’omeostasi del glucosio durante l’obesità indotta da dieta ricca di grassi in uno studio su topi maschi
Perché l’intestino conta per la glicemia
L’obesità e il diabete di tipo 2 sono spesso imputati all’eccesso di cibo e alla sedentarietà, ma un attore nascosto si trova nell’intestino. Cellule specializzate dell’intestino rilasciano un ormone chiamato GLP-1 che aiuta il pancreas a rilasciare insulina e a mantenere la glicemia sotto controllo. Questo studio nei topi mostra che un segnale immunitario intestinale, chiamato interleuchina‑22 (IL‑22), è un interruttore chiave che aumenta la produzione di GLP‑1—specialmente durante una dieta ricca di grassi. Comprendere questa catena intestino–immunità–ormoni potrebbe aprire nuove strade per trattare le malattie metaboliche.
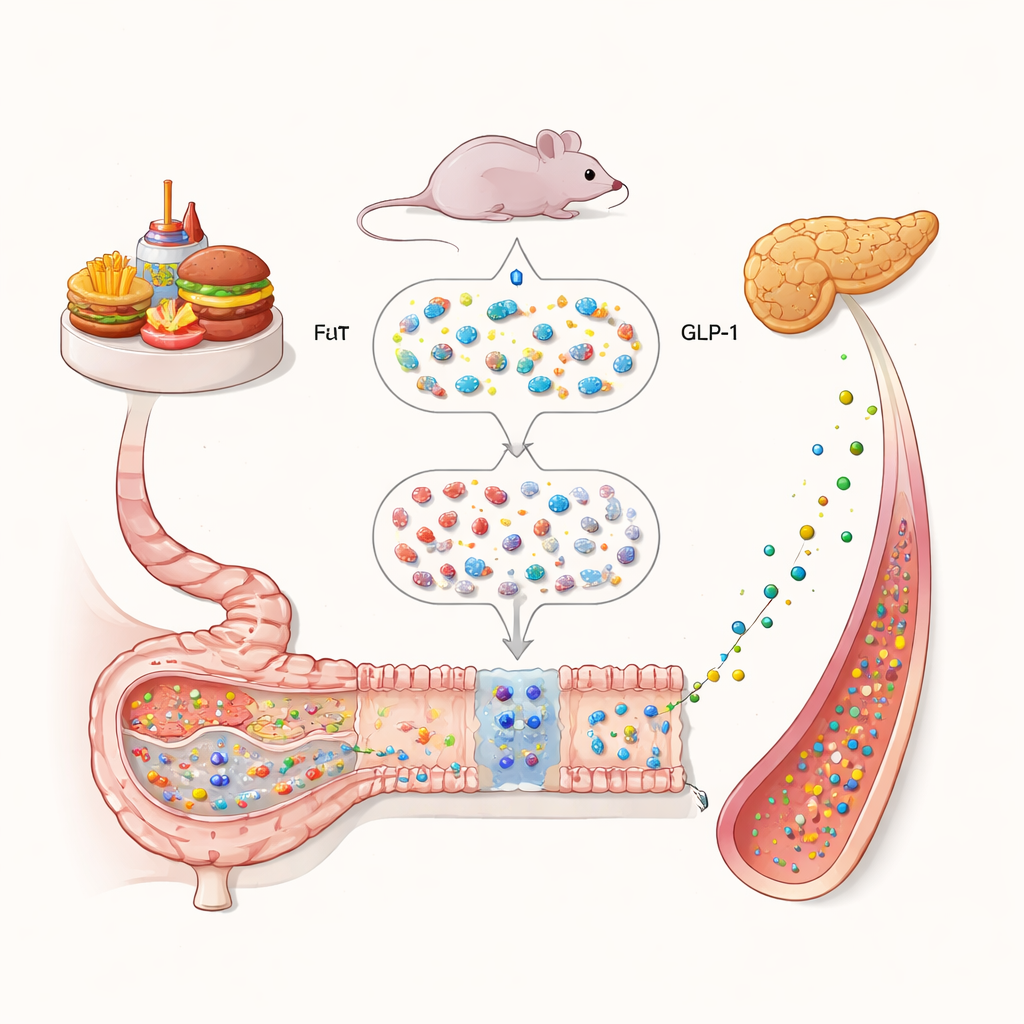
Dai pasti ricchi di grassi al rallentamento ormonale
I ricercatori hanno iniziato osservando cosa succede nell’intestino quando i topi seguono una dieta ricca di grassi, simile a una dieta occidentale. Rispetto agli animali con dieta normale, i topi alimentati con dieta ricca di grassi avevano livelli intestinali di GLP‑1 molto più bassi. Allo stesso tempo mostravano anche una diminuzione di IL‑22, un messaggero immunitario noto per proteggere la mucosa intestinale. Il gruppo ha riscontrato una forte correlazione positiva tra IL‑22 e GLP‑1: quando IL‑22 era bassa, anche GLP‑1 era bassa. I topi incapaci, per ragioni genetiche, di produrre quantità normali di IL‑22 avevano meno cellule produttrici di GLP‑1, un rilascio di insulina peggiorato e isole pancreatiche più piccole, tutti segnali di un controllo glicemico compromesso.
Un segnale intestinale che nutre il pancreas
Per verificare se IL‑22 influenzasse direttamente il metabolismo, gli scienziati hanno bloccato la segnalazione di IL‑22 solo nell’epitelio intestinale o solo nelle cellule produttrici di GLP‑1. In entrambi i casi, i topi sottoposti a dieta ricca di grassi svilupparono una intolleranza al glucosio più grave e, in alcuni modelli, resistenza all’insulina, pur consumando la stessa quantità di cibo e avendo un peso simile agli animali di controllo. Questi topi producevano meno GLP‑1 nell’intestino e avevano livelli di insulina nel sangue più bassi, insieme a isole pancreatiche ridotte. Al contrario, un trattamento prolungato con IL‑22 ripristinò i livelli di GLP‑1, migliorò la tolleranza al glucosio e riportò le isole pancreatiche verso dimensioni normali, mostrando che questo singolo segnale intestinale può influenzare fortemente la risposta del pancreas a una dieta ricca di grassi.
Un’occhiata alla macchina cellulare
Il team ha quindi esaminato come IL‑22 agisca all’interno delle cellule intestinali che producono GLP‑1. Utilizzando cellule intestinali in coltura e mini organoidi intestinali cresciuti in laboratorio, hanno mostrato che IL‑22 aumenta la produzione di GLP‑1 in modo dipendente dalla dose. Bloccare l’ingresso di calcio nelle cellule o bloccare una proteina chiamata STAT3 riduceva nettamente questo effetto. Test molecolari hanno rivelato che STAT3 attivato si lega direttamente alla regione di DNA che controlla il precursore del GLP‑1, aumentandone la produzione. Negli organoidi, IL‑22 aumentava sia il numero di cellule produttrici di GLP‑1 sia la quantità di ormone secreta, ma questo incremento scompariva quando STAT3 veniva bloccato. Insieme, questi risultati tracciano una catena semplice: IL‑22 attiva STAT3, che accende la produzione di GLP‑1 nelle cellule intestinali.

Microbi intestinali, acidi grassi a catena corta e una catena immunità–ormone
Poiché la dieta rimodella il microbioma intestinale, i ricercatori si sono chiesti se i microbi contribuiscano a controllare questo asse IL‑22–GLP‑1. I topi alimentati con dieta ricca di grassi avevano una minore diversità batterica intestinale e meno specie produttrici di acidi grassi a catena corta, in particolare butirrato. I livelli di questi acidi erano più bassi nelle feci e correlavano con la riduzione di IL‑22 e GLP‑1. In test cellulari, il butirrato aumentava la produzione di IL‑22 dalle cellule immunitarie intestinali. Somministrare butirrato a topi obesi migliorava la tolleranza al glucosio, la sensibilità all’insulina, i livelli di GLP‑1 e la dimensione delle isole pancreatiche—ma solo quando la segnalazione di IL‑22 nell’epitelio intestinale era integra. Quando quella via era geneticamente disattivata, il butirrato non produceva più benefici metabolici, indicando che gran parte del suo effetto positivo passa attraverso IL‑22 e poi GLP‑1.
Dimostrare che il GLP-1 è l’intermediario chiave
Infine, lo studio ha verificato se i benefici di IL‑22 dipendono dal GLP‑1. In topi obesi con segnalazione di IL‑22 difettosa, il trattamento con un farmaco simile al GLP‑1 ripristinò la tolleranza al glucosio e la sensibilità all’insulina, e ingrandì le isole pancreatiche. Viceversa, quando topi obesi normali ricevevano IL‑22 insieme a un farmaco che blocca il recettore del GLP‑1, i miglioramenti nel guadagno di peso, nel controllo della glicemia e nella dimensione delle isole svanivano in gran parte. Analisi di campioni intestinali umani provenienti da persone con obesità, con o senza diabete, hanno mostrato che i geni legati a GLP‑1 e IL‑22 tendono a diminuire insieme, suggerendo una connessione simile anche negli esseri umani.
Cosa significa per i trattamenti futuri
In termini chiari, questo lavoro rivela un circuito centrato sull’intestino: dieta e microbi plasmano IL‑22, IL‑22 guida la produzione di GLP‑1 nell’intestino, e GLP‑1 a sua volta aiuta il pancreas a mantenere la glicemia sotto controllo. Quando una dieta ricca di grassi altera il microbiota e abbassa IL‑22, il GLP‑1 diminuisce, il rilascio di insulina fallisce e la malattia metabolica peggiora. Ripristinare questa catena—incrementando IL‑22, sostenendo i microbi produttori di butirrato o mirando direttamente al GLP‑1—potrebbe offrire strategie nuove e potenti per prevenire o trattare il diabete legato all’obesità.
Citazione: Kim, CW., Ahn, JH., Lee, B.R. et al. Intestinal interleukin-22 enhances GLP-1 production via the STAT3 pathway to improve glucose homeostasis during high-fat diet induced obesity in a study with male mice. Nat Commun 17, 3009 (2026). https://doi.org/10.1038/s41467-026-69734-0
Parole chiave: segnalazione immunitaria intestinale, ormone GLP-1, interleuchina-22, microbioma intestinale, obesità e diabete