Clear Sky Science · fr
L’interleukine-22 intestinale augmente la production de GLP-1 via la voie STAT3 pour améliorer l’homéostasie du glucose lors d’une obésité induite par un régime riche en graisses chez des souris mâles
Pourquoi l’intestin compte pour la glycémie
L’obésité et le diabète de type 2 sont souvent attribués à la suralimentation et à l’inactivité, mais un acteur discret se cache dans l’intestin. Des cellules spécialisées de l’intestin libèrent une hormone appelée GLP-1 qui aide le pancréas à sécréter de l’insuline et à maintenir la glycémie. Cette étude chez la souris montre qu’un signal immunitaire intestinal, l’interleukine‑22 (IL‑22), est un commutateur clé qui augmente la production de GLP‑1—particulièrement lors d’un régime riche en graisses. Comprendre cette chaîne intestin–immunité–hormone pourrait ouvrir de nouvelles voies pour traiter les maladies métaboliques.
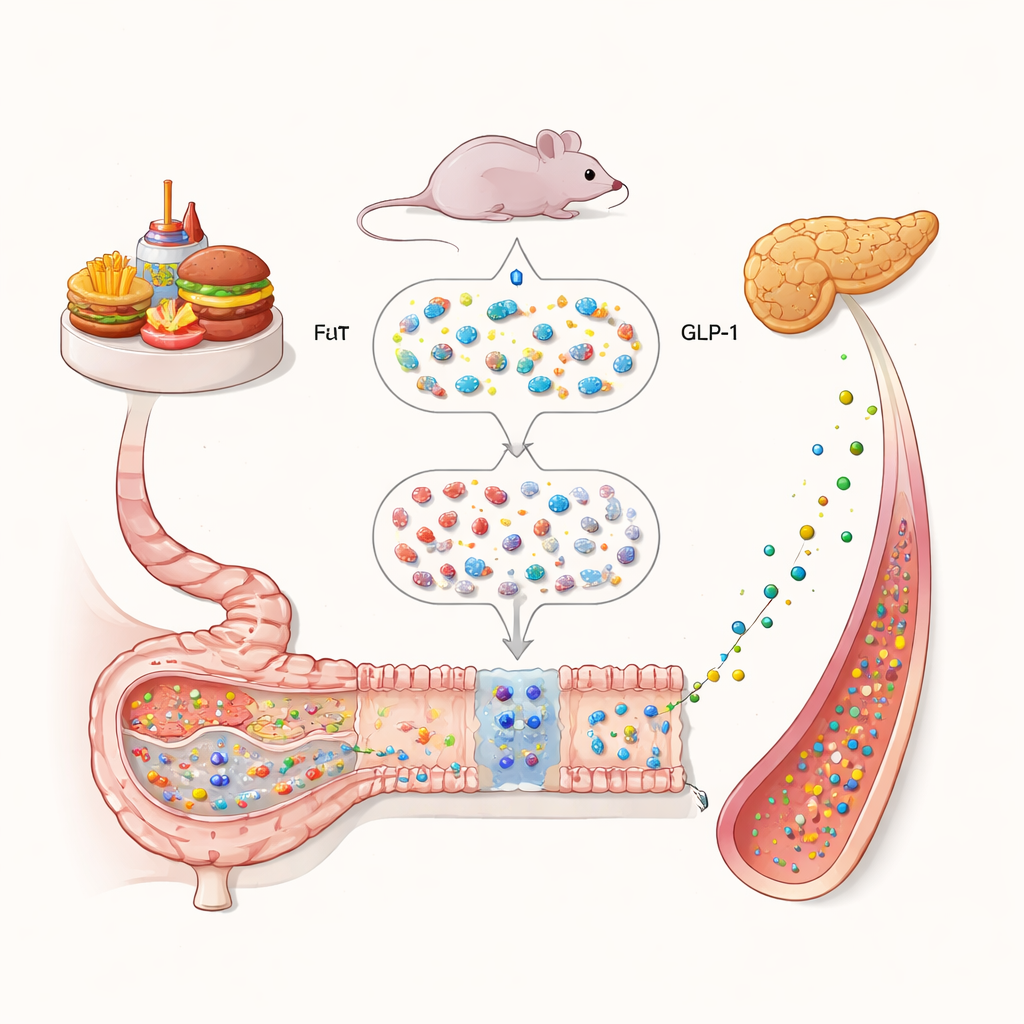
Des repas riches en graisses au ralentissement hormonal
Les chercheurs ont d’abord examiné ce qui se passe dans l’intestin lorsque des souris suivent un régime riche en graisses, comparable à un régime occidental. Par rapport aux animaux nourris avec un régime standard, les souris soumises au régime riche en graisses présentaient des niveaux de GLP‑1 beaucoup plus faibles dans l’intestin. Parallèlement, elles montraient aussi une baisse d’IL‑22, un messager immunitaire connu pour protéger la muqueuse intestinale. L’équipe a observé une corrélation positive nette entre IL‑22 et GLP‑1 : quand IL‑22 était faible, GLP‑1 l’était aussi. Les souris incapables de produire des quantités normales d’IL‑22 avaient moins de cellules productrices de GLP‑1, une sécrétion d’insuline altérée et des îlots pancréatiques plus petits, autant de signes d’un contrôle glycémique dégradé.
Un signal intestinal qui alimente le pancréas
Pour tester si IL‑22 influence directement le métabolisme, les scientifiques ont bloqué la signalisation d’IL‑22 soit uniquement dans l’épithélium intestinal, soit seulement dans les cellules productrices de GLP‑1. Dans les deux cas, les souris sous régime riche en graisses ont développé une intolérance au glucose plus marquée et, dans certains modèles, une résistance à l’insuline, bien qu’elles aient consommé la même quantité de nourriture et présenté un poids proche de celui des témoins. Ces souris produisaient moins de GLP‑1 dans l’intestin et avaient des taux d’insuline sanguine plus faibles, accompagnés d’îlots pancréatiques atrophiés. En revanche, un traitement prolongé par IL‑22 a restauré les niveaux de GLP‑1, amélioré la tolérance au glucose et ramené la taille des îlots pancréatiques vers la normale, montrant que ce seul signal intestinal peut fortement influencer la réponse du pancréas à un régime riche en graisses.
Zoom sur la machinerie cellulaire
L’équipe a ensuite étudié comment IL‑22 agit au sein des cellules intestinales qui produisent le GLP‑1. À l’aide de cellules intestinales en culture et d’organoïdes intestinaux miniaturisés cultivés en laboratoire, ils ont montré qu’IL‑22 augmente la production de GLP‑1 de façon dépendante de la dose. Le blocage de l’entrée du calcium dans les cellules ou l’inhibition d’une protéine appelée STAT3 réduisait fortement cet effet. Des analyses moléculaires ont révélé que STAT3 activé se lie directement à la région d’ADN contrôlant le précurseur du GLP‑1, en augmentant sa transcription. Dans les organoïdes, IL‑22 a augmenté à la fois le nombre de cellules productrices de GLP‑1 et la quantité d’hormone qu’elles sécrètent, mais cet effet a disparu lorsque STAT3 était bloqué. Ensemble, ces résultats tracent une chaîne simple : IL‑22 active STAT3, qui stimule la production de GLP‑1 dans les cellules intestinales.

Microbes intestinaux, acides gras à chaîne courte et une chaîne immuno‑hormonale
Comme le régime modifie le microbiote intestinal, les chercheurs se sont demandé si les microbes contribuent à contrôler cet axe IL‑22–GLP‑1. Les souris sous régime riche en graisses présentaient une diversité bactérienne réduite et moins d’espèces produisant des acides gras à chaîne courte, en particulier le butyrate. Les niveaux de ces acides gras étaient plus faibles dans leurs selles et corrélés à la diminution d’IL‑22 et de GLP‑1. In vitro, le butyrate a stimulé la production d’IL‑22 par des cellules immunitaires intestinales. L’administration de butyrate à des souris obèses a amélioré la tolérance au glucose, la sensibilité à l’insuline, les niveaux de GLP‑1 et la taille des îlots pancréatiques—mais seulement lorsque la signalisation d’IL‑22 dans l’épithélium intestinal était intacte. Lorsque cette voie était désactivée génétiquement, le butyrate n’apportait plus d’avantages métaboliques, ce qui indique qu’une grande partie de son effet positif passe par IL‑22 puis GLP‑1.
Prouver que le GLP-1 est l’intermédiaire clé
Enfin, l’étude a cherché à savoir si les bénéfices d’IL‑22 dépendent du GLP‑1. Chez des souris obèses présentant une signalisation d’IL‑22 défectueuse, un traitement par un médicament de type GLP‑1 a restauré la tolérance au glucose et la sensibilité à l’insuline, et agrandi les îlots pancréatiques. Inversement, lorsque des souris obèses normales ont reçu de l’IL‑22 conjointement à un médicament qui bloque le récepteur du GLP‑1, les améliorations du gain de poids, du contrôle glycémique et de la taille des îlots ont largement disparu. Des analyses d’échantillons intestinaux humains provenant de personnes obèses, diabétiques ou non, ont montré que les gènes liés au GLP‑1 et à IL‑22 diminuent généralement ensemble, suggérant une connexion similaire chez l’homme.
Ce que cela signifie pour les traitements futurs
Concrètement, ce travail révèle un circuit centré sur l’intestin : le régime et les microbes modulent IL‑22, IL‑22 stimule la production de GLP‑1 dans l’intestin, et le GLP‑1 aide à son tour le pancréas à réguler la glycémie. Quand un régime riche en graisses perturbe le microbiote et abaisse IL‑22, le GLP‑1 chute, la sécrétion d’insuline faiblit et les maladies métaboliques s’aggravent. Restaurer cette chaîne—en boostant IL‑22, en soutenant les microbes producteurs de butyrate ou en ciblant directement le GLP‑1—pourrait offrir de nouvelles stratégies puissantes pour prévenir ou traiter le diabète lié à l’obésité.
Citation: Kim, CW., Ahn, JH., Lee, B.R. et al. Intestinal interleukin-22 enhances GLP-1 production via the STAT3 pathway to improve glucose homeostasis during high-fat diet induced obesity in a study with male mice. Nat Commun 17, 3009 (2026). https://doi.org/10.1038/s41467-026-69734-0
Mots-clés: signalisation immunitaire intestinale, hormone GLP-1, interleukine-22, microbiote intestinal, obésité et diabète