Clear Sky Science · fr
Plasticité, signalisation et réorientation métabolique dans les cellules persisters du mélanome
Survivants cachés derrière la rechute du mélanome
Les médicaments modernes ont transformé le mélanome, auparavant rapidement mortel, en une maladie que de nombreux patients parviennent à contenir pendant des mois ou des années. Pourtant, pour trop de personnes, le cancer finit par revenir. Cette revue examine un petit groupe tenace de cellules de mélanome — appelées cellules persister tolérantes aux médicaments — qui échappent même aux traitements les plus avancés. Comprendre comment ces cellules survivent, s’adaptent et finissent par favoriser la reprise tumorale pourrait indiquer des voies vers des thérapies plus durables et moins de rechutes.
Pourquoi certaines cellules de mélanome refusent de mourir
Les traitements standard du mélanome avancé incluent des médicaments ciblés qui interrompent des signaux de croissance suractivés et, de plus en plus, des immunothérapies qui mobilisent le système immunitaire. Ces approches éliminent la majorité des cellules cancéreuses, mais elles n’éradiquent presque jamais la totalité des cellules. Une infime fraction entre dans un état protecteur où elles cessent de se diviser ou se divisent très lentement, devenant exceptionnellement tolérantes aux médicaments. Ces cellules dites persister ne sont pas des mutants « résistants » classiques ; elles utilisent plutôt des stratégies d’adaptation temporaires — modifications de l’activité génique, du métabolisme et de l’identité cellulaire — pour tenir pendant le traitement. Lorsque la thérapie est interrompue ou que le cancer trouve une parade, les persisters peuvent se réveiller, ensemencer une nouvelle croissance tumorale et contribuer aux taux élevés de récidive observés dans le mélanome métastatique. 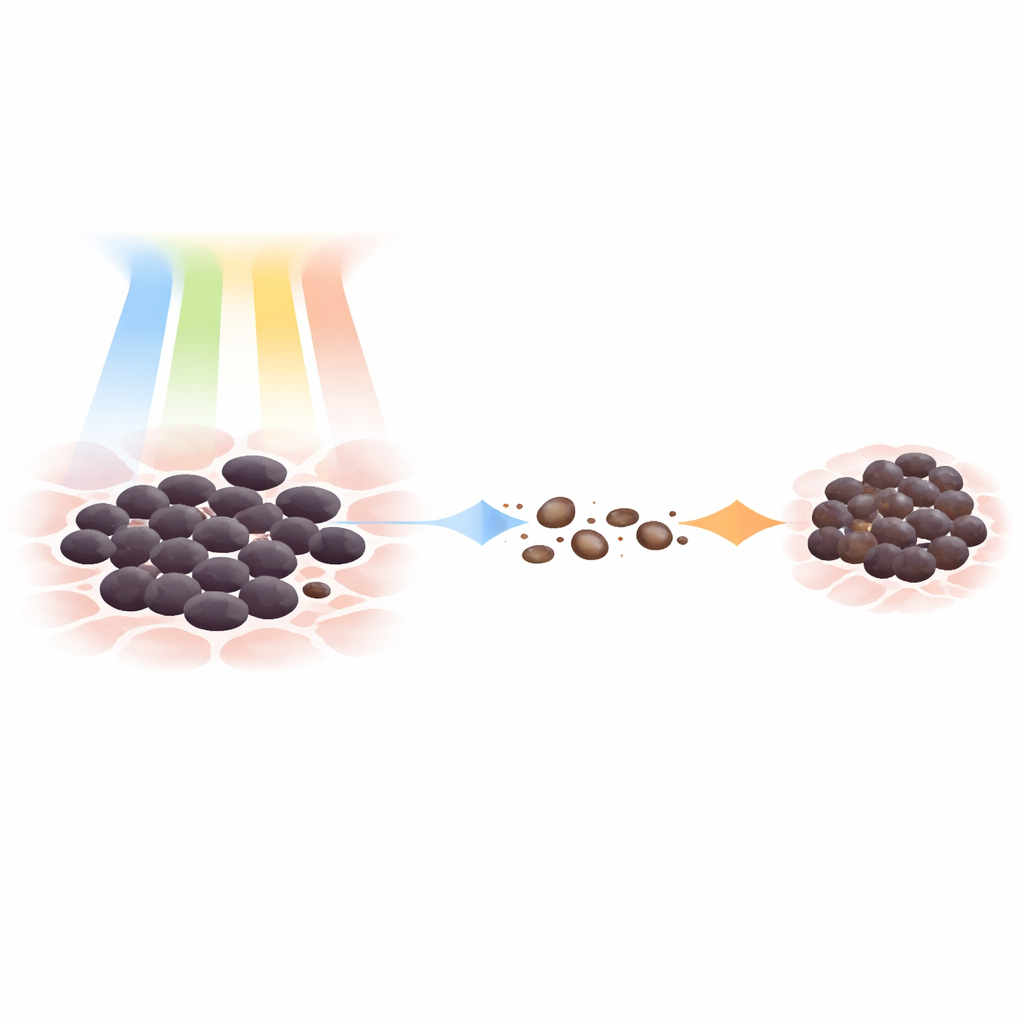
Cellules caméléon et signaux réorientés
Une des caractéristiques définitoires des cellules persister du mélanome est leur flexibilité extrême, ou plasticité. Les cellules de mélanome peuvent basculer entre différentes identités : certaines ressemblent davantage à des cellules pigmentaires matures, d’autres deviennent plus semblables à des cellules souches ou adoptent des traits associés à l’invasion et à la réparation tissulaire. Sous la pression médicamenteuse, les persisters peuvent évoluer vers plusieurs états réversibles. Certaines montrent des signes d’un profil plus « de type mésenchymateux » lié au mouvement et à la survie, tandis que d’autres deviennent des versions épurées et moins spécialisées avec des récepteurs de surface modifiés. Ces changements d’identité sont entraînés par des modifications larges du conditionnement de l’ADN, des gènes activés et de la façon dont les messages intracellulaires sont traduits en protéines. Une même tumeur peut abriter plusieurs variantes de persisters simultanément, chacune s’appuyant sur des circuits de survie différents mais toutes capables de raviver la maladie.
Changement de carburant : comment le cancer réoriente son énergie
Tandis que la plupart des cellules cancéreuses à croissance rapide favorisent la combustion rapide mais inefficace du sucre, les cellules persister du mélanome semblent inverser leur stratégie énergétique. De nombreuses études montrent qu’elles s’appuient davantage sur leurs mitochondries, les centrales énergétiques de la cellule, pour extraire l’énergie des graisses et alimenter un processus plus efficace connu sous le nom de phosphorylation oxydative. Ce changement de carburant aide les persisters à conserver leurs ressources et à survivre dans un environnement riche en médicaments et pauvre en nutriments. Mais cela a un prix : l’oxydation des lipides génère des niveaux élevés de sous‑produits oxygénés instables, qui peuvent endommager la cellule. Pour éviter l’autodestruction, les persisters dépendent fortement de défenses antioxydantes qui neutralisent ces molécules réactives. Cet équilibre métabolique — augmenter la puissance mitochondriale tout en marchant sur une corde raide d’un stress oxydatif — crée des vulnérabilités que les thérapies pourraient exploiter. 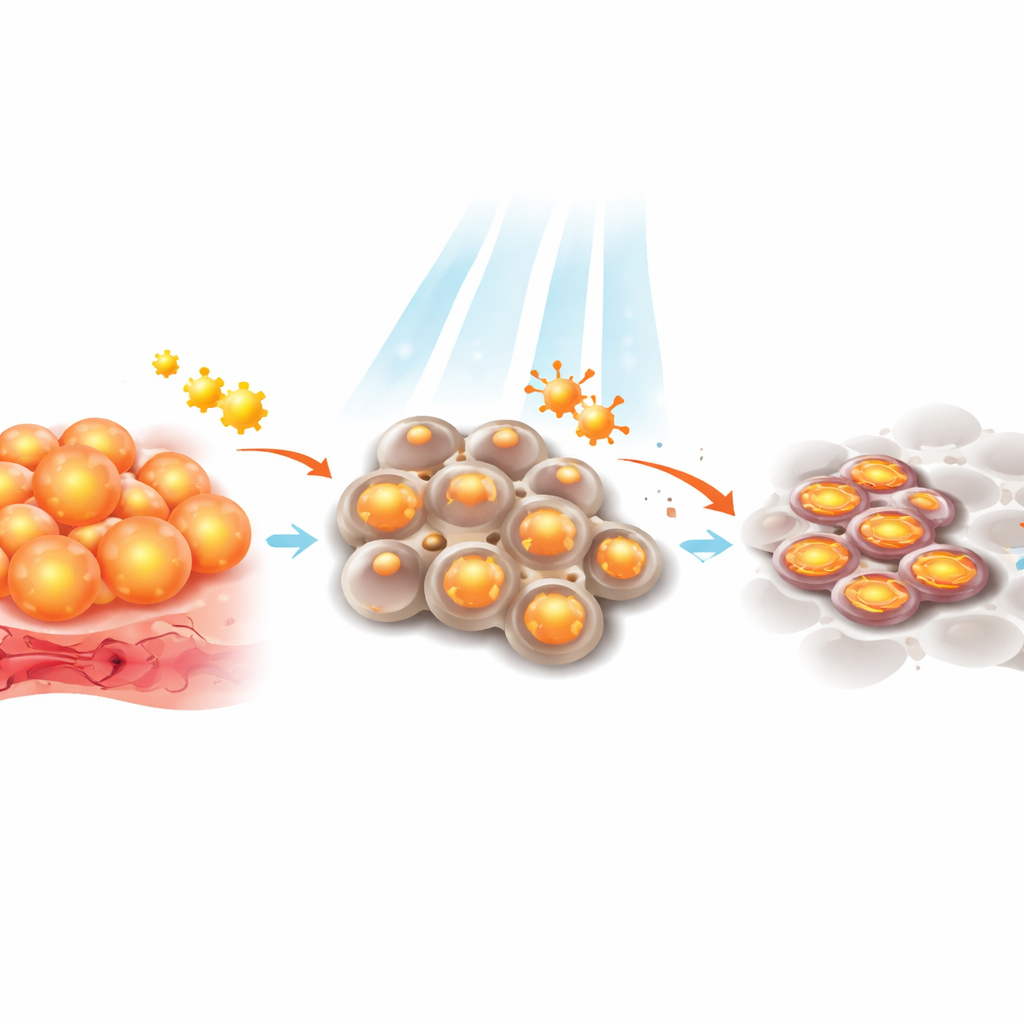
Points faibles et nouvelles idées de traitement
Parce que les cellules persister sont difficiles à éliminer directement avec les médicaments standard, les chercheurs étudient leurs points faibles. Une piste prometteuse cible leur équilibre redox fragile : de petites molécules qui bloquent des enzymes antioxydantes clés ou favorisent un type de mort cellulaire dépendant du fer nommé ferroptose peuvent éliminer sélectivement les persisters dans des modèles de laboratoire. D’autres stratégies visent leur dépendance à la production d’énergie mitochondriale ou à des voies de signalisation réaménagées qui contournent les voies de croissance bloquées. D’autres encore cherchent à perturber la machinerie de traduction et l’épigénétique qui permettent aux persisters de se reprogrammer rapidement, ou à utiliser des médicaments « sénolytiques » pour éliminer les survivants de type sénescent laissés par la chimiothérapie. Une proposition particulièrement inventive consiste à forcer délibérément toutes les cellules tumorales dans un état uniforme de type persister, facilement ciblable, puis à administrer un second médicament qui exploite cette vulnérabilité mise en place.
Regarder à l’intérieur des tumeurs, pas seulement en boîte de Petri
La plupart des connaissances sur les persisters du mélanome proviennent de cellules cultivées en laboratoire, mais les tumeurs réelles évoluent dans un environnement bien plus complexe. Les cellules conjonctives environnantes, les cellules immunitaires, un flux sanguin hétérogène, l’hypoxie et des poches acides influencent toutes quelles cellules deviennent persisters et combien de temps elles durent. Des études initiales suggèrent que les persisters se regroupent dans des niches particulières au sein des tumeurs et que des signaux provenant des cellules de soutien et des cellules immunitaires voisines aident à stabiliser leurs états tolérants aux médicaments. Les travaux futurs devront suivre des cellules individuelles au fil du temps dans des modèles animaux et des échantillons de patients, en combinant imagerie avancée, séquençage unicellulaire et codage génétique par codes-barres. Ces approches pourraient révéler quand les persisters apparaissent, comment ils interagissent avec leur environnement et quand ils basculent d’une phase réversible de tolérance aux médicaments vers des clones définitivement résistants et à croissance rapide.
Ce que cela signifie pour les patients
Dans l’ensemble, le tableau qui se dégage n’est pas celui d’une super‑cellule indestructible, mais d’un survivant stressé et lent à croître qui s’appuie sur des astuces temporaires pour survivre au traitement. La revue soutient que si médecins et chercheurs apprennent à reconnaître, suivre et exploiter les faiblesses des cellules persister du mélanome — en particulier leurs choix énergétiques, le stress oxydatif et leurs identités flexibles — ils pourraient empêcher les tumeurs de rebondir après une réponse initiale. Bien qu’aucun traitement ciblant spécifiquement les persisters n’ait encore atteint la clinique, les auteurs décrivent des priorités expérimentales claires pour passer des boîtes de Petri aux essais en conditions réelles. En fin de compte, transformer ces traînards cachés, source de rechute, en point d’attaque pourrait améliorer de manière significative le pronostic à long terme des personnes vivant avec un mélanome métastatique.
Citation: Sensenbach, S., Ngo, H.G. & Orman, M.A. Plasticity, signaling, and metabolic rewiring in melanoma persister cells. Commun Biol 9, 587 (2026). https://doi.org/10.1038/s42003-026-10143-w
Mots-clés: mélanome, tolérance aux médicaments, cellules persister du cancer, réorientation métabolique, résistance aux thérapies