Clear Sky Science · fr
Cellules souches mésenchymateuses d’origine buccale dans le traitement des maladies vasculaires : revue systématique et méta-analyse
Soigner les vaisseaux sanguins à partir d’une source inattendue
Chaque année, des millions de personnes sont victimes d’accidents vasculaires cérébraux, d’infarctus du myocarde ou d’obstructions artérielles dans les jambes. Tous ces problèmes proviennent de vaisseaux sanguins malades, et les médicaments et interventions actuels arrivent souvent trop tard ou n’apportent qu’un soulagement partiel. Cet article examine un nouvel allié peu attendu dans la lutte contre les maladies vasculaires : des cellules souches prélevées sur des dents et d’autres tissus buccaux qui sont normalement jetés. En passant au crible des dizaines d’études animales, les auteurs évaluent les progrès de cette thérapie « dentaire » à base de cellules souches — et la proximité de son application chez l’humain.
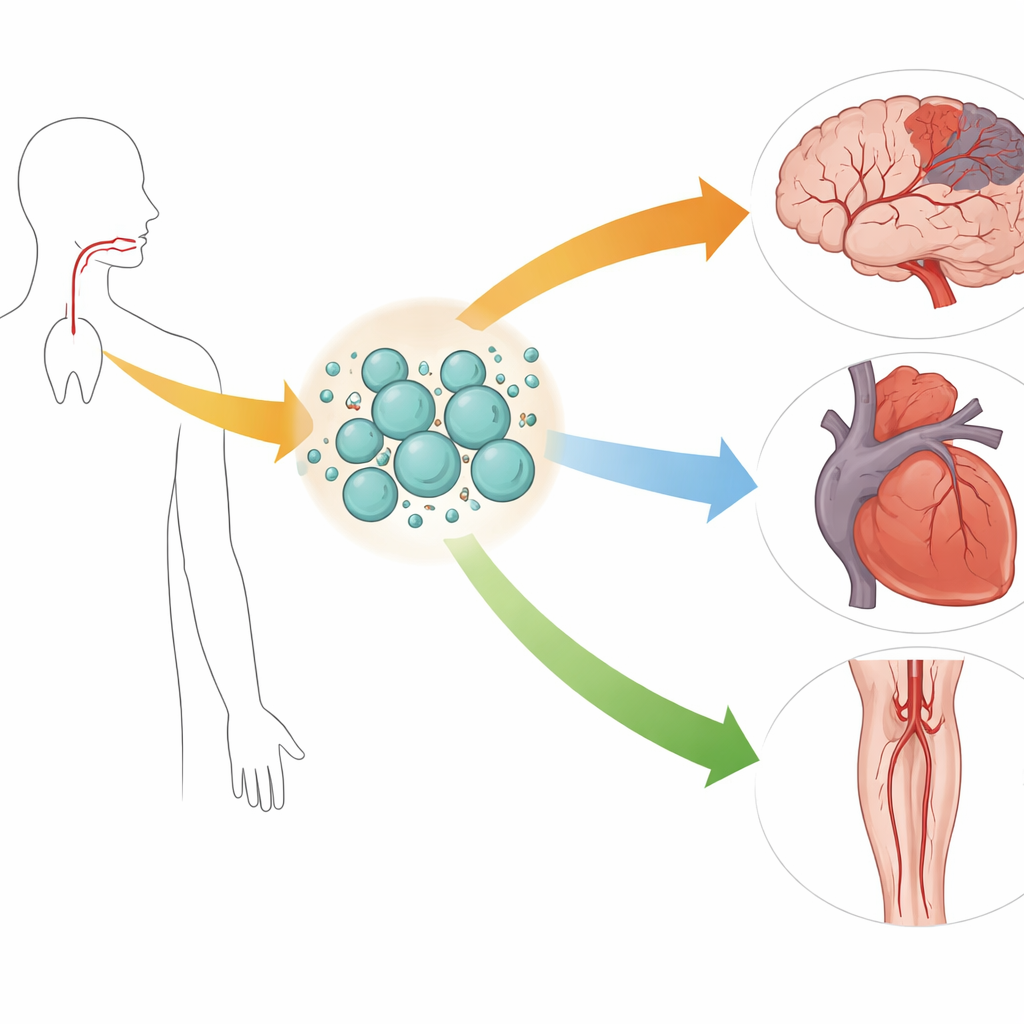
Pourquoi les maladies vasculaires exigent de nouvelles réponses
Les maladies vasculaires surviennent lorsque des vaisseaux sanguins du cerveau, du cœur ou des membres se bouchent ou sont endommagés, privant les tissus d’oxygène. Les AVC, les infarctus et la mauvaise circulation des jambes peuvent laisser des séquelles invalidantes voire être mortels. Les traitements actuels — médicaments dissolvant les caillots, hypothermie pour les lésions cérébrales néonatales, ballonnets ou stents pour rouvrir les artères — sont puissants mais imparfaits. Ils ne sont efficaces que dans des fenêtres temporelles étroites, comportent des risques sérieux et ne préviennent souvent pas les dommages à long terme ou les nouvelles obstructions. Cela a stimulé l’intérêt pour des approches régénératives capables de réparer les tissus lésés plutôt que de se contenter de limiter les dégâts.
Des cellules souches prises sur le fauteuil du dentiste
Les cellules souches mésenchymateuses, capables de se différencier en plusieurs types tissulaires et de libérer des molécules réparatrices, sont étudiées depuis longtemps pour la réparation tissulaire. Mais leur prélèvement dans la moelle osseuse ou la graisse nécessite généralement des procédures invasives. En revanche, les cellules mésenchymateuses d’origine buccale (OMSCs) peuvent être collectées à partir de la pulpe dentaire, de dents de lait perdues ou de dents de sagesse extraites et jetées. La revue montre que ces cellules se développent bien en laboratoire, sécrètent de nombreux facteurs utiles et évitent les enjeux éthiques liés aux cellules souches embryonnaires. Parce que le matériau source est souvent un déchet médical, les OMSCs offrent une façon pratique et acceptable pour le patient d’obtenir des cellules régénératives.
Ce que révèlent jusqu’ici les études animales
Les auteurs ont recherché de façon systématique dans les principales bases de données médicales et identifié 41 études animales utilisant des OMSCs ou leurs sécrétions pour traiter des maladies vasculaires. La plupart des travaux portaient sur l’AVC et les lésions cérébrales associées, mais il existait aussi des études sur l’infarctus du myocarde, la mauvaise perfusion des membres, l’athérosclérose, la démence vasculaire et même des maladies dégénératives des valves cardiaques chez le chien. Dans ces modèles, l’administration d’OMSCs, de leur milieu conditionné ou de petites particules qu’elles libèrent (appelées vésicules extracellulaires) améliorait généralement la mobilité, la mémoire ou la fonction cardiaque. Dans les modèles d’AVC, les cellules migrèrent vers les régions cérébrales endommagées, réduisirent la taille des zones nécrosées, diminuèrent l’œdème, préservèrent la barrière hémato-encéphalique et soutinrent les cellules réparatrices propres au cerveau. Une méta-analyse regroupant six études d’AVC compatibles montra que les animaux traités avaient des infarctus cérébraux nettement plus petits que les non traités, tant dans les premiers jours que dans les semaines suivantes.
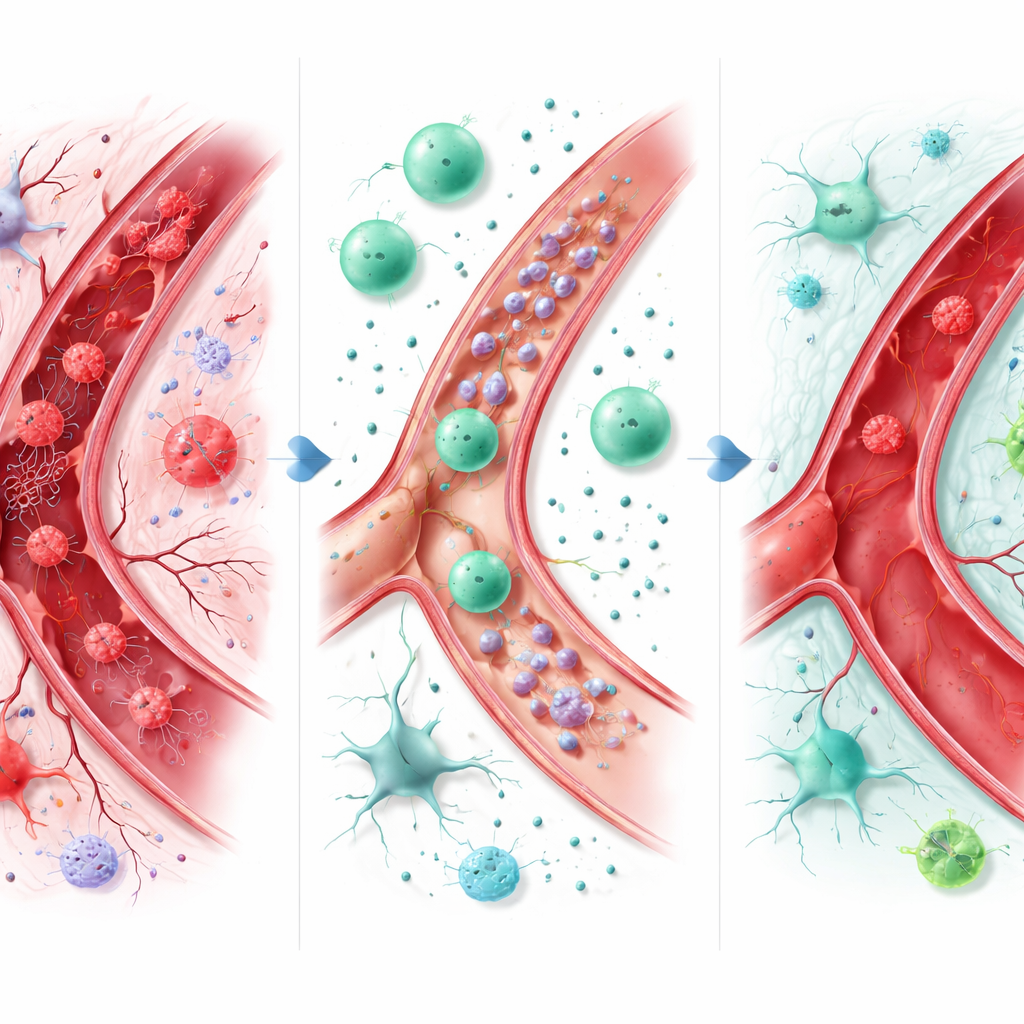
Comment ces cellules semblent agir
Bien que les OMSCs puissent parfois se différencier en cellules nerveuses ou endothéliales, une grande partie de leur bénéfice paraît provenir des substances qu’elles sécrètent. Ces facteurs libérés calment l’inflammation, limitent la mort cellulaire, favorisent l’angiogenèse et stimulent les cellules souches locales du cerveau et d’autres organes à participer à la réparation. Des vésicules spécialisées transportant de petits régulateurs ont montré qu’elles atténuaient des voies inflammatoires clés à l’intérieur des cellules et protégeaient la barrière entre le sang et le tissu cérébral. Dans les modèles cardiaques et des membres, les traitements à base d’OMSC ont favorisé la néovascularisation, amélioré le flux sanguin et réduit la cicatrisation. Dans certaines comparaisons directes, les cellules souches d’origine dentaire ont surpassé des sources de cellules plus établies, suggérant qu’elles peuvent être particulièrement adaptées à la protection des nerfs et des vaisseaux.
Obstacles sur la voie clinique
Malgré les résultats encourageants, la revue souligne aussi des lacunes. De nombreuses études utilisaient des espèces animales différentes, des niveaux de gravité variés, des doses cellulaires et des voies d’administration hétérogènes, rendant difficile la définition d’un protocole optimal. Moins de la moitié des expériences rapportaient de façon complète des mesures telles que la randomisation et le blindage, qui aident à prévenir les biais inconscients. Très peu d’articles ont examiné en profondeur les effets indésirables potentiels, alors que des cellules transplantées persistantes pourraient, en théorie, former des tumeurs ou se comporter de façon imprévisible. Seules les études sur l’AVC ont fourni suffisamment de données similaires pour un regroupement formel, et même là le nombre d’essais restait modeste et un biais de publication ne pouvait être totalement exclu.
Ce que cela pourrait signifier pour les patients à venir
Pris ensemble, les éléments suggèrent que les cellules souches et les produits sécrétés issus de dents et de gencives jetées peuvent protéger et réparer les vaisseaux sanguins et les tissus environnants dans une vaste gamme de modèles animaux. Elles semblent agir moins comme des pièces de rechange et davantage comme des pharmacies mobiles, délivrant des signaux réparateurs qui calment l’inflammation et encouragent la régénération. Pour les personnes atteintes d’AVC, de maladies cardiaques ou de mauvaise circulation, cela ouvre la possibilité de traitements avec des fenêtres thérapeutiques plus larges et des bénéfices potentiellement durables. Mais avant que de telles thérapies n’atteignent la clinique, des études animales plus rigoureuses, des protocoles standardisés et un suivi attentif de la sécurité à long terme seront nécessaires. Ce n’est qu’à cette condition que ces prometteurs remèdes « d’origine dentaire » pourront être testés avec confiance chez l’humain souffrant de maladies vasculaires.
Citation: Chen, Q., Thalakiriyawa, D.S., Lam, O.L.T. et al. Orally derived mesenchymal stem cells in the treatment of vascular diseases: a systematic review and meta-analysis. Sci Rep 16, 10660 (2026). https://doi.org/10.1038/s41598-026-45734-4
Mots-clés: cellules souches buccales, maladie vasculaire, réparation après AVC, médecine régénérative, cellules souches de la pulpe dentaire