Clear Sky Science · fr
L’atorvastatine réduit les épisodes de décompensation récurrente dans la cirrhose avancée dans un essai randomisé contre placebo
Pourquoi cette étude est importante
La cirrhose hépatique est une conséquence fréquente de nombreuses maladies du foie, et dès qu’elle se « décompense » — c’est‑à‑dire qu’apparaissent des accumulations de liquide, des troubles de la conscience, des hémorragies ou des problèmes rénaux — les patients enchaînent souvent des hospitalisations répétées et présentent un risque élevé de décès. Cette étude pose une question surprenante mais très concrète : une pilule contre le cholestérol bien connue, l’atorvastatine, peut‑elle aider à interrompre ce cycle et prévenir certains des épisodes les plus dangereux chez des personnes atteintes de cirrhose avancée ?
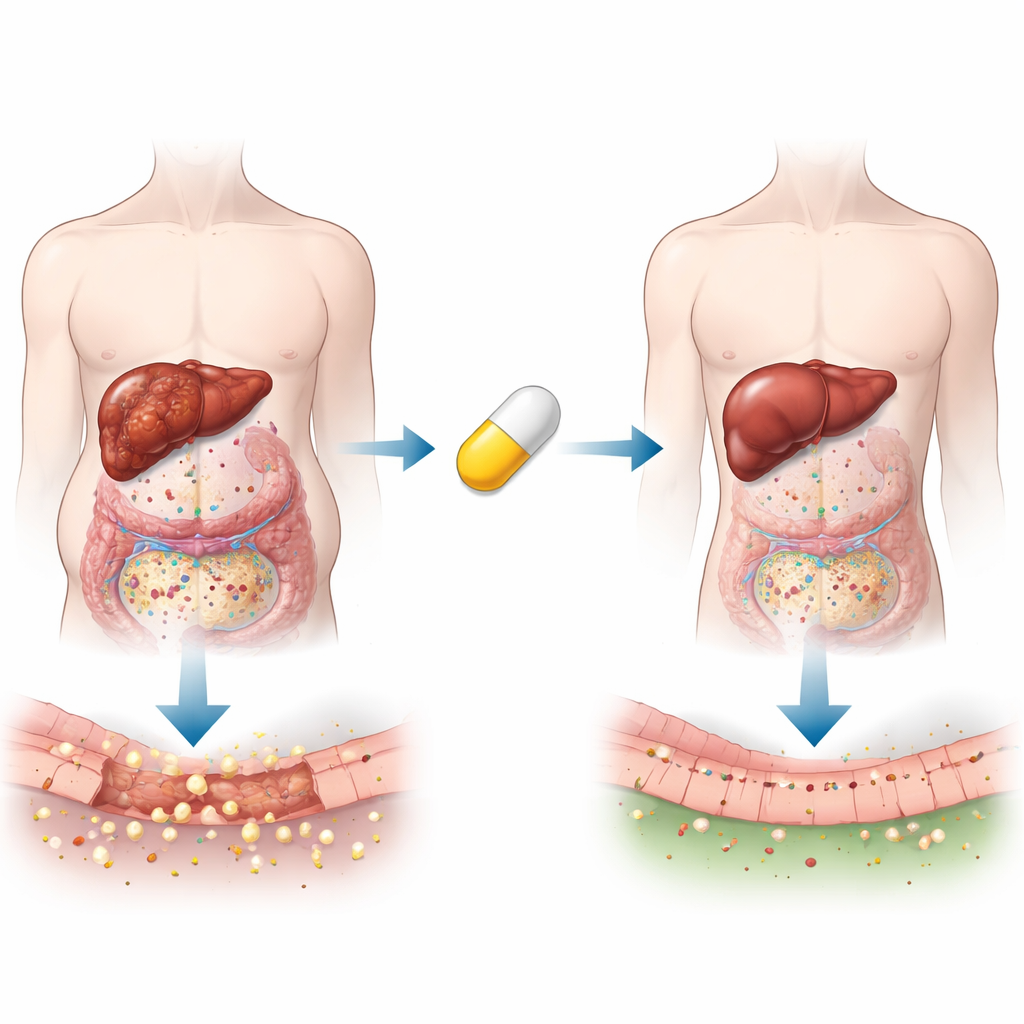
Un médicament familier dans un nouveau contexte
Les statines comme l’atorvastatine sont surtout connues pour abaisser le cholestérol et prévenir les maladies cardiovasculaires. Mais depuis une décennie, la recherche montre qu’elles apaisent aussi l’inflammation, réduisent la fibrose et améliorent la circulation sanguine dans de nombreux organes, y compris le foie. Les auteurs ont supposé que ces effets plus larges pourraient stabiliser des foies cirrhotiques fragiles, en particulier en réduisant la pression sur la circulation entre l’intestin, le foie et les reins — un réseau parfois appelé axe intestin–foie. Si cela se vérifie, une pilule largement disponible et peu coûteuse pourrait devenir un traitement d’appoint pour des patients hépatiques très malades qui disposent aujourd’hui de peu d’alternatives en dehors d’un accompagnement de support et, dans certains cas, d’une transplantation.
Comment l’essai a été mené
L’équipe en Égypte a réalisé un essai rigoureux, en double aveugle, contrôlé par placebo, dans un hôpital universitaire. Cent adultes atteints de cirrhose décompensée — des personnes ayant déjà présenté des complications majeures comme un épanchement abdominal, des troubles de la conscience, des hémorragies internes ou une défaillance rénale — ont été inclus après leur récupération d’un épisode aigu. La moitié a reçu de l’atorvastatine 20 mg une fois par jour pendant six mois en complément des traitements standards (diurétiques, bêtabloquants, lactulose, rifaximine, etc.), tandis que l’autre moitié a reçu des capsules placebo identiques. Ni les patients ni les médecins ne savaient qui prenait le médicament actif. Le critère principal était la réapparition de complications hépatiques graves ; les chercheurs ont aussi suivi des marqueurs sanguins liés à l’inflammation, au stress oxydatif et à la « perméabilité » de la barrière intestinale.
Que s’est‑il passé pour les complications
Sur six mois, les problèmes graves récurrents ont été sensiblement moins fréquents dans le groupe atorvastatine. Seulement environ un tiers des patients traités ont présenté de nouvelles complications liées à la cirrhose, contre près des trois quarts dans le groupe placebo — soit une réduction relative d’environ 50 %, avec approximativement trois patients traités nécessaires pour prévenir une récidive chez une personne. L’effet le plus remarquable concernait le syndrome hépatorénal, une forme dangereuse d’insuffisance rénale liée à la défaillance de la circulation hépatique : aucun patient sous atorvastatine n’a développé ce problème, alors qu’un patient sur cinq dans le groupe placebo en a présenté un. Il y a également eu un signal suggérant que les saignements sévères provenant de varices œsophagiennes ou gastriques survenaient moins souvent sous atorvastatine, bien que les effectifs soient trop faibles pour être concluants. Les taux d’autres complications, comme l’épanchement abdominal, les troubles de la conscience ou la jaunisse, étaient similaires entre les groupes au cours de ce suivi relativement court.
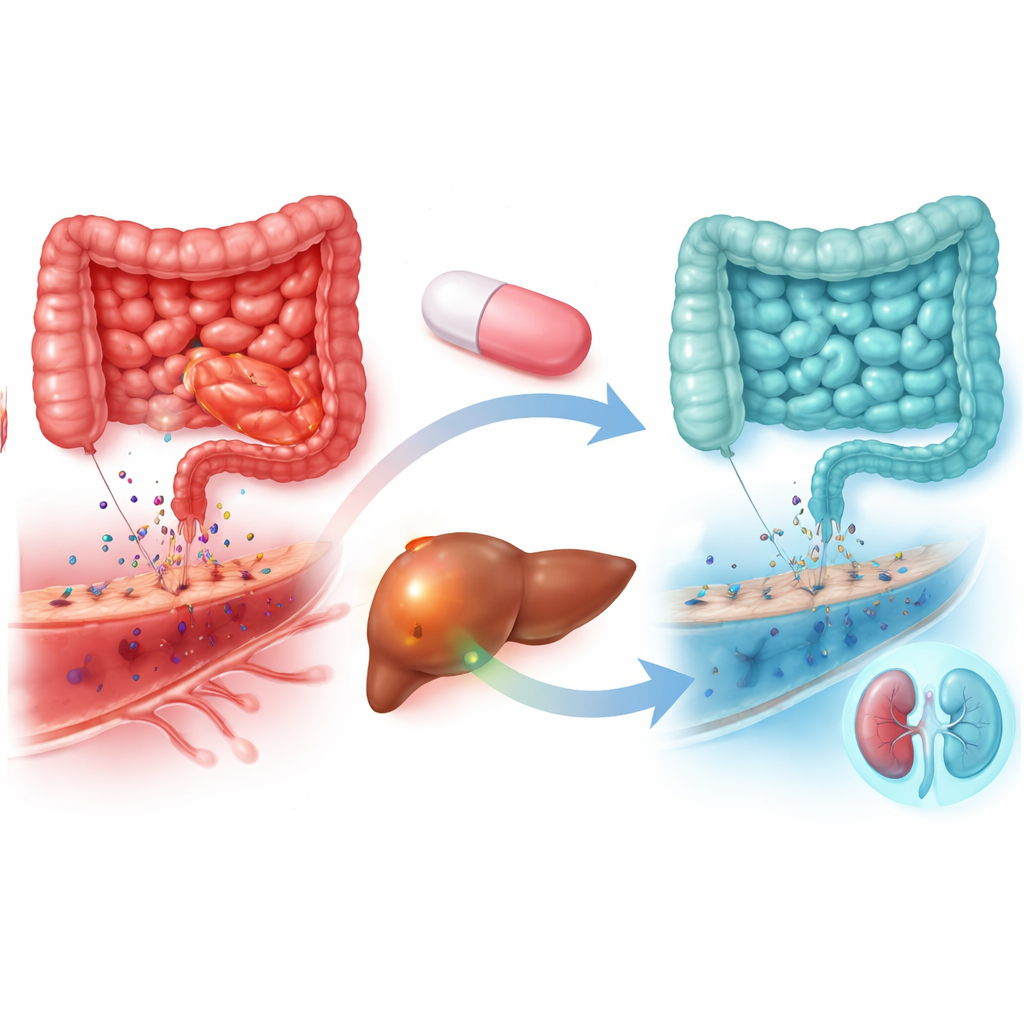
Indices tirés de la chimie sanguine
Les données biologiques faisaient écho au tableau clinique. Chez les patients sous atorvastatine, les taux de malondialdéhyde — un marqueur de dommage oxydatif — ont fortement diminué, alors qu’ils sont restés à peu près stables avec le placebo. Les signaux d’inflammation systémique, y compris l’activité du facteur nucléaire κB, la protéine C‑réactive et la vitesse de sédimentation, ont également chuté plus nettement avec l’atorvastatine. Deux marqueurs liés à la connexion intestin–foie ont évolué dans un sens favorable : la zonuline, associée à l’assouplissement des jonctions entre les cellules intestinales, et le lipopolysaccharide, un composant bactérien qui passe dans la circulation sanguine quand l’intestin est « perméable ». Les deux ont diminué de façon substantielle sous atorvastatine mais pas sous placebo, ce qui suggère une barrière intestinale plus étanche et moins de matériel bactérien atteignant le foie et la circulation. Les tests de fonction rénale se sont améliorés dans le bras atorvastatine, cohérent avec la baisse du syndrome hépatorénal, tandis que les numérations sanguines de base et les électrolytes sont restés en grande partie stables.
Sécurité et limites
Globalement, l’atorvastatine a été bien tolérée dans cette population fragile. Les douleurs musculaires ont été plus fréquentes dans le groupe traité que sous placebo, et les enzymes hépatiques ont augmenté modestement, mais ces changements étaient bénins et n’indiquaient pas de lésion grave. Des éruptions cutanées et des plaintes digestives ou neurologiques sont survenues à des taux similaires dans les deux groupes. Néanmoins, l’étude présente des limites importantes : le suivi n’a duré que six mois, elle a été conduite dans un seul centre en Égypte avec une cirrhose majoritairement d’origine virale, et elle n’a pas mesuré directement la pression portale. Le nombre d’événements spécifiques, comme les épisodes hémorragiques, était faible, de sorte que certains bénéfices apparents peuvent relever du hasard et nécessitent confirmation.
Ce que cela implique pour l’avenir
Pour les personnes vivant déjà avec une cirrhose avancée, cet essai apporte un espoir prudent. Une dose standard d’atorvastatine, ajoutée aux traitements habituels, a été associée à moins de rechutes graves — en particulier d’insuffisance rénale liée au foie — et à une réduction mesurable de l’inflammation et de la perméabilité intestinale. Pour un non‑spécialiste, l’idée principale est qu’un médicament cardiaque de longue date pourrait aussi aider à « calmer » le système intestin–foie–rein surmené qui sous‑tend de nombreuses crises de cirrhose. Cependant, il s’agit d’une étude relativement petite et de courte durée, et les auteurs insistent sur la nécessité d’essais plus vastes et multicentriques avant que l’atorvastatine puisse être recommandée de façon systématique à cette fin.
Citation: Glal, K.A., El-Haggar, S.M., Abdel-Salam, S.M. et al. Atorvastatin reduces recurrent decompensation events in advanced cirrhosis in a randomized placebo-controlled trial. Sci Rep 16, 9669 (2026). https://doi.org/10.1038/s41598-026-41326-4
Mots-clés: cirrhose hépatique, atorvastatine, syndrome hépatorénal, axe intestin–foie, statines