Clear Sky Science · es
Atorvastatina reduce los episodios de descompensación recurrentes en cirrosis avanzada en un ensayo aleatorizado controlado con placebo
Por qué importa este estudio
La cirrosis hepática es un desenlace común de muchas enfermedades del hígado y, una vez que se «descompensa» —es decir, aparece acumulación de líquido, confusión, hemorragia o problemas renales— los pacientes suelen alternar estancias hospitalarias repetidas y enfrentan un alto riesgo de muerte. Este estudio plantea una pregunta sorprendente con consecuencias muy prácticas: ¿puede una pastilla conocida para el colesterol, la atorvastatina, ayudar a romper ese ciclo y prevenir algunas de las exacerbaciones más peligrosas en personas con cirrosis avanzada?
Un fármaco familiar en un nuevo contexto
Las estatinas, como la atorvastatina, son más conocidas por reducir el colesterol y prevenir enfermedades cardíacas. Pero durante la última década, la investigación ha mostrado que también moderan la inflamación, reducen la fibrosis y mejoran el flujo sanguíneo en muchos órganos, incluido el hígado. Los autores razonaron que estos efectos más amplios podrían estabilizar hígados cirróticos frágiles, en particular al aliviar la carga sobre la circulación entre el intestino, el hígado y los riñones —una red a veces llamada eje intestino–hígado. Si esto fuera cierto, una pastilla ampliamente disponible y económica podría convertirse en una terapia complementaria para pacientes hepáticos muy graves que actualmente tienen pocas opciones más allá de cuidados de soporte y, en algunos casos, el trasplante.
Cómo se realizó el ensayo
El equipo en Egipto llevó a cabo un ensayo riguroso, doble ciego y controlado con placebo en un hospital universitario. Cien adultos con cirrosis descompensada —personas que ya habían experimentado complicaciones graves como ascitis, encefalopatía, hemorragia interna o insuficiencia renal— fueron reclutados tras recuperarse de un episodio agudo. La mitad recibió atorvastatina 20 mg una vez al día durante seis meses además de los tratamientos estándar (como diuréticos, betabloqueantes, lactulosa y rifaximina), mientras que la otra mitad recibió cápsulas de placebo idénticas. Ni los pacientes ni los médicos sabían quién recibía el fármaco real. El resultado principal fue si las complicaciones graves relacionadas con el hígado regresaban; los investigadores también siguieron marcadores sanguíneos vinculados a la inflamación, el estrés oxidativo y la «permeabilidad» de la barrera intestinal.
Qué ocurrió con las complicaciones
Durante seis meses, los problemas graves recurrentes fueron claramente menos comunes en el grupo tratado con atorvastatina. Solo aproximadamente un tercio de los pacientes tratados presentó nuevas complicaciones relacionadas con la cirrosis, en comparación con casi tres cuartas partes de los del grupo placebo —una reducción relativa de cerca del 50 por ciento—, con aproximadamente tres pacientes tratados necesarios para prevenir la recaída de una persona. El efecto más notable se dio en el síndrome hepatorrenal, una forma peligrosa de insuficiencia renal que surge por el fallo de la circulación hepática: ninguno de los pacientes con atorvastatina desarrolló este problema, mientras que uno de cada cinco pacientes con placebo sí lo hizo. Hubo también una señal de que las hemorragias severas por várices esofágicas o gástricas ocurrieron con menor frecuencia con atorvastatina, aunque el número de casos fue demasiado pequeño para ser concluyente. Las tasas de otras complicaciones, como la ascitis, la encefalopatía o la ictericia, fueron similares entre los grupos durante el seguimiento relativamente corto.
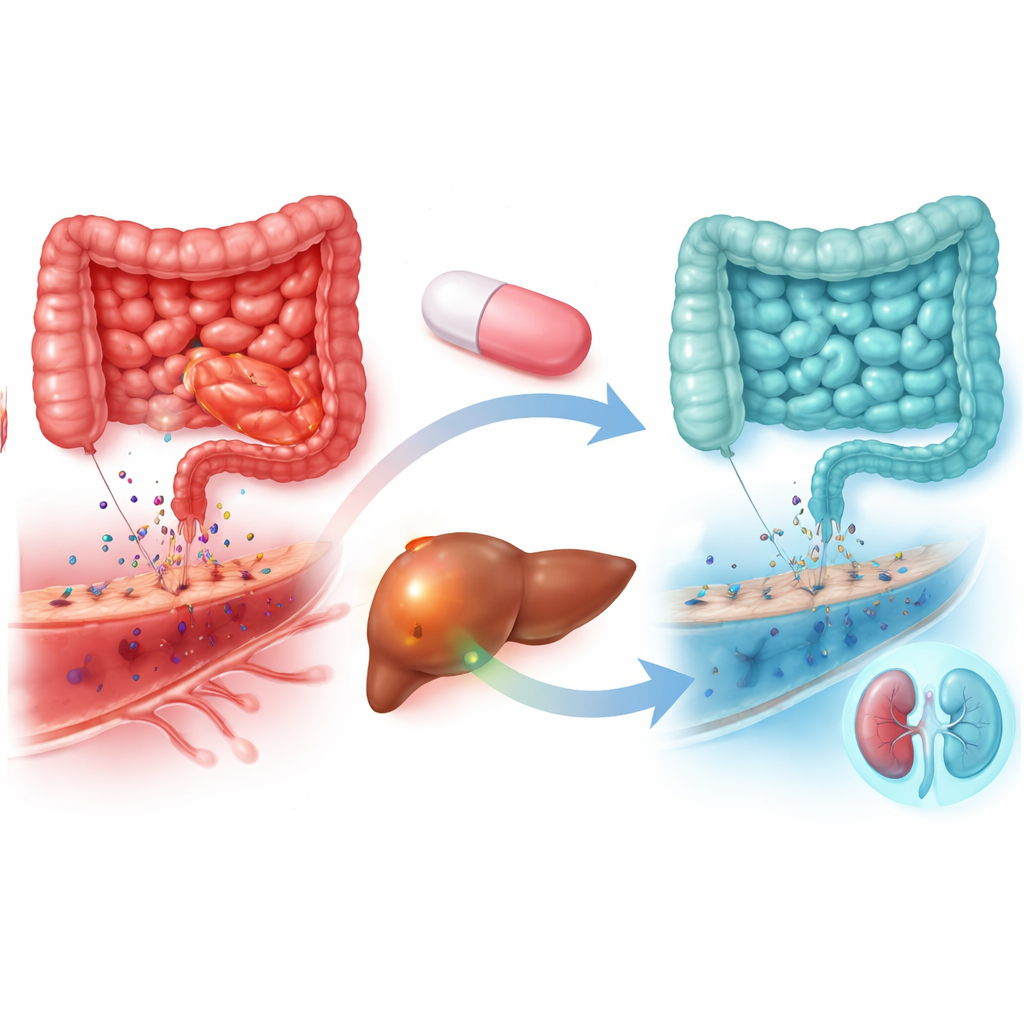
Pistas desde la química sanguínea
Los datos biológicos reflejaron el cuadro clínico. En los pacientes que tomaron atorvastatina, los niveles de malondialdehído —un marcador de daño oxidativo— descendieron notablemente, mientras que se mantuvieron aproximadamente iguales con placebo. Los indicadores de inflamación sistémica, incluida la actividad del factor nuclear κB, la proteína C reactiva y la velocidad de sedimentación, también disminuyeron con más intensidad con atorvastatina. Dos marcadores relacionados con la conexión intestino–hígado cambiaron en una dirección favorable: la zonulina, asociada a la loosening de las uniones entre células intestinales, y el lipopolisacárido, un componente bacteriano que entra en la sangre cuando el intestino está «permeable». Ambos disminuyeron de forma sustancial con atorvastatina pero no con placebo, lo que sugiere una barrera intestinal más firme y menos material bacteriano llegando al hígado y la circulación. Las pruebas de función renal mejoraron en el brazo de atorvastatina, en consonancia con la menor tasa de síndrome hepatorrenal, mientras que los recuentos sanguíneos básicos y los electrolitos permanecieron en gran medida estables.
Seguridad y limitaciones
En general, la atorvastatina fue bien tolerada en esta población frágil. Los dolores musculares fueron más frecuentes en el brazo de tratamiento que con placebo, y los niveles de enzimas hepáticas aumentaron modestamente, pero estos cambios fueron leves y no indicaron lesión grave. Erupciones cutáneas y quejas digestivas o neurológicas ocurrieron a tasas similares en ambos grupos. Aun así, el estudio tuvo límites importantes: siguió a los pacientes solo durante seis meses, se realizó en un único centro en Egipto con cirrosis mayoritariamente de causa vírica, y no midió la presión portal directamente. El número de episodios específicos, como los de sangrado, fue pequeño, por lo que algunos beneficios aparentes pueden deberse al azar y requieren confirmación.
Qué significa esto de cara al futuro
Para las personas que ya viven con cirrosis avanzada, este ensayo ofrece una esperanza prudente. Una pastilla de atorvastatina en dosis estándar, añadida a los tratamientos habituales, se asoció con menos reveses graves —especialmente insuficiencia renal ligada a la enfermedad hepática— y con una calma medible de la inflamación y la permeabilidad intestinal. Para un lector no especializado, la conclusión es que un fármaco cardiovascular de uso prolongado podría también ayudar a «enfriar» el sistema intestino–hígado–riñón, sobrecargado y agresivo, que impulsa muchas crisis de la cirrosis. Sin embargo, este fue un estudio relativamente pequeño y de corta duración, y los autores subrayan que se necesitan ensayos más amplios y multicéntricos antes de que la atorvastatina pueda recomendarse de forma rutinaria con este fin.
Cita: Glal, K.A., El-Haggar, S.M., Abdel-Salam, S.M. et al. Atorvastatin reduces recurrent decompensation events in advanced cirrhosis in a randomized placebo-controlled trial. Sci Rep 16, 9669 (2026). https://doi.org/10.1038/s41598-026-41326-4
Palabras clave: cirrosis hepática, atorvastatina, síndrome hepatorrenal, eje intestino–hígado, estatinas