Clear Sky Science · es
El propofol regula la modificación m6A mediada por METTL3 en PARP-1 para promover la Parthanatos y mejorar la resistencia a la quimioterapia en NSCLC
Por qué este estudio importa para las personas con cáncer de pulmón
Muchas personas con cáncer de pulmón no microcítico, el tipo más común de cáncer de pulmón, reciben el fármaco quimioterápico cisplatino. Desafortunadamente, los tumores con frecuencia desarrollan resistencia y el fármaco deja de funcionar bien. Este estudio explora un ayudante inesperado que ya se usa a diario en los quirófanos: el anestésico propofol. Los investigadores preguntan si el propofol puede volver sensibles a la quimioterapia a las metástasis pulmonares rebeldes y desentrañan cómo ocurre esto dentro de las células cancerosas.
Un anestésico familiar con un papel oculto
El propofol es conocido principalmente como el fármaco que induce el sueño rápidamente antes de una cirugía. En los últimos años, los científicos han observado que también puede influir en cómo crecen y mueren las células cancerosas. Trabajos previos sugirieron que el propofol puede frenar el crecimiento de células de cáncer de pulmón y potenciar los efectos del cisplatino, pero la explicación detallada seguía sin estar clara. Aquí, los autores se centraron en una línea celular de cáncer de pulmón resistente al cisplatino y en modelos murinos para ver si el propofol podía restaurar la respuesta a la quimioterapia y, en caso afirmativo, qué interruptores celulares activa para lograrlo.
Forzar a las células cancerosas resistentes a autodestruirse
En cultivos de células de cáncer de pulmón, el propofol por sí solo apenas dañó a las células normales, pero redujo de manera significativa la supervivencia de las células resistentes al cisplatino cuando se combinó con el fármaco. Métodos de tinción que resaltan las células en muerte mostraron que el tratamiento combinado provocó mucha más muerte celular que el cisplatino solo. En ratones implantados con tumores pulmonares resistentes, añadir propofol al cisplatino condujo a tumores más pequeños, menor peso tumoral y más áreas de degradación tisular que la quimioterapia sola. Estos resultados indican que el propofol no solo sedación a los pacientes; también empuja a las células tumorales resistentes hacia la destrucción cuando se usa junto con cisplatino. 
Se activa un tipo especial de muerte celular
El equipo preguntó entonces qué tipo de muerte celular se estaba desencadenando. En lugar de la vía clásica de suicidio celular "ordenada" que se discute a menudo en la investigación del cáncer, encontraron evidencia de una ruta menos familiar llamada Parthanatos. En este proceso, una enzima reparadora del ADN llamada PARP-1 se vuelve hiperactiva, consumiendo una molécula energética clave (NAD+), dañando las mitocondrias y empujando a un dúo proteico potente hacia el núcleo celular para fragmentar el ADN. Los investigadores observaron todas estas señales: mayor unión y translocación nuclear de las dos proteínas AIF y MIF, pérdida de la integridad de la membrana mitocondrial, agotamiento de NAD+, acumulación de una sustancia relacionada con PARP-1 (PAR) y fuertes indicadores de daño en el ADN. Bloquear PARP-1 con un inhibidor específico revirtió estos cambios, mostrando que esta secuencia destructiva depende de que PARP-1 sea llevado a la sobreactivación por el tratamiento.
Una enzima “etiquetadora” del ARN en el centro del interruptor
Para entender por qué PARP-1 estaba tan activo, los autores acudieron a una capa de control génico que actúa no cambiando el ADN, sino marcando ligeramente los mensajeros de ARN. Una enzima clave en este proceso, llamada METTL3, coloca una pequeña etiqueta química (conocida como m6A) sobre el ARN y puede influir en cuánto duran esos mensajeros y cuánto proteína producen. El estudio muestra que el propofol eleva los niveles de METTL3 en células de cáncer de pulmón resistentes tratadas con cisplatino. Cuando METTL3 se redujo artificialmente, la etiqueta especial sobre el ARN de PARP-1 disminuyó, los niveles de PARP-1 cayeron, la pérdida de energía se atenuó y los marcadores de Parthanatos descendieron. Cuando METTL3 se aumentó, ocurrió lo contrario: más etiquetado del ARN de PARP-1, mayor actividad de PARP-1, mayor estrés mitocondrial y señales más intensas de esta vía letal. En los tumores de ratón, propofol más cisplatino incrementó proteínas vinculadas a Parthanatos, pero este efecto se vio atenuado cuando METTL3 fue silenciado en las células cancerosas. 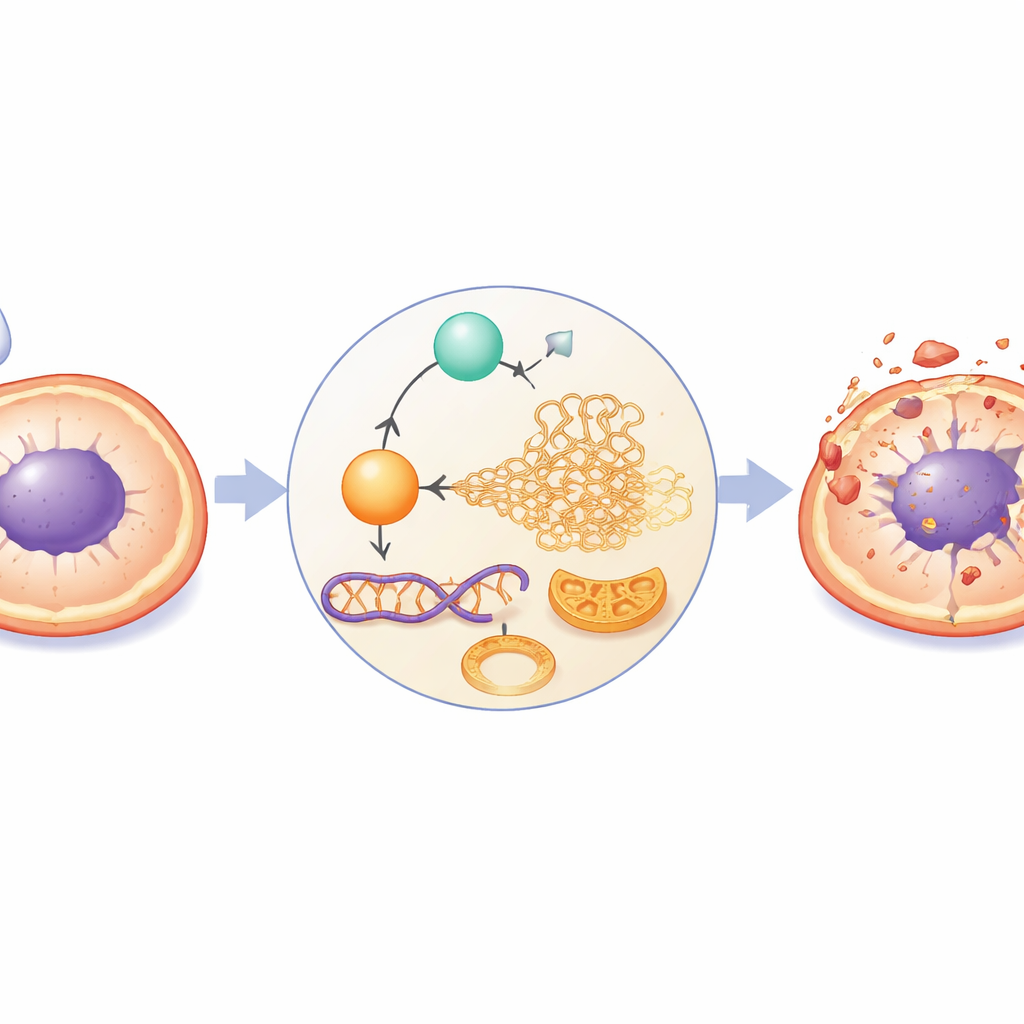
Qué podría significar para tratamientos futuros
En conjunto, el estudio revela que el propofol puede volver vulnerables a células resistentes de cáncer de pulmón no microcítico al cisplatino al aumentar METTL3, que a su vez estabiliza PARP-1 y empuja a las células hacia la Parthanatos. En términos sencillos, el propofol ayuda a "sobrecargar" un sistema de reparación en las células cancerosas hasta el punto de forzarlas a una forma catastrófica de muerte, superando su resistencia a la quimioterapia. Si bien estos hallazgos están aún en fase de laboratorio y en animales, sugieren que los fármacos que afectan a esta cadena METTL3–PARP-1–Parthanatos, incluidos anestésicos de uso común, podrían eventualmente aprovecharse para mejorar el éxito de la quimioterapia en cánceres de pulmón difíciles de tratar.
Cita: Ling, Q., Liu, K., Wen, J. et al. Propofol regulates METTL3-mediated PARP-1 m6A modification to promote Parthanatos to improve NSCLC chemotherapy resistance. Sci Rep 16, 12110 (2026). https://doi.org/10.1038/s41598-026-42665-y
Palabras clave: cáncer de pulmón no microcítico, resistencia al cisplatino, propofol, PARP-1, metilación del ARN