Clear Sky Science · es
CXCR4, CXCR7 y PBRM1 son responsables de la resistencia a everolimus y cabozantinib en células humanas de cáncer renal
Por qué los fármacos contra el cáncer a veces dejan de funcionar
Muchas personas con cáncer renal avanzado viven ahora más tiempo gracias a fármacos dirigidos que ralentizan el crecimiento tumoral. Sin embargo, con el tiempo, estos medicamentos suelen perder eficacia y los tumores vuelven a crecer. Este estudio examina el interior de las células del cáncer renal para descubrir por qué dos fármacos importantes, everolimus y cabozantinib, pueden dejar de funcionar, y señala a un trío de interruptores moleculares que podrían ser clave para restaurar la eficacia del tratamiento.
El problema de los tumores renales persistentes
El carcinoma de células claras es la forma más común de cáncer de riñón. Los tratamientos modernos atacan las señales de crecimiento que los tumores utilizan para alimentarse y dividirse. Everolimus bloquea un centro de control del crecimiento dentro de las células llamado mTOR, mientras que cabozantinib bloquea varios receptores estimuladores del crecimiento en la superficie celular. A pesar del éxito inicial, muchos pacientes acaban experimentando progresión de la enfermedad, lo que sugiere que las células tumorales reconfiguran su circuito interno para eludir estos fármacos. Entender esa reconfiguración es crucial para diseñar la próxima generación de terapias.
Cómo modelaron la resistencia a fármacos en el laboratorio
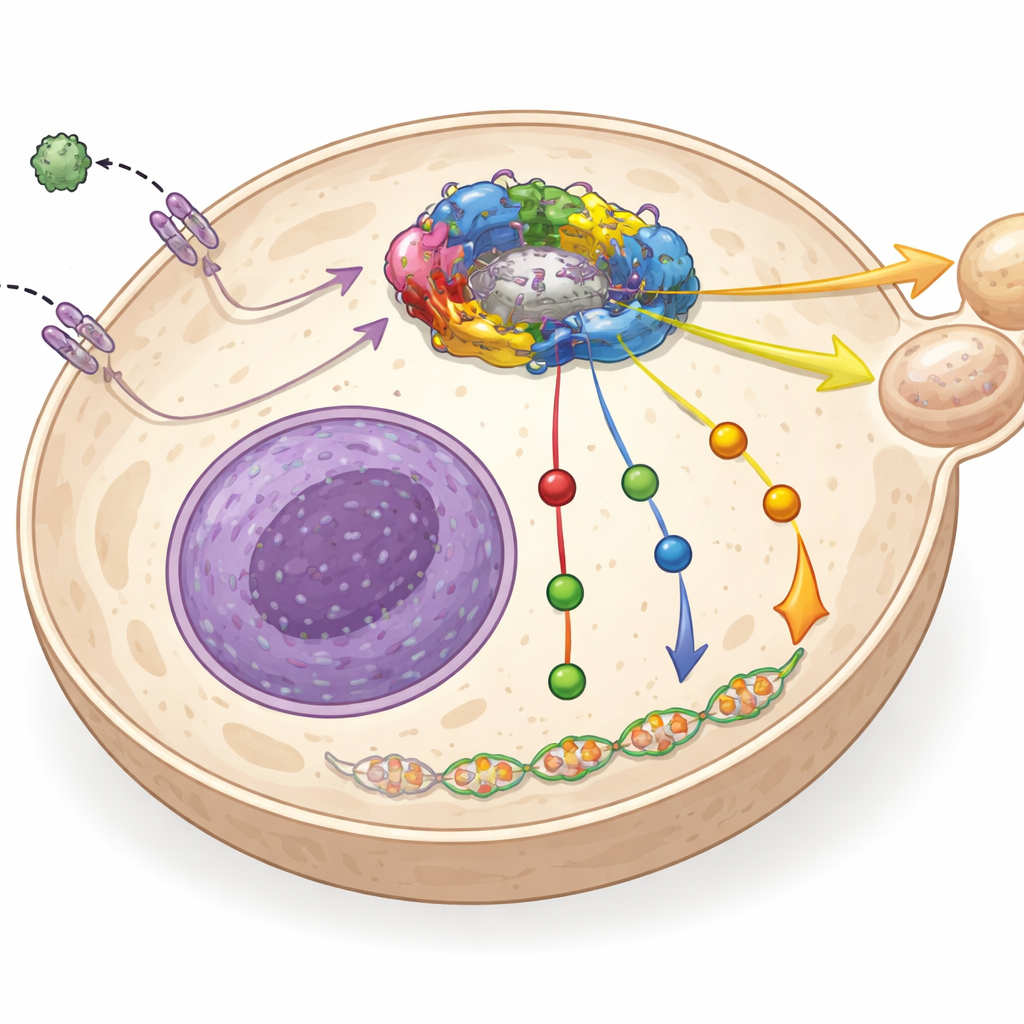
El equipo cultivó células humanas de cáncer renal (A498) en presencia de dosis crecientes de everolimus durante muchos meses, seleccionando gradualmente las células que podían sobrevivir a pesar del fármaco. Luego compararon la actividad genética de estas células resistentes con las células originales sensibles. Las células resistentes mostraron un patrón claro: producían mucha más proteína de remodelado de la cromatina llamada PBRM1 y más mTOR, pero mucho menos de dos receptores de la superficie, CXCR4 y CXCR7, que normalmente detectan señales químicas fuera de la célula. Cambios similares aparecieron en células hechas resistentes a cabozantinib, lo que sugiere un programa de resistencia compartido para ambos fármacos.
Invertir los interruptores para restaurar la sensibilidad a los fármacos
A continuación, los científicos probaron si invertir estos cambios moleculares podía volver a sensibilizar las células cancerosas. Cuando redujeron los niveles de PBRM1 en las células resistentes, las células se volvieron más vulnerables al everolimus, aunque no por completo. Esta pérdida de PBRM1 también reavivó CXCR7, uno de los receptores perdidos, al debilitar la acción de una proteína represora llamada YY1. Sin embargo, CXCR4, el otro receptor, permaneció bajo porque estaba reprimido por otra proteína represora, FOXP3, que actuaba de forma independiente de PBRM1. Para investigar la importancia de CXCR4, los investigadores obligaron a las células resistentes a producir más CXCR4. Este único cambio restauró por completo la sensibilidad al everolimus y también redujo PBRM1 y mTOR, revelando un bucle de realimentación entre el receptor en la superficie y la maquinaria de crecimiento dentro de la célula.
Resistencia cruzada a otro fármaco clave
Cuando el equipo expuso las células resistentes a everolimus a cabozantinib, las células también resistieron este segundo fármaco, mostrando "resistencia cruzada". De forma llamativa, reducir PBRM1 o aumentar CXCR4 volvió a hacer sensibles a las células frente a cabozantinib, tal como sucedía con everolimus. Las células hechas directamente resistentes a cabozantinib desarrollaron un perfil similar: más PBRM1 y mTOR, menos CXCR4 y CXCR7, y cambios en otros receptores de crecimiento como AXL y MER. Esto sugiere que las células de cáncer renal pueden adoptar una estrategia de supervivencia común que las protege tanto de un bloqueador del crecimiento interno (everolimus) como de un bloqueador de receptores externos (cabozantinib).
Qué significan estos hallazgos para los pacientes
En los datos de pacientes, PBRM1 suele aparecer como protector en términos generales, pero este estudio muestra que en ciertos contextos genéticos, un PBRM1 alto puede en cambio ayudar a los tumores a resistir la terapia. En conjunto, los resultados destacan a PBRM1 y al par CXCR4/CXCR7 como mandos centrales que regulan cómo responden las células de cáncer renal a everolimus y cabozantinib. Para un público general, la conclusión es que algunos tumores se hacen resistentes a los fármacos apagando las "antenas" en su superficie y subiendo los "controles de volumen" internos que impulsan el crecimiento. Al aprender a reajustar estos controles —mediante fármacos que ataquen PBRM1, FOXP3, YY1 o los propios receptores—, los tratamientos futuros podrían volver a sensibilizar tumores resistentes y prolongar los beneficios de las terapias existentes contra el cáncer renal.
Cita: Auletta, F., Ieranò, C., Di Febbraro, D.G. et al. CXCR4, CXCR7 and PBRM1 are responsible for everolimus and cabozantinib resistance in human renal cancer cells. Cell Death Discov. 12, 202 (2026). https://doi.org/10.1038/s41420-026-03026-w
Palabras clave: cáncer de riñón, resistencia a fármacos, everolimus, cabozantinib, PBRM1