Clear Sky Science · de
Antibiotikainduzierte Umgestaltung des Darmmikrobioms verringert Neuroinflammation bei traumatischer Hirnverletzung
Warum der Darm nach einer Kopfverletzung wichtig ist
Wenn wir an Gehirnerschütterungen oder traumatische Hirnverletzungen denken, stellen wir uns meist Schäden innerhalb des Schädels vor. Diese Studie zeigt jedoch, dass Vorgänge im Darm maßgeblich beeinflussen können, wie das Gehirn heilt. Indem die Forschenden die Gemeinschaft der im Darm lebenden Mikroben mit kurzzeitiger Antibiotikabehandlung umgestalteten, stellten sie fest, dass sich dadurch bei Mäusen nach Kopfverletzung Hirnschäden und Entzündungen verringern ließen — ein unerwarteter Weg zum Schutz des Gehirns.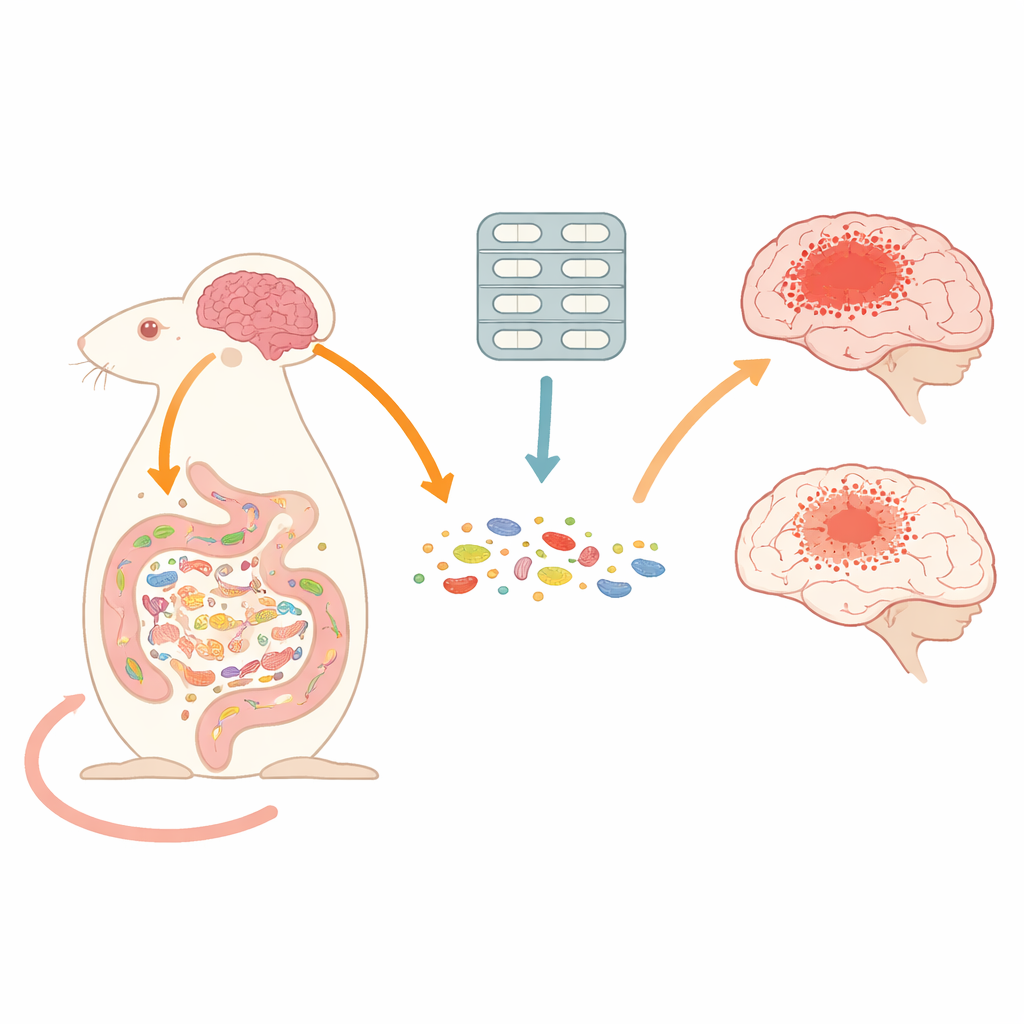
Reproduktion von Kopfverletzung und Darmstörung bei Mäusen
Das Team verwendete ein etabliertes Modell für traumatische Hirnverletzung bei männlichen Mäusen und verabreichte entweder einen kontrollierten Einzelaufprall oder zwei Aufpralle im Abstand von mehr als einem Monat, um wiederholte Verletzungen nachzuahmen. Einige Mäuse bekamen nur Wasser, andere erhielten drei Tage lang ein orales Gemisch breit wirksamer Antibiotika, ähnlich den in Intensivstationen eingesetzten Medikamenten. Die Wissenschaftler maßen anschließend Hirnschädigung, motorische Funktionen, Aktivität von Immunzellen im Gehirn sowie detaillierte Veränderungen der Darmmikroben und ihrer chemischen Produkte. Außerdem untersuchten sie keimfreie Mäuse, die ganz ohne Mikroben aufgezogen wurden, um zu sehen, wie ein vollständiges Fehlen eines Mikrobioms die Hirnerholung beeinflusst.
Antibiotika verkleinern Hirnschäden, bringen aber Kompromisse mit sich
Trotz der starken Störung des Darmmikrobioms führte die kurzfristige Antibiotikabehandlung zu weniger schweren Hirnverletzungen. Mäuse mit zwei Kopfverletzungen ohne Antibiotika entwickelten die größten Hirnläsionen, die meisten abgestorbenen Zellen und eine starke Aktivierung von Immunzellen wie Mikroglia, Astrozyten und eindringenden Makrophagen. Im Gegensatz dazu hatten verletzte Mäuse, die Antibiotika erhielten, kleinere Läsionsvolumina, weniger Zelltod in sowohl Kortex als auch Thalamus und eine abgeschwächte Aktivierung dieser Gehirn-Immunzellen. Zudem zeigte sich eine geringere Invasion peripherer Immunzellen ins Gehirn. Die motorische Leistung verschlechterte sich nach wiederholter Verletzung weiterhin, aber das Hirngewebe und die entzündlichen Signale waren durch den Antibiotikakurs deutlich reduziert.
Wie das Mikrobiom und seine Stoffwechselprodukte umgestaltet werden
Die Darmmikroben blieben nicht unberührt. Antibiotika reduzierten die bakterielle DNA im Kot drastisch und veränderten die mikrobiellen Diversitätsmuster, besonders nach wiederholter Verletzung. Sowohl die traumatische Hirnverletzung als auch die Antibiotika führten jeweils zu Verschiebungen der Artenzusammensetzung, und zusammen erzeugten sie die stärkste Veränderung. Die Konzentrationen kurzkettiger Fettsäuren — kleine Moleküle, die von Darmmikroben produziert werden und oft entzündungshemmende und schützende Funktionen unterstützen — fielen im Blut von antibiotikabehandelten Mäusen, insbesondere das Butyrat. Langlese-DNA-Sequenzierung zeigte, dass einige Arten, etwa Parasutterella excrementihominis und Lactobacillus johnsonii, trotz der Behandlung erhalten blieben oder sogar zunahmen, was darauf hindeutet, dass antibiotikaresistente oder widerstandsfähige Mikroben mit besonderen immunberuhigenden Eigenschaften den Verlust anderer Arten teilweise ausgleichen könnten.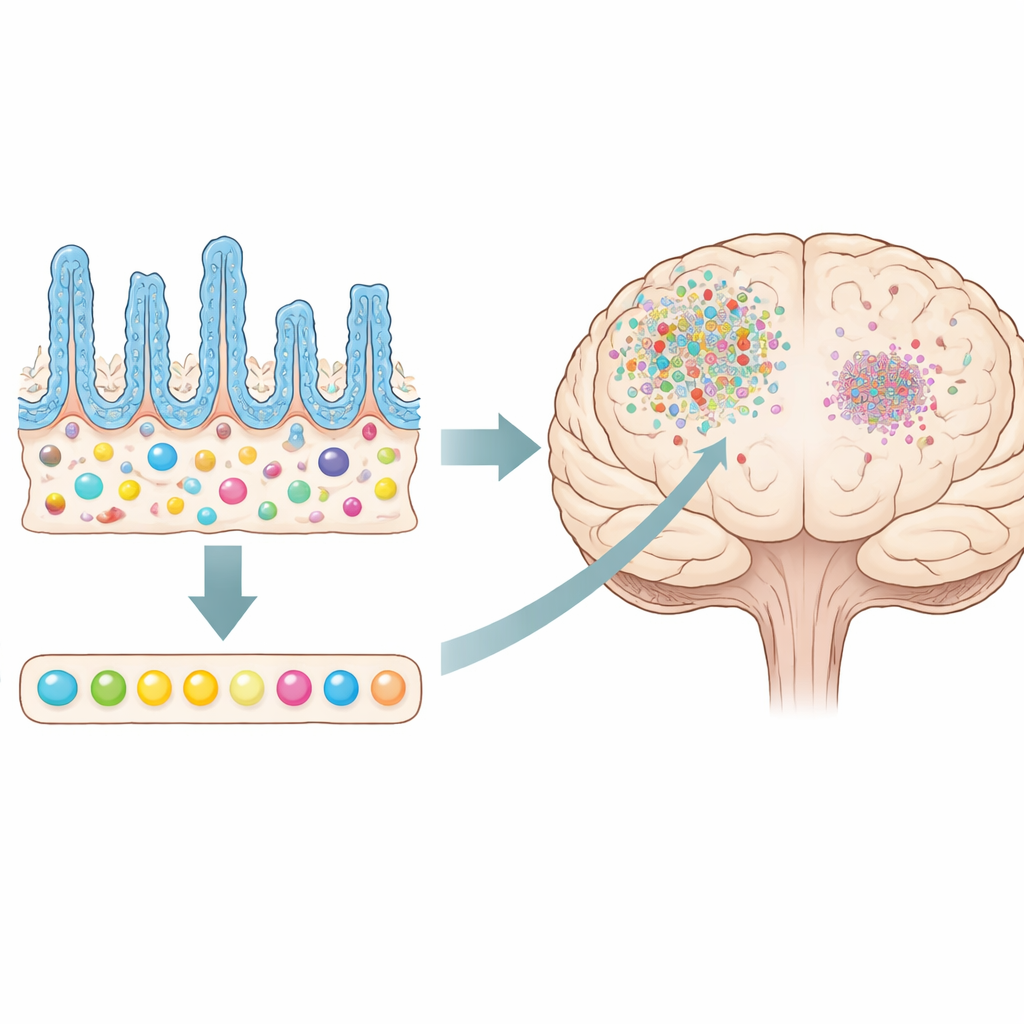
Darmstruktur verschlechtert sich, trotzdem profitiert das Gehirn
Bei direkter Betrachtung des Darms stellten die Forschenden fest, dass stärkere Hirnverletzungen mit kürzeren, unorganisierten fingerartigen Zotten und einem Verlust von Becherzellen, die schützenden Schleim produzieren, verbunden waren. Kurzfristige Antibiotika veränderten diese ohnehin belastete Darmschleimhaut weiter, führten zu noch kürzeren Zotten, schmaleren Krypten und weniger schleimproduzierenden Zellen bei den am stärksten verletzten, antibiotikabehandelten Tieren. Anders ausgedrückt: Die Darmbarriere wirkte fragiler, obwohl die Entzündung im Gehirn abnahm. Dieser Gegensatz macht deutlich, dass durch Antibiotika ausgelöste Veränderungen des Mikrobioms dem Gehirn nützen können, gleichzeitig aber Kosten für die intestinale Gesundheit nach sich ziehen.
Was passiert, wenn gar keine Mikroben vorhanden sind?
Um die Auswirkungen der Störung des Mikrobioms von denen eines vollständigen Fehlens zu trennen, untersuchte das Team keimfreie Mäuse, die nie kolonisiert worden waren. Nach Hirnverletzung schnitten diese Tiere schlechter ab als normale Mäuse: Ihre Läsionen waren größer, und sowohl Mikroglia als auch Astrozyten im Gehirn waren stärker aktiviert. Das legt nahe, dass ein lebenslanges Fehlen von Mikroben dem Immunsystem und dem Gehirn wichtige "Trainings"-Signale vorenthält, die für Resilienz nötig sind. Im Gegensatz dazu scheint das kurzzeitige Stören eines bereits etablierten Mikrobioms durch Antibiotika bestimmte entzündliche Wege herunterzudrehen, ohne alle mikrobiellen Funktionen auszulöschen.
Was das für künftige Behandlungen bedeuten könnte
Insgesamt zeigt die Studie, dass traumatische Hirnverletzung nicht nur das Gehirn schädigt, sondern auch den Darm und seine mikrobiellen Bewohner stört, und dass die Darmgemeinschaft wiederum auf das verletzte Gehirn rückwirkt. Ein kurzer Kurs breit wirksamer Antibiotika bei Mäusen formte das Mikrobiom um, reduzierte zentrale entzündliche Reaktionen und begrenzte Gewebeverlust im Gehirn, obwohl er hilfreiche mikrobielle Metaboliten verringerte und einige Darmbefunde verschlechterte. Da langfristige oder wiederholte Antibiotikaanwendungen beim Menschen erhebliche Risiken bergen, schlagen die Autoren nicht vor, Antibiotika selbst als Heilmittel zu verwenden. Vielmehr argumentieren sie, dass das Verständnis, welche widerstandsfähigen Bakterien und mikrobiellen Wege Entzündungen dämpfen, sicherere, gezielte mikrobielle Strategien inspirieren könnte — etwa maßgeschneiderte Probiotika oder präzisionsgezielte Antimikrobiotika — um die Erholung nach Gehirntrauma zu verbessern.
Zitation: Flinn, H., Marshall, A., Holcomb, M. et al. Antibiotic-induced gut microbiome remodeling reduces neuroinflammation in traumatic brain injury. Commun Biol 9, 481 (2026). https://doi.org/10.1038/s42003-026-09737-1
Schlüsselwörter: traumatische Hirnverletzung, Darmmikrobiom, Antibiotika, Neuroinflammation, kurzkettige Fettsäuren