Clear Sky Science · de
Verlust von PRC2 beeinträchtigt die Tumorentstehung von kleinzelligem Lungenkrebs und erhöht die Empfindlichkeit gegenüber G9a/GLP‑Hemmung
Warum diese Forschung für Menschen mit Lungenkrebs wichtig ist
Kleinzelliger Lungenkrebs gehört zu den tödlichsten Formen von Lungenkrebs, breitet sich häufig schnell aus und spricht oft nicht auf derzeitige Behandlungen wie Chemotherapie und Immuntherapie an. Diese Studie stellt eine einfache, aber wirkungsvolle Frage: Statt nur die DNA des Tumors anzugreifen — was wäre, wenn man zusätzlich die Schalter neu verdrahten könnte, die den Krebszellen sagen, welche Gene ein‑ oder ausgeschaltet werden sollen? Dabei entdeckten die Forschenden eine neue Verwundbarkeit des kleinzelligen Lungenkrebses, die bestehende Medikamente wirksamer machen und Wege zu intelligenteren Kombinationsbehandlungen eröffnen könnte.
Ein tödlicher Krebs, der sich dem Immunsystem entzieht
Kleinzelliger Lungenkrebs wird meist spät diagnostiziert und hat eine Fünf‑Jahres‑Überlebensrate von unter 7 Prozent. Viele Tumoren bewahren eine „neuroendokrine“ Identität, das heißt, sie ähneln hormonproduzierenden Nervenzellen. Diese Tumoren wachsen oft als lose, frei treibende Zellhaufen, verbergen sich vor dem Immunsystem und werden schnell chemoresistent. Nur ein kleiner Teil der Patientinnen und Patienten hat entzündete Tumoren, die vom Immunsystem erkannt werden, weshalb Checkpoint‑Blocker nur wenigen helfen. Deshalb wenden sich Wissenschaftlerinnen und Wissenschaftler dem Epigenom des Krebses zu — den chemischen Markierungen an der DNA und den Verpackungsproteinen, die wie Software für das Genom wirken — um zu prüfen, ob das Zurücksetzen dieser Markierungen Tumoren weniger aggressiv und leichter angreifbar machen kann.
Ein gen‑stillernder Masterkomplex mit zwei Gesichtern
Die Studie konzentriert sich auf eine Proteinanordnung namens PRC2, die normalerweise Gruppen von Genen abschaltet, indem sie chemische Markierungen an den Proteinen anbringt, um die DNA gewickelt ist. PRC2 hat zwei wesentliche Aspekte: seine strukturelle Integrität, die den Komplex zusammenhält, und seine enzymatische Aktivität, die die Schweigemarkierungen tatsächlich setzt. In genetisch veränderten Mausmodellen, die kleinzelligen Lungenkrebs entwickeln, entfernten die Forschenden ein zentrales Strukturelement von PRC2 namens EED gleich zu Beginn der Tumorentstehung. Ohne diese Komponente bildeten sich die erwarteten Lungentumoren fast nie, und die wenigen Läsionen, die auftraten, wuchsen schlecht und zeigten nicht die typischen neuroendokrinen Merkmale. Krebszellen, die EED verloren, starben ab, und sogar ein Wirkstoff, der gezielt EED abbaut, tötete selektiv sowohl Maus‑ als auch menschliche kleinzellige Lungenkrebszellen, während Lungenadenokarzinomzellen verschont blieben. Das zeigt, dass die strukturelle Integrität von PRC2 für das Entstehen und das Bestehen dieses Krebses essenziell ist.
Alleiniges Enzymblockieren ist nicht ausreichend
Das Team fragte dann, ob Medikamente, die die enzymatische Aktivität von PRC2 blockieren — speziell EZH2‑Inhibitoren, die bereits für einige Blutkrebse zugelassen sind — den Effekt des Entfernens von EED nachahmen könnten. In kultivierten kleinzelligen Lungenkrebszellen löschten diese Wirkstoffe die von PRC2 gesetzten chemischen Markierungen zwar effektiv, hatten aber innerhalb einiger Tage nur mäßige Effekte auf das Überleben der Zellen. In Maus-Tumortransplantaten senkte eine Langzeitbehandlung diese Markierungen in den Tumoren, verlängerte aber nicht das Überleben der Tiere. Bei längerfristiger Behandlung in Zellkultur verursachten die Inhibitoren jedoch deutlich weitreichendere Veränderungen der Genaktivität, einschließlich erhöhter Expression von Genen für Zelloberflächenmarker und Immunerkennung. Die Krebszellen verloren zudem neuroendokrine Eigenschaften und begannen, ein stärker anhaftendes, weniger frei treibendes Wachstumsverhalten zu zeigen. Das deutet darauf hin, dass anhaltende Enzyminhibition die Zellen allmählich in einen anderen, verwundbareren Zustand drängt, anstatt sie unmittelbar abzutöten.
Aufdeckung einer medikamentenempfindlichen Schwachstelle
Um diesen neuen Zustand auszunutzen, führten die Forschenden ein fokussiertes Screening durch, in dem EZH2‑Inhibitoren mit einem Panel anderer Wirkstoffe kombiniert wurden. Sie fanden heraus, dass neuroendokrine kleinzellige Lungenkrebszellen nach einer Vorbehandlung mit einem EZH2‑Inhibitor hochgradig empfindlich gegenüber der Blockade eines anderen Enzympaars, G9a und GLP, wurden, die ebenfalls Genabschaltung über andere chemische Markierungen steuern. Diese Hypersensitivität zeigte sich nur in neuroendokrinen kleinzelligen Zelllinien, nicht in verwandten nicht‑neuroendokrinen Linien oder in Mesotheliomzellen. Bei Mäusen mit humanen Transplantattumoren hatte der G9a/GLP‑Inhibitor allein einen mäßigen Überlebensvorteil, der EZH2‑Inhibitor allein nicht, die Kombination jedoch verlängerte das Überleben deutlich stärker. Molekulare Analysen zeigten, dass EZH2‑Hemmung das Netzwerk der mit PRC2 interagierenden Proteine umkabelte und zusammen mit G9a/GLP‑Hemmung Gene anregte, die an oxidativem Stress und zellulären Oxidasen beteiligt sind, einschließlich Enzymen, die die Lipidoxidation antreiben.
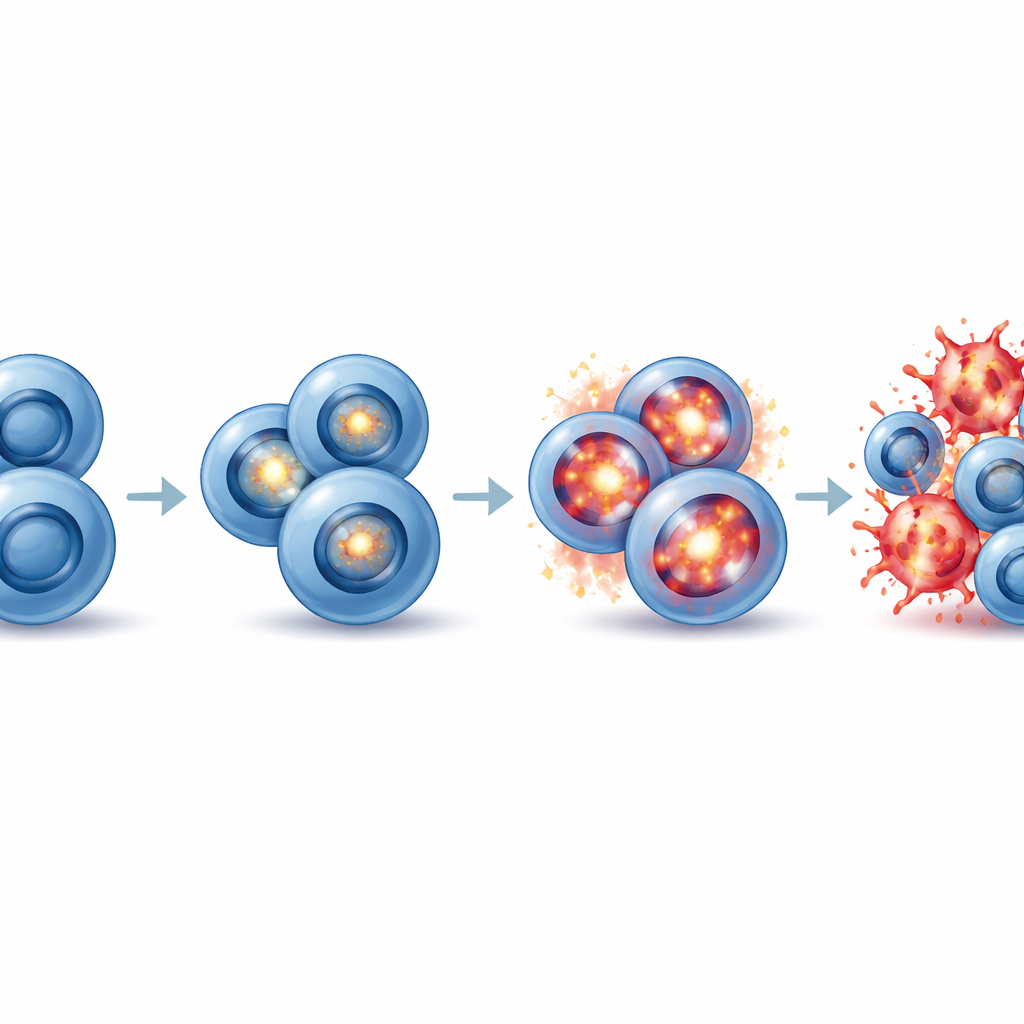
Krebszellen in eine tödliche oxidative Überladung treiben
Oxidativer Stress entsteht, wenn reaktive Sauerstoffmoleküle sich schneller ansammeln, als die Zellen sie neutralisieren können, und dabei Lipide, Proteine und DNA schädigen. Die Studie zeigte, dass die Kombination aus EZH2‑ und G9a/GLP‑Hemmung einen starken Anstieg des oxidativen Stresses speziell in neuroendokrinen kleinzelligen Lungenkrebszellen auslöst. Marker für oxidative Schäden stiegen an, und direkte Messungen mit einer fluoreszierenden Sonde bestätigten nur in den Kombination‑behandelten neuroendokrinen Zellen höhere Werte reaktiver Sauerstoffspezies. Als die Forschenden das weit verbreitete Antioxidans N‑acetyl‑L‑cystein zusetzten, wurden die Zellen vor dem Zelltod gerettet, was beweist, dass oxidativer Stress die Hauptursache für ihr Absterben war. Nicht‑neuroendokrine Zellen erlebten diese Explosion nicht, weshalb sie verschont blieben. Im Kern „primt“ anhaltende EZH2‑Hemmung neuroendokrine kleinzellige Lungenkrebszellen so, dass ein anschließender Schlag gegen G9a/GLP ihre Stressabwehr überwältigt und sie über die Schwelle einer oxidativen Katastrophe treibt.
Was das für künftige Therapien bedeutet
Für Laien ist die Kernbotschaft, dass diese Arbeit zwei Rollen derselben Gen‑Schweige‑Maschine im kleinzelligen Lungenkrebs auseinanderhält. Der strukturelle Kern von PRC2, einschließlich EED, ist absolut erforderlich, damit dieser Krebs überhaupt existieren kann, und stellt damit ein attraktives Ziel für neue Degrader‑Medikamente dar, die den Komplex physisch auseinandernehmen. Dagegen reicht das bloße Abschalten des Enzymteils mit bestehenden Inhibitoren nicht aus, um Tumoren allein zu stoppen; es formt jedoch die Krebszellen in einen Zustand um, der eine verborgene Schwäche offenlegt: die Abhängigkeit von streng kontrolliertem oxidativem Stress. Durch die Kombination anhaltender EZH2‑Hemmung mit G9a/GLP‑Inhibitoren konnten die Forschenden diese Schwachstelle ausnutzen und selektiv schwer behandelbare neuroendokrine Tumoren durch oxidative Überladung abtöten. Das Konzept, Krebszellen zunächst in eine verwundbarere Identität zu drängen und dann ihre neue Achillesferse zu treffen, könnte helfen, schlauere und nachhaltigere Behandlungsstrategien für Patientinnen und Patienten mit dieser aggressiven Erkrankung zu entwickeln.
Zitation: Kopparam, J., Chandrasekaran, G., Hulsman, D. et al. PRC2 loss impairs small cell lung cancer tumorigenesis and enhances sensitivity to G9a/GLP inhibition. Commun Biol 9, 469 (2026). https://doi.org/10.1038/s42003-026-09677-w
Schlüsselwörter: kleinzelliger Lungenkrebs, epigenetische Therapie, PRC2, EZH2‑Inhibitor, oxidativer Stress