Clear Sky Science · de
Identifikation von Schlüsselgenen in der Pathogenese der hepatischen Ischämie-Reperfusionsschädigung basierend auf Bioinformatik und experimenteller Verifikation
Warum es wichtig ist, die Leber während einer Operation zu schützen
Wenn Chirurgen bei größeren Eingriffen oder Transplantationen vorübergehend die Blutzufuhr zur Leber unterbrechen, kann das Wiederherstellen des Blutflusses paradoxerweise jenes Organ schädigen, das sie zu retten versuchen. Dieses Phänomen, Ischämie-Reperfusionsschädigung genannt, kann zu Leberfunktionsstörungen, Komplikationen und längeren Krankenhausaufenthalten führen. Die hier zusammengefasste Studie nutzt moderne Genanalyse-Werkzeuge und Tierversuche, um herauszufinden, welche Gene und Immunantworten in diesem Prozess besonders wichtig sind, und deutet auf eine potenzielle Arzneimittelstrategie hin, die eines Tages helfen könnte, die Leber während Operationen besser zu schützen.
Wie die Leber verletzt wird, wenn das Blut zurückkehrt
Während einer Operation klemmen Chirurgen manchmal kurz Blutgefäße zur Leber ab, wodurch Leberzellen von Sauerstoff und Energie abgeschnitten werden. In dieser „Ischämie“-Phase geraten die Zellen in Schwierigkeiten: ihre Energiezentralen (Mitochondrien) versagen und das chemische Gleichgewicht gerät aus dem Lot. Wenn der Blutfluss wieder einsetzt, strömt plötzlich frischer Sauerstoff herein. Dieser Zustrom reagiert mit angesammelten Chemikalien und erzeugt große Mengen reaktiver Moleküle, die Zellmembranen, Proteine und DNA schädigen können. Gleichzeitig geben verletzte Zellen Alarmstoffe ab, die Immunzellen wie Neutrophile und andere weiße Blutkörperchen anlocken. So entsteht eine starke Entzündungswelle, die mehr Schaden verursachen kann als die ursprüngliche Durchblutungsunterbrechung und eine kurze Unterbrechung in eine ernsthafte Verletzung verwandelt.
Genaktivitätskarten entlang des Verletzungsverlaufs
Um zu verstehen, welche Gene diesen Schaden antreiben, verwendeten die Forschenden ein etabliertes Mausmodell, das menschliche Leberoperationen gut nachbildet. Die Mäuse wurden in vier Stadien eingeteilt: gesunde Kontrollen, nach einer Stunde unterbrochenem Blutfluss ohne Reperfusion, nach einer Stunde Unterbrechung plus sechs Stunden Reperfusion (Peak der Verletzung) und nach einer Stunde Unterbrechung plus 24 Stunden Reperfusion (Erholungsphase). Das Team maß die Aktivität aller Gene im Lebergewebe in diesen Stadien. Durch den Vergleich des Peak-Intervalls mit den anderen Stadien identifizierten sie 115 Gene, deren Aktivität während der schädigenden Reperfusionsphase konsistent verändert war. Diese Gene gruppierten sich in Prozesse im Zusammenhang mit Energieverbrauch, Stoffwechsel kleiner Moleküle sowie Blut- und Immunfunktionen, was darauf hindeutet, dass gestörter Stoffwechsel und unkontrollierte Entzündung im Zentrum des Problems stehen.
Drei herausragende Gene und ihre möglichen Rollen
Aus dieser langen Liste nutzten die Wissenschaftler Netzwerk‑Analysen und mehrere Machine‑Learning‑Methoden, um die einflussreichsten Akteure einzugrenzen. Sie identifizierten drei Schlüsselgene: Adh4, Akr1c14 und Cxcl1. Adh4 und Akr1c14, beide normalerweise in leberbezogenen Stoffwechselprozessen aktiv, fielen auf ihr niedrigstes Niveau zum Zeitpunkt der stärksten Verletzung, was darauf hindeutet, dass die Fähigkeit der Leber, Fette zu verarbeiten, schädliche Nebenprodukte zu entgiften und eine stabile Energieversorgung aufrechtzuerhalten, während der Reperfusion stark geschwächt ist. Im Gegensatz dazu stieg Cxcl1 im Peak der Verletzung an. Dieses Gen kodiert ein starkes chemisches Signal, das Neutrophile und andere Immunzellen ins Gewebe lockt. Weitere Analysen verbanden alle drei Gene mit Pfaden der Energieproduktion in Mitochondrien und dem Umgang mit kleinen Molekülen, während Cxcl1 besonders mit Wegen zur Herstellung und Verarbeitung von RNA und Proteinen verknüpft war, was zu einem hochaktivierten entzündlichen Zustand passt.
Immunzellverkehr und die Signale, die ihn steuern
Die Studie untersuchte außerdem, wie sich verschiedene Immunzelltypen zwischen dem Vor‑Reperfusions- und dem Peak‑Verletzungsstadium veränderten. Dreizehn Zelltypen, darunter B‑Zellen, T‑Zellen, Granulozyten, Neutrophile und Mastzellen, zeigten deutliche Verschiebungen. Auffällig war, dass die Cxcl1‑Spiegel eng mit dem Vorkommen von Granulozyten und Neutrophilen korrelierten — Zellen, die Enzyme und reaktive Moleküle freisetzen und so die Gewebeschädigung verschlimmern können. Die Autorinnen und Autoren erstellten außerdem eine regulatorische Karte, die zeigt, wie kleine regulatorische RNAs, lange nichtkodierende RNAs und Transkriptionsfaktoren diese Schlüsselgene steuern könnten. Für Cxcl1 identifizierten sie sowohl Gen‑Schaltproteine als auch kleine RNAs, die zusammen dessen Produktion während der Reperfusion hochfahren und so die Rekrutierung von Immunzellen weiter anheizen könnten.
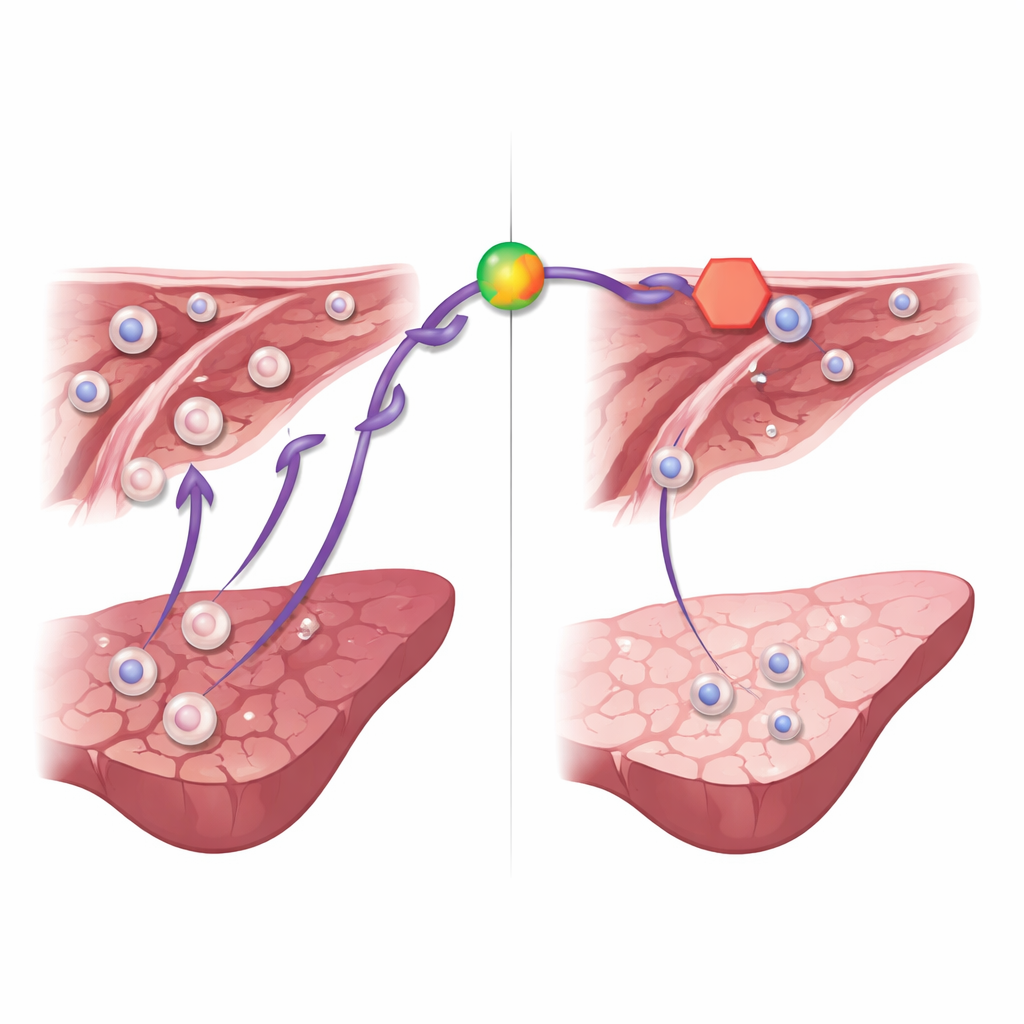
Ein Arzneimittelhinweis: Blockade eines Schlüsselsignals mildert den Schaden
Über die Computerauswertung hinaus testeten die Forschenden, ob das Dämpfen des Cxcl1‑Wegs die Leber schützen kann. Sie verwendeten Ladarixin, ein experimentelles Medikament, das die Rezeptoren blockiert, mit denen Immunzellen Cxcl1‑ähnliche Signale wahrnehmen. Mäuse, denen Ladarixin vor und während der Reperfusion verabreicht wurde, hatten niedrigere Leberenzymwerte im Blut, was auf weniger Zellschäden hinweist, sowie reduzierte Entzündungsmediatoren und geringere Neutrophilen‑Ansammlungen im Lebergewebe. Unter dem Mikroskop zeigten ihre Lebern kleinere Bereiche abgestorbenen Gewebes und eine gesündere Struktur. Diese Befunde legen nahe, dass zwar viele Gene und Zellen an der Ischämie‑Reperfusionsverletzung beteiligt sind, der Cxcl1‑Signalweg jedoch ein besonders vielversprechendes Ziel für therapeutische Eingriffe darstellt.
Was das für die künftige Leberversorgung bedeutet
Vereinfacht gesagt zeigt diese Arbeit, dass nach Wiederherstellung des Blutflusses in der Leber nach einer kurzen Unterbrechung eine Kombination aus gestörtem Energiestoffwechsel und übermäßiger Invasion von Immunzellen einen Großteil des Schadens antreibt. Drei Gene — Adh4, Akr1c14 und besonders Cxcl1 — stehen an Schlüsselpunkten dieses Prozesses. Durch die sorgfältige Kartierung, wann diese Gene hoch- oder herunterreguliert werden und wie Immunzellen reagieren, liefert die Studie eine Roadmap für künftige Behandlungsansätze. Obwohl die Ergebnisse hauptsächlich aus Mausmodellen stammen und in Patienten bestätigt werden müssen, deuten sie auf Strategien hin, entweder den Leberstoffwechsel zu stabilisieren oder gezielt schädliche Immunreaktionen zu blockieren; Medikamente wie Ladarixin geben einen ersten Eindruck, wie man die Leber bei komplexen Eingriffen und Transplantationen besser schützen könnte.
Zitation: Zhang, T., Jiang, Z., Zhao, Q. et al. Identification of key genes in the pathogenesis of hepatic ischemia-reperfusion injury based on bioinformatics and experimental verification. Sci Rep 16, 14535 (2026). https://doi.org/10.1038/s41598-026-45495-0
Schlüsselwörter: Leberchirurgie, Ischämie-Reperfusion, Entzündung, Genregulation, Neutrophile