Clear Sky Science · de
Gonokokken-Außermembranvesikel-Impfstoffe: bakterielle Populationsbiologie, klinische Studien, Immunprofilierung und Impfstoffdesign
Warum diese sexuell übertragbare Infektion wichtig ist
Gonorrhö gehört zu den weltweit häufigsten sexuell übertragbaren Infektionen und wird zunehmend schwerer zu behandeln, weil das verantwortliche Bakterium Resistenzen gegen Antibiotika entwickelt. Dieser Artikel fasst eine vielversprechende neue Verteidigungslinie zusammen: Impfstoffe, die aus winzigen Bläschen aufgebaut sind, die verwandte Bakterien natürlicherweise abgeben. Er erklärt, wie das Gonokokken-Bakterium unserem Immunsystem ausweicht, warum bestimmte Meningitis-Impfstoffe überraschenderweise einen gewissen Schutz zu bieten scheinen, und wie Forschende diese bläschenbasierten Impfstoffe nun so umgestalten, dass sie Gonorrhö gezielter ansprechen.
Ein formwandelnder Erreger, der das Immunsystem überlistet
Der Übeltäter, Neisseria gonorrhoeae, hat sich über Jahrtausende an den Menschen angepasst. Er tauscht DNA mit seinen Verwandten und sogar mit anderen Arten aus, was ihm hilft, schnell Antibiotikaresistenzen aufzunehmen. Auf seiner Oberfläche verändern sich wichtige Moleküle ständig oder schalten sich ein und aus, sodass der Erreger vor Immunangriffen verborgen bleibt und dieselbe Person wieder infizieren kann. Die Kartierung dieser Vielfalt mit modernen genetischen Werkzeugen zeigt, dass die heutige Gonorrhö-Population aus vielen verwandten, aber unterschiedlichen Linien besteht. Das ist für Impfstoffe wichtig: Eine Impfung, die nur auf wenigen Laborstämmen basiert, könnte einen Großteil der in der realen Welt zirkulierenden Varianten verfehlen.
Wie der Erreger unsere Abwehr zu seinem Vorteil nutzt
Unsere erste Abwehrlinie gegen Bakterien umfasst Blutproteine, die Eindringlinge durchlöchern, und Immunzellen, die längerfristigen Schutz koordinieren. Gonorrhö hat gelernt, beides zu kapern. Der Erreger verziert seine Oberfläche, um menschliche „Bremsen“ anzuheften, die das Porenbildende System abschalten, und produziert Proteine, die Antikörper auslösen, die zwar binden, aber nicht töten, wodurch wirkungsvollere Antikörper blockiert werden. An Schleimhäuten wie im Genitaltrakt kann er Komplementproteine sogar als Brücke nutzen, um in Zellen einzudringen. Im Gewebe verschiebt er die Immunantwort in ein kurzlebiges, entzündliches Muster, das von einer Helferzelle namens Th17 dominiert wird, während die gedächtnisbildenden Th1- und Th2-Antworten unterdrückt werden. Deshalb hinterlässt eine natürliche Infektion meist keine dauerhafte schützende Immunität.
Unerwartete Hilfe durch Meningitis-Impfstoffe
Ein überraschender Hinweis kam aus Neuseeland: Ein ursprünglich zur Bekämpfung eines Meningokokken-B-Ausbruchs entwickelter Impfstoff wurde später mit einer etwa ein Dritteligen Reduktion der Gonorrhö-Fälle in Verbindung gebracht. Dieser Impfstoff und ein neuerer Impfstoff namens 4CMenB enthalten beide Außermembranvesikel (OMVs) — nanoskalige Kugeln, die von der Oberfläche der Meningokokken abgeschnürt werden — zusammen mit einigen zusätzlichen Proteinen. Da Gonokokken und Meningokokken nahe Verwandte sind, tragen ihre OMVs überlappende Mengen an Oberflächenzielen. Nachfolgestudien in mehreren Ländern sowie Experimente an Mäusen bestätigten, dass diese Meningitis-Impfstoffe Antikörper induzieren können, die mehrere Gonokokken-Proteine erkennen und die Dauer der Infektion verkürzen können, obwohl der Schutz nur partiell ist und bei Personen mit wiederholter Exposition schwächer zu sein scheint.
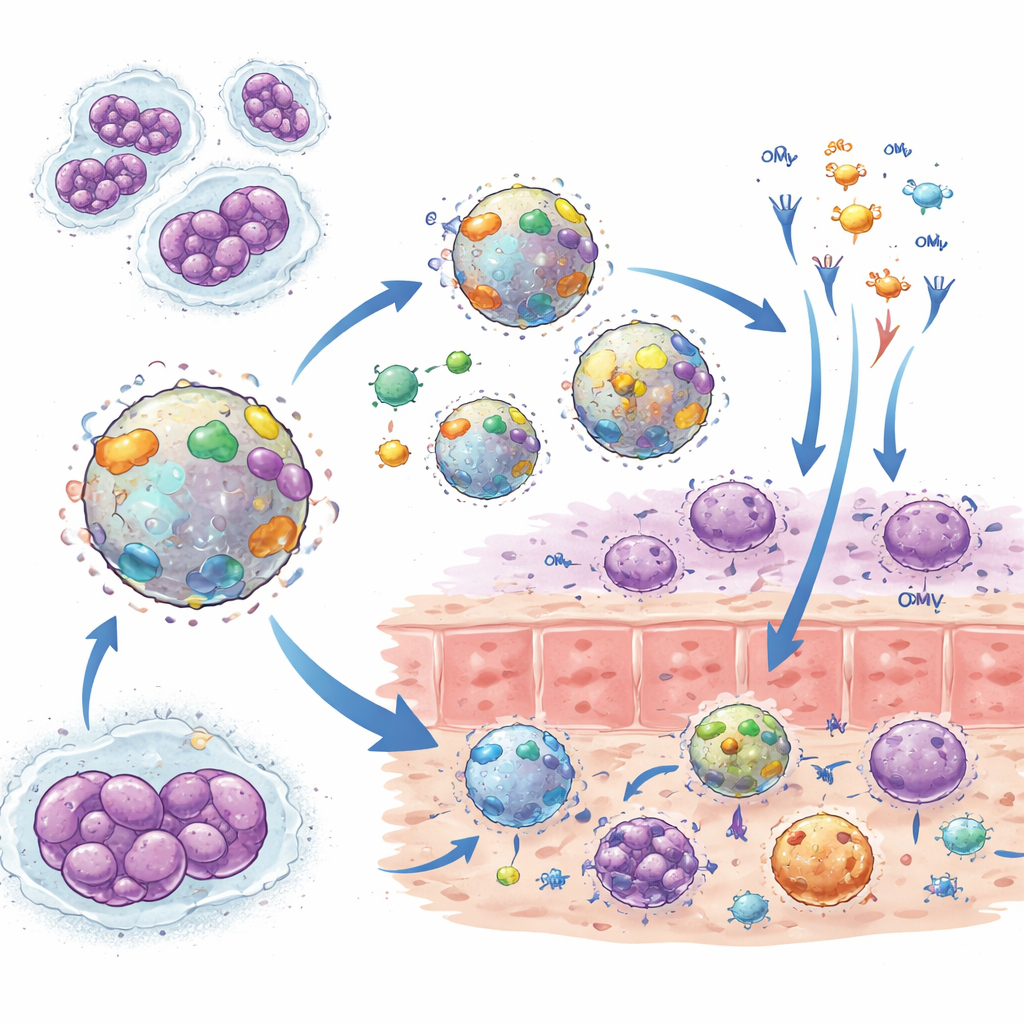
Entwurf intelligenterer vesikelbasierter Impfstoffe
Ermutigt durch diese Hinweise auf Kreuzschutz arbeiten Forschende nun an OMV-Impfstoffen, die gezielt für Gonorrhö entwickelt werden. Eine Strategie nutzt weiterhin Meningokokken, entfernt jedoch einige stark variable oder wenig hilfreiche Komponenten oder entschärft den toxischen Teil ihrer Oberfläche, um die Immunantwort zu fokussieren und die Sicherheit zu verbessern. Eine andere Strategie verwendet OMVs, die direkt aus Gonokokken-Stämmen hergestellt werden, kombiniert mit immunverstärkenden Zusätzen wie winzigen Partikeln, die langsam ein Th1-förderndes Signal (das Zytokin IL-12) freisetzen, oder verabreicht über Wege wie die Nase oder die Vagina, um starke lokale Antikörper zu stimulieren. Genetische Modifikationen können zudem hilfreichere Varianten bestimmter Proteine einbauen oder solche entfernen, die die Immunität dämpfen, wodurch die Vesikel so umgestaltet werden, dass sie ein reichhaltigeres, schützenderes Spektrum an Zielen zeigen.
Zukünftige Richtungen im Kampf gegen Gonorrhö
Die Autorinnen und Autoren schließen, dass OMV-basierte Impfstoffe weiterhin zu den vielversprechendsten Ansätzen gehören, um Gonorrhö zu kontrollieren, während Antibiotika an Wirksamkeit verlieren. Um teilweisen Schutz in verlässliche Prävention zu verwandeln, wird es jedoch nötig sein, sorgfältig auszuwählen, auf welchen Bakterienstämmen Impfstoffe basieren, genau zu katalogisieren, welche Vesikelkomponenten für das Immunsystem am sichtbarsten sind, und das Bakterium so umzubauen, dass seine Vesikel keine immununterdrückenden Tricks mehr tragen. Zukünftige klinische Studien, insbesondere in Hochrisikogruppen und bei beiden Geschlechtern, werden entscheidend sein, um festzulegen, welche Antikörper- und Zellantworten tatsächlich eine Infektion verhindern. Gelingt dies, könnten diese rational entworfenen OMV-Impfstoffe die globale Last der Gonorrhö und ihrer Komplikationen erheblich reduzieren und die Fruchtbarkeit sowie die sexuelle Gesundheit von Millionen schützen.
Zitation: Gu, Z., Unitt, A., Harrison, O.B. et al. Gonococcal outer membrane vesicle vaccines: bacterial population biology, clinical trials, immune profiling, and vaccine design. npj Vaccines 11, 85 (2026). https://doi.org/10.1038/s41541-026-01410-2
Schlüsselwörter: Gonorrhö-Impfstoffe, Außermembranvesikel, antimikrobielle Resistenz, Neisseria gonorrhoeae, sexuell übertragbare Infektionen