Clear Sky Science · zh
在大鼠模型中阐明内镜热损伤后结肠延迟性穿孔的过程
这对日常结肠检查为何重要
现在许多人通过将小型器械通过内镜取出结肠息肉或早期肿瘤,从而避免了大手术。尽管这种方法总体安全,但在数天后可能发生一种罕见但危险的并发症:结肠壁出现小孔,导致危及生命的感染。本研究在大鼠中提出了一个简单但至关重要的问题:在内镜器械加热后,结肠壁内到底发生了什么,为什么有些损伤会逐步演变为裂孔?
更近一步观察一种延迟出现的问题
研究人员关注的是“延迟性穿孔”,即在结肠镜检查时未发现但随后出现的穿孔。医生怀疑电切等热能工具会损伤结肠较深层,但具体的事件链仍不清楚。为了解开这一谜团,团队在大鼠结肠上通过内镜制造了受控的热损伤,并在设定时间点(最长至48小时)取材检查。研究还比较了正常大鼠与通过强效抗生素显著减少肠道细菌的大鼠。

从早期灼伤到全层穿孔
热损伤后立刻,结肠内膜变得苍白,下方的肌层已显薄弱和变薄。在第1天内,受伤区域的外表面出现颜色变化,内表面形成更深的溃疡。到24小时,黏膜及黏膜下血管明显扩张充血,形成类似皮肤烧伤周围的“瘀滞区”:组织严重受损但尚未坏死。到36小时,黏膜中的腺体样结构大多消失,提示广泛细胞死亡;48小时时,灼伤处肌层已在显微检查中消失,留下全层缺损。此时,在主要模型中所有检查的大鼠均已出现延迟性穿孔。
细菌和免疫细胞如何推动损伤向深层发展
团队接着探究是什么促使受威胁但可挽救的区域转为不可逆的崩解。他们追踪了两个关键因素:肠道细菌和机体的先遣白细胞。随着黏膜在约36小时开始坏死,诸如大肠埃希氏菌等通常限于肠腔的细菌开始出现在结肠壁更深处。与此同时,以髓过氧化物酶为标志的免疫细胞在支持层中大量增加。入侵的微生物与强烈的炎症反应相结合,与烧伤学中观察到的凝固性坏死区扩展一致,并预示着肌层最终的丧失。
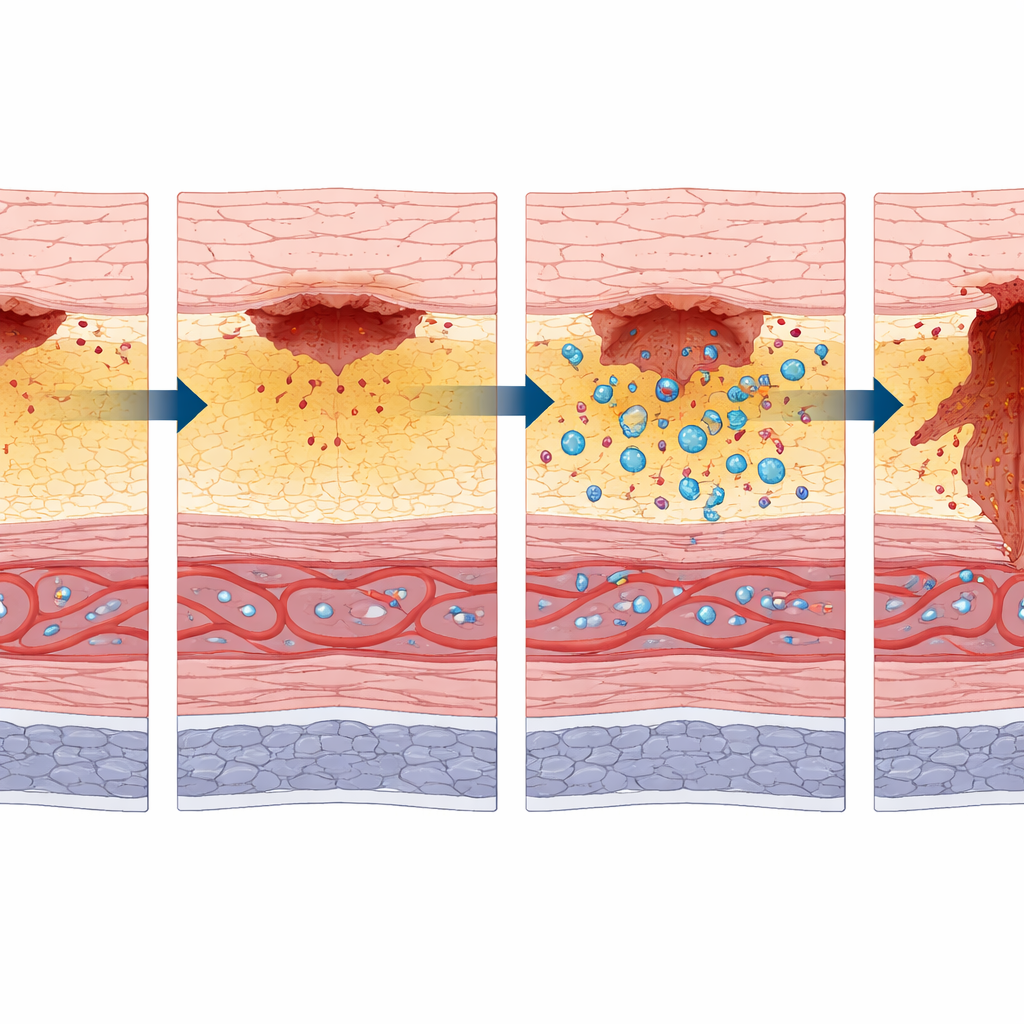
当肠道细菌大幅被清除时会发生什么
为检验细菌在该过程中的重要性,科学家通过给予为期五天的抗生素混合物,制造了“伪无菌”大鼠,显著降低了粪便中的细菌酶活性。当这些大鼠受到相同的热损伤时,仍发生溃疡和一定的肌层损伤,但结果有明显不同:只有约九分之一的大鼠出现延迟性穿孔,而未经处理的对照组则全部发生穿孔。在抗生素处理组中,肌层虽变薄但仍存在,细菌未见深入壁内,外表面聚集的免疫细胞也远少于对照组。少数发生穿孔的处理组大鼠显示,血流减少而非感染可能是主要驱动因素。
这对更安全的结肠操作可能意味着什么
对普通读者而言,关键结论是结肠中的热损伤不会立刻变成穿孔;相反存在一个脆弱窗口期,在此期间处于应激但仍存活的组织可以恢复,也可能被推向不可逆的崩解。研究表明,至少在大鼠中,入侵的肠道细菌及随之而来的炎症在促使损伤向穿孔发展中起了重要作用,类似感染会加剧严重皮肤烧伤的情况。尽管大鼠结肠与人类存在差异且实验性灼伤故意较重,但这项工作提示未来的病人护理或许不仅应关注内镜过程中热量的精确控制,还应考虑保护受损溃疡基底免受局部感染——例如采用针对性的、类似烧伤敷料的策略——以防暂时性损伤进展为危及生命的裂孔。
引用: Sakae, T., Maeda, H., Sasaki, F. et al. Elucidation of the process of delayed colonic perforation after endoscopic thermal injury in a rat model. Sci Rep 16, 14538 (2026). https://doi.org/10.1038/s41598-026-45443-y
关键词: 结肠镜并发症, 热损伤, 肠道细菌, 肠穿孔, 内镜治疗