Clear Sky Science · zh
KEAP1/NRF2 调控差异拓宽了针对氧化还原靶点药物在小细胞肺癌治疗中的治疗窗
这项研究对肺癌患者为何重要
小细胞肺癌(SCLC)是致死率极高的癌症之一,常对首次化疗出现显著反应,但往往在数月内以更耐药的形式复发。本研究探索了一种新的攻击 SCLC 的方式:利用这些癌细胞处理化学性压力的脆弱性,同时保护健康器官免受损伤。研究表明,这一策略可能延长肿瘤缓解期并提高长期用药的安全性。
侵袭性肺肿瘤的一个隐匿弱点
作者关注一种称为氧化应激的细胞内压力,由活性氧类——细胞代谢和多种癌症治疗产生的化学反应副产物——引起。多数细胞具备中和这些分子的保护系统。通过分析基因活性模式,研究者发现 SCLC 细胞普遍低表达一组由 15 个抗氧化基因组成的标志物(抗氧化能力生物标志物)。这一较低的保护能力在多种 SCLC 细胞系和患者样本中均可见到,无论其分子亚型或是否接受过化疗,提示存在共同的脆弱性。
将氧化应激转化为选择性武器
为利用这一弱点,研究团队测试了抑制硫氧还蛋白还原酶 1(TXNRD1)的药物,TXNRD1 是帮助细胞应对氧化应激的关键酶。在体外实验中,TXNRD1 抑制剂——尤其是名为 DKFZ-608 的化合物——能有效杀死 SCLC 细胞,包括那些对常规药物顺铂已高度耐药的细胞。同剂量下,正常肺细胞和皮肤来源细胞受影响显著较小,从而形成了广阔的“治疗窗”,在该窗内肿瘤被强烈打击而健康细胞相对受保护。值得注意的是,即便是顺铂治疗后幸存或复发的 SCLC 细胞仍对 TXNRD1 抑制敏感,表明常见的耐药机制并不能抵御这一新型药物类别。
为何肿瘤细胞无法适应而健康细胞可以
通常,细胞在氧化应激上升时通过由蛋白质 NRF2 控制的防御程序作出响应。在许多癌症中,这一开关过度活跃,使肿瘤更耐药。然而在 SCLC 中,作者发现情况相反:即便在遭受挑战时,NRF2 下游的防御基因也难以被有效激活。遗传和表观遗传分析显示,多层次的调控将抗氧化酶维持在较低水平,药理学上试图解除这一抑制也仅部分成功。因此,当 TXNRD1 被阻断时,活性氧在 SCLC 细胞中激增并压垮其有限的缓冲能力,引发细胞死亡。相比之下,非癌细胞对能激活 NRF2 的化合物有反应,通过提升抗氧化酶表达提高了其耐受氧化应激的能力。
在保护器官的同时提高药物剂量
研究团队随后在小鼠 SCLC 模型中验证了这些原理。在一项模型中,于顺铂/依托泊苷治疗成功后给予 DKFZ-608 作为维持治疗。接受 TXNRD1 抑制剂的鼠群在化疗后数月内保持无肿瘤状态,而仅接受化疗的对照组则很快复发。在另一模型中,研究者将较弱的 TXNRD1 抑制剂 DKFZ-682 与可激活 NRF2 的药物 Bardoxolone methyl(CDDO‑Me)联合使用。在肝、肾、心和肺等健康器官中,CDDO‑Me 激活了抗氧化通路并降低了血液中的组织损伤标志物,使 DKFZ-682 的剂量可安全提高 2.5 倍。然而肿瘤显示出很少的功能性 NRF2 驱动保护并仍然脆弱,因此更高剂量带来了更好的肿瘤控制而未增加系统性毒性。
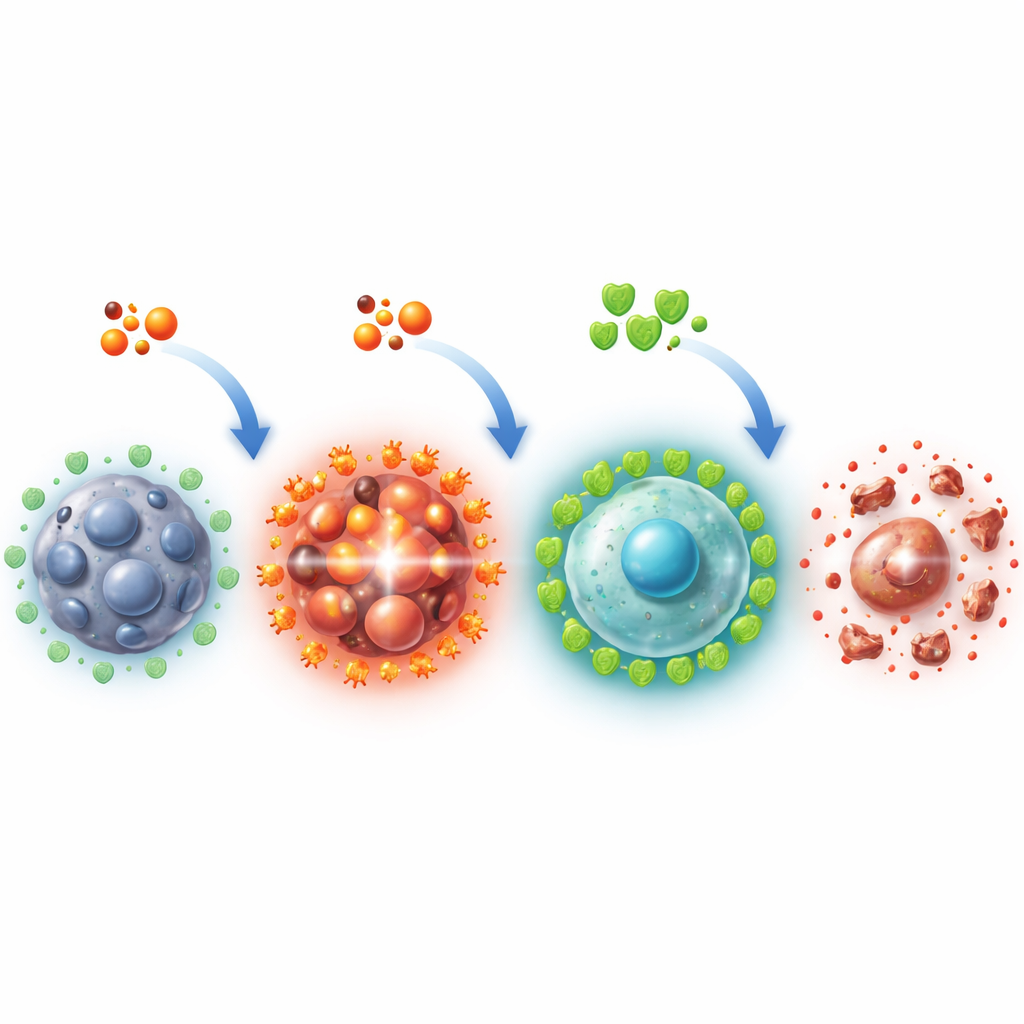
这对未来治疗可能意味着什么
这项工作表明,SCLC 在管理氧化应激能力上存在一种内在且稳定的弱点——即使在对标准化疗产生耐药后仍然存在。通过靶向 TXNRD1,医生可能将肿瘤细胞推过其有限的应激耐受阈值,同时保护正常组织。将 TXNRD1 抑制剂与 NRF2 激活剂配合使用,可通过强化健康器官而不保护癌组织来进一步扩大安全边界。尽管此处使用的化合物仍需进一步优化和临床检验,但这一概念指向一种潜在的新型维持策略:通过攻击肿瘤的氧化还原失衡并药理性保护机体其他部分,长期控制 SCLC。
引用: Samarin, J., Nůsková, H., Fabrowski, P. et al. Differential KEAP1/NRF2 mediated signaling widens the therapeutic window of redox-targeting drugs in SCLC therapy. Nat Commun 17, 3435 (2026). https://doi.org/10.1038/s41467-026-71608-4
关键词: 小细胞肺癌, 氧化应激, 硫氧还蛋白还原酶, NRF2 通路, 维持治疗