Clear Sky Science · zh
根据 IPSS-R、IPSS-M 和国际共识分类评估 MDS 中遗传和转录异常的预后意义
这对血贫乏力者为何重要
许多老年人长期存在低血细胞计数,导致疲劳、感染或易瘀伤。这些问题可能源于骨髓增生异常综合征(MDS),这是一组有时会进展为白血病的骨髓疾病。现代检测能够非常详尽地扫描患者的 DNA 和染色体,但医生仍难以准确预测谁预后良好、谁预后不佳。本研究随访了 758 名 MDS 患者,提出了一个看似简单的问题:对于那些明确患病但在检测中未发现遗传或染色体异常的患者,会发生什么?
聚焦基因组“沉静”的患者
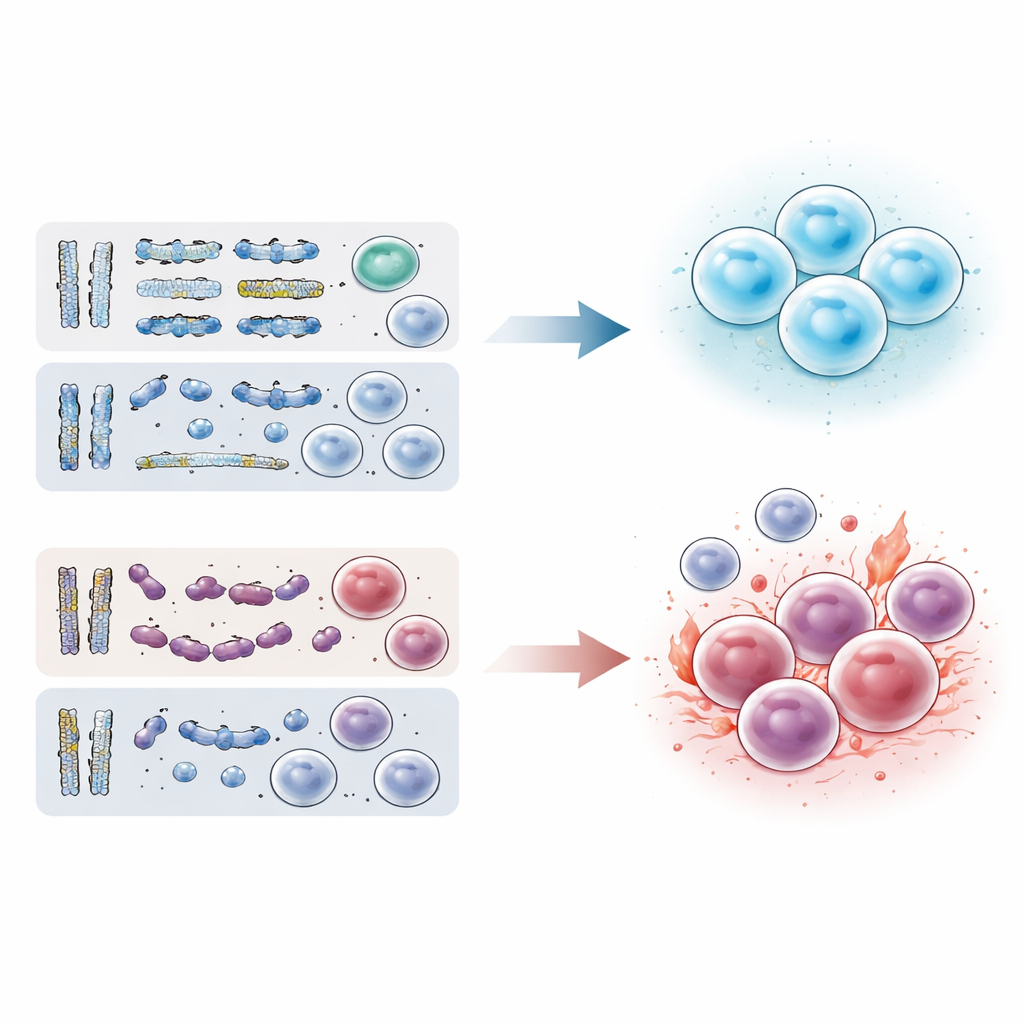
研究者根据实验室检查结果将患者分为四组:既无基因突变也无染色体改变者、仅有突变者、仅有染色体改变者以及二者兼具者。令人意外的是,大约五分之一的患者属于“二阴性”组,即未检测到基因组异常。这类患者往往更年轻,且女性比例较高。标准风险评分——大量依赖血象和染色体模式——已将他们中的许多人归入低风险类别。在临床上,他们骨髓中异常幼稚细胞较少,所需治疗强度较低,常以输血或免疫调节药物维持,而非化疗类药物。
遗传损伤与结局紧密相关
在对生存率的分析中,组间差异显著。二阴性患者生存期最长且很少转变为急性白血病,中位生存期以几十年计而非以年计。既有基因突变又有染色体异常的患者预后最差,典型生存期仅为一到两年。仅有突变或仅有染色体改变的患者处于中间地带。携带的突变基因越多,生存期越短,呈阶梯状关系:零突变最好,单个突变次之,而多重突变最差。值得注意的是,所谓“良好”的染色体模式无法完全抵消突变的不利影响,强调了累积遗传损伤对疾病进程的强烈作用。
骨髓内在机制存在差异
为探查病理机制,研究者进行了 RNA 测序,这一方法能读取骨髓细胞中哪些基因处于“开启”或“关闭”状态。他们发现,二阴性 MDS 的基因活动模式与基因组改变的疾病截然不同。在无突变患者中,与能量产生和细胞结构有序性相关的基因更为活跃,提示细胞健康相对得到保留。相比之下,具有突变或染色体改变的患者在炎症、应激和促生长通路上的活性增强。其细胞似乎处于持续的警戒状态,信号与更具侵袭性的血液肿瘤相似。这一分子图谱支持了二阴性 MDS 并非单纯是同一疾病的早期阶段,而是生物学上更温和、更稳定的状态。
构建更具个体化的风险计算器
现有评分系统如 IPSS‑R 与更新的 IPSS‑M 将血细胞计数、染色体发现和部分突变纳入估算风险。然而,这些工具无法在极低风险的二阴性患者中实现有意义的结局区分:几乎所有此类患者无论被归入哪个类别都表现良好。为精细化预测,作者建立了一个新的风险“列线图”,将年龄、铁负荷(以铁蛋白衡量)、与细胞更新相关的血液酶(LDH)、骨髓纤维化程度以及 IPSS‑M 组别结合在一起。这个简单的积分图能更好地区分可能的长短生存期,即便在考虑分子风险后仍有效,可用于临床床旁估算个体患者的 12 个月和 36 个月生存率。
对患者和医生的意义
对于新确诊的 MDS 患者,这些发现既带来安慰也提供指导。检测未显示基因突变或染色体改变的患者似乎构成一个真正的低风险亚组,具有出色的长期结局和缓慢的疾病进展,即便传统评分将他们评为较高风险。同时,研究也提醒不要单靠遗传数据:临床特征和简单的血液标志物仍然提供重要信息。通过整合这些层面——临床、基因组和基因活性模式——这项工作指向更个体化的护理,使治疗强度不仅基于显微镜下的所见,也基于骨髓内部机制是运行平稳还是紊乱。
引用: Lee, WH., Hou, HA., Lin, CC. et al. Prognostic implications of genetic and transcriptomic abnormalities in MDS according to IPSS-R, IPSS-M, and the International Consensus Classification. Blood Cancer J. 16, 34 (2026). https://doi.org/10.1038/s41408-026-01456-4
关键词: 骨髓增生异常综合征, 血液疾病的遗传风险, 骨髓衰竭, 白血病进展, 个体化癌症预后