Clear Sky Science · sv
Precision percutaneous coronary intervention
Göra stentprocedurer mer personliga
Blockeringar i kranskärlen är en ledande orsak till hjärtinfarkt och bröstsmärta, och miljontals människor får varje år en stent genom en procedur som kallas perkutant koronart ingrepp (PCI). Denna översiktsartikel förklarar hur PCI förskjuts från en enda standardbehandling till en mer skräddarsydd, ”precision”-inriktad strategi. Genom att kombinera avancerad bilddiagnostik, intelligenta datorverktyg, genetik och noggrann planering före och efter ingreppet strävar läkare efter att göra stentbehandlingar säkrare, mer effektiva och mer anpassade till varje enskild patient.
Se hela patienten före ingreppet
Traditionell PCI började ofta först när en förträngning syns på en angiografi. Precision-PCI börjar tidigare genom att fråga: vem behöver egentligen en stent, och hur ska deras procedur förberedas? Författarna beskriver hur moderna hjärt-CT-skanningar i kombination med datorbaserade modeller kan uppskatta hur mycket en förträngning faktiskt begränsar blodflödet, vilket ibland kan undvika invasiva tester. Artificiell intelligens (AI)-system tränade på tusentals bilder kan lyfta fram oroande plack eller kalciumavlagringar och hjälpa till att kartlägga vilka kärnsegment som bör behandlas. Samtidigt individualiserar läkare grundläggande åtgärder som fasta och hantering av blodförtunnande läkemedel istället för att följa stela rutiner. Till exempel visar vissa studier att många patienter säkert kan äta före låg-risk kateterisering, och att fortsatt användning av vissa blodförtunnande läkemedel genom proceduren kan minska vårdtider utan ökad blödningsrisk.
Finjustera vad som händer i kateterlaboratoriet
Under PCI innebär precisionvård att varje beslut anpassas efter patientens anatomi, hjärtfunktion och riskprofil. Sedation justeras för att balansera komfort med säkerhet och för att undvika läkemedel som stör viktiga antikoagulationsmedel. När det är möjligt använder läkare en artär i handleden istället för ljumsken, vägledd av ultraljud och understödd av skräddarsydda ”cocktails” för att förebygga kärlspasm och trombos. För personer med svag hjärtfunktion eller mycket komplexa förträngningar kan teamet välja mellan flera mekaniska stödapparater för att assistera cirkulationen under ingreppet, och väga för- och nackdelar med ballongpumpar, små hjärtpumpar eller fullständigt hjärt‑lungstöd. Hos patienter som fått en konstgjord aortaklaff väljs speciella katetrar och bildtekniker för att säkert nå kranskärlen genom eller runt klaffens ram.
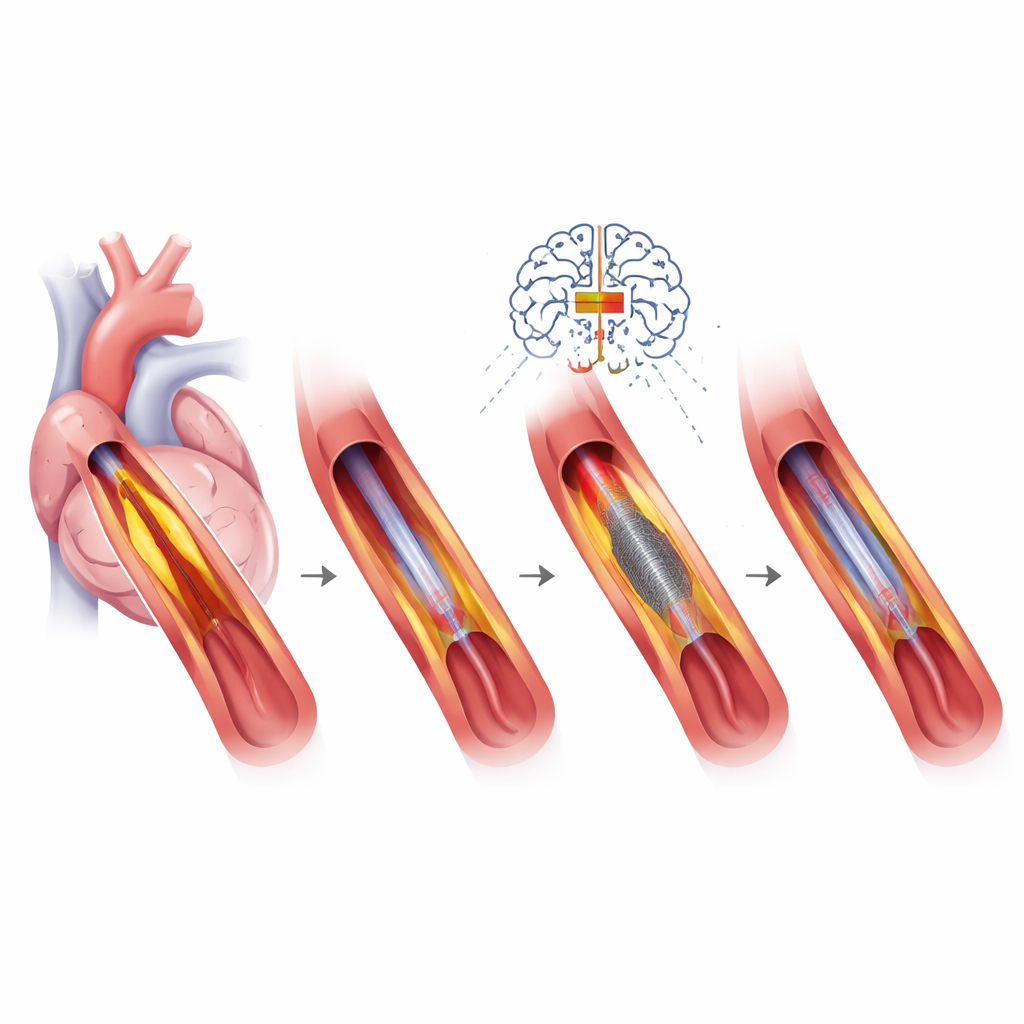
Se inuti kärlet och välja rätt verktyg
En hörnsten i precision-PCI är högupplöst avbildning inifrån kärlet, med hjälp av ultraljud eller ljusburna kameror. Dessa verktyg visar hur lång och hur kalcifierad en förträngning är, hur väl en stent expanderar och varför en tidigare stent kan ha misslyckats. Den informationen styr valet mellan flera plackmodifierande verktyg, såsom mikroslipande enheter eller ballonger som spräcker kalcium med ljudvågor innan en ny stent placeras. Stentdesignen har i sig blivit mer raffinerad — med tunnare metallstrålar, specialbeläggningar eller till och med temporära ”ställningar” — och matchas till patientens blödningsrisk, kärlets storlek och läsionskomplexitet. I vissa situationer, särskilt små kärl eller patienter med hög blödningsrisk, kan läkemedelsbelagda ballonger som inte lämnar kvar metall föredras.
Läkemedel, återhämtning och genetiska ledtrådar
Precision-PCI fortsätter efter att stenten satts på plats. Artikeln går igenom hur blodförtunnande läkemedel under och efter proceduren kan väljas och doseras utifrån njurfunktion, övergripande blödningsrisk och till och med genetik. Vissa personer bär på genvarianter som gör vanliga läkemedel som klopidogrel mindre effektiva, vilket ökar risken för trombos; för dessa patienter kan testning stödja byte till starkare läkemedel, medan andra säkert kan fortsätta med mindre intensiv terapi och undvika onödig blödning. Efter ingreppet hjälper noggrann vård av handledsaccessen att hålla artären öppen samtidigt som blåmärken minimeras. Många stabila patienter kan idag åka hem samma dag, vilket ökar komforten och minskar kostnaderna, så länge tydliga uppföljningsplaner finns. Rutinstressprovning reserveras för högre riskfall snarare än att användas automatiskt.
Vägen mot smartare, mer rättvis hjärtvård
Enkelt uttryckt slutsatsen i artikeln att framtidens stentprocedurer ligger i att ge rätt mängd behandling till rätt person vid rätt tidpunkt. Det innebär att kombinera detaljerad bilddiagnostik, datorvägledning och genetisk information med genomtänkta val av tillgångsvägar, enheter och läkemedel under hela processen — före, under och efter PCI. Författarna betonar också att kostnad, utbildning och tillgång till teknik fortfarande är stora hinder, och att inte alla sjukhus ännu kan erbjuda hela ”precision”-paketet. Med fortsatt forskning, bättre digital infrastruktur och mer rättvis finansiering föreställer de sig kateterlaboratorier där stentprocedurer inte bara är rutinreparationer, utan högt individualiserade insatser som förbättrar resultat samtidigt som komplikationer och onödig vård minskas.
Citering: Wilson, T.M., Munaf, U., Shaikh, N. et al. Precision percutaneous coronary intervention. npj Cardiovasc Health 3, 10 (2026). https://doi.org/10.1038/s44325-026-00111-y
Nyckelord: precision cardiology, coronary stents, intravascular imaging, artificial intelligence in PCI, personalized antiplatelet therapy