Clear Sky Science · pl
Precyzyjna przezskórna interwencja wieńcowa
Spersonalizowanie zabiegów wszczepiania stentów
Zatory w tętnicach wieńcowych są główną przyczyną zawałów serca i bólu w klatce piersiowej; każdego roku miliony osób otrzymują stent podczas zabiegu zwanego przezskórną interwencją wieńcową (PCI). Ten artykuł przeglądowy wyjaśnia, jak PCI przechodzi od uniwersalnego podejścia do bardziej dopasowanej, „precyzyjnej” strategii. Poprzez łączenie zaawansowanego obrazowania, inteligentnych narzędzi komputerowych, informacji genetycznych oraz starannego planowania przed i po zabiegu, lekarze dążą do tego, by leczenie stentami było bezpieczniejsze, skuteczniejsze i wygodniejsze dla każdego pacjenta.
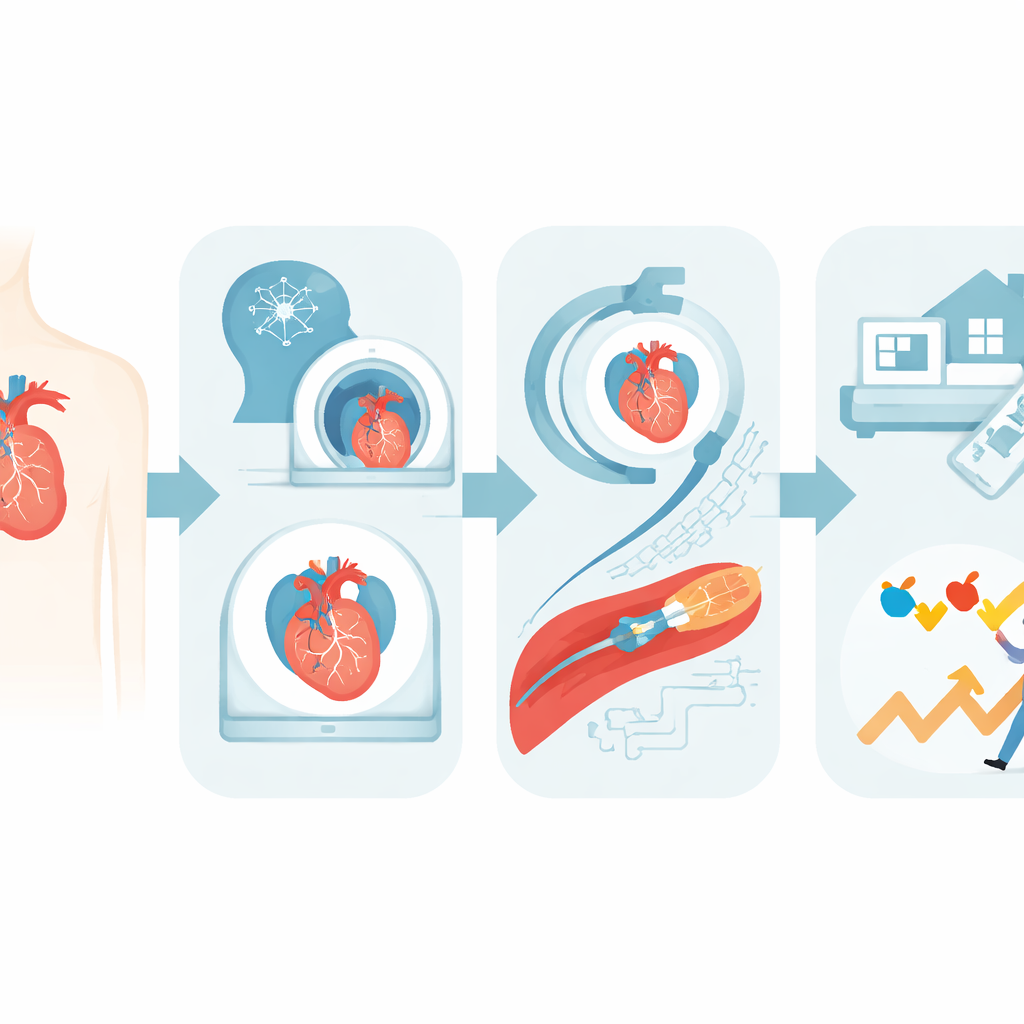
Ocena całego pacjenta przed zabiegiem
Tradycyjne PCI często rozpoczynało się po wykryciu zwężenia na angiogramie. Precyzyjne PCI zaczyna się wcześniej, z pytaniem: kto rzeczywiście potrzebuje stentu i jak przygotować zabieg? Autorzy opisują, jak współczesne skany CT serca w połączeniu z modelami komputerowymi mogą oszacować, na ile zwężenie ogranicza przepływ krwi, co czasem pozwala uniknąć badań inwazyjnych. Systemy sztucznej inteligencji (AI) wytrenowane na tysiącach obrazów potrafią wskazać niepokojące blaszki lub skupiska wapnia i pomóc w mapowaniu odcinków tętnicy wymagających leczenia. Równocześnie lekarze indywidualizują podstawowe kroki, takie jak zasady dotyczące postu czy zarządzanie lekami przeciwkrzepliwymi, zamiast trzymać się sztywnych procedur. Przykładowo, niektóre badania pokazują, że wielu pacjentów może bezpiecznie przyjmować posiłek przed niskiego ryzyka cewnikowaniem, a kontynuowanie niektórych leków przeciwkrzepliwych w trakcie procedury może skrócić pobyt w szpitalu bez zwiększenia ryzyka krwawienia.
Dopasowanie przebiegu zabiegu w pracowni hemodynamicznej
W trakcie samego PCI opieka precyzyjna oznacza dostosowanie każdej decyzji do anatomii pacjenta, funkcji serca i profilu ryzyka. Sedacja jest regulowana tak, by zapewnić komfort przy jednoczesnym zachowaniu bezpieczeństwa i unikaniu leków zaburzających działanie istotnych leków przeciwzakrzepowych. Kiedy to możliwe, lekarze sięgają po dostęp przez tętnicę nadgarstka zamiast pachwiny, wspomagając się ultrasonografią i indywidualnie dobranymi „koktajlami” przeciwskurczowymi i przeciwzakrzepowymi. U osób z niewydolnością serca lub bardzo złożonymi zwężeniami zespół może wybrać spośród kilku urządzeń wsparcia mechanicznego, by wspomóc krążenie podczas zabiegu, rozważając korzyści i potencjalne powikłania pomp balonowych, małych pomp sercowych czy pełnego wspomagania płucno‑sercowego. U pacjentów z wcześniej wszczepioną sztuczną zastawką aortalną stosuje się specjalne cewniki i obrazowanie, aby bezpiecznie dotrzeć do tętnic wieńcowych przez ramę zastawki lub wokół niej.
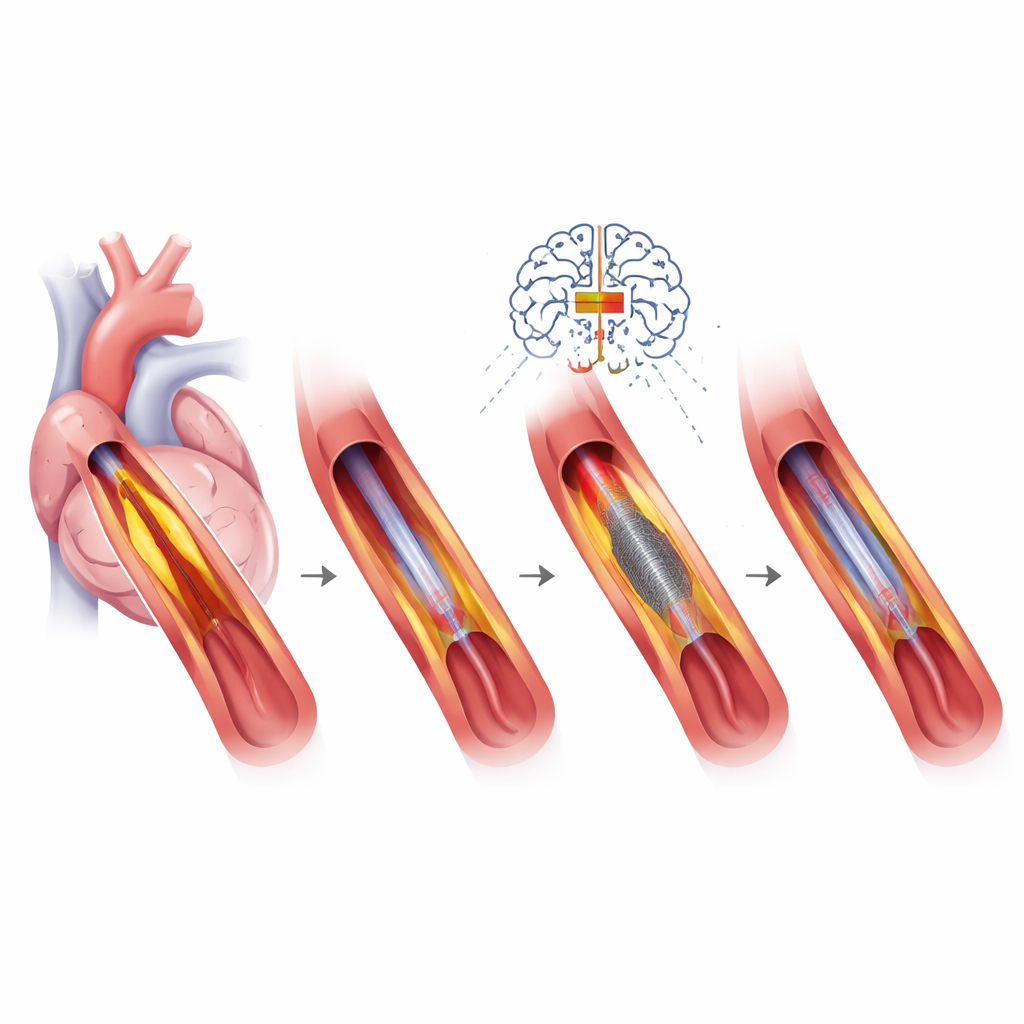
Obrazowanie wnętrza tętnicy i dobór narzędzi
Jednym z filarów precyzyjnego PCI jest wysokorozdzielcze obrazowanie wewnątrznaczyniowe za pomocą ultradźwięków lub kamer opartych na świetle. Narzędzia te ujawniają długość i stopień zwapnienia zmiany, jakość rozpostarcia stentu oraz przyczyny niepowodzeń wcześniejszych stentów. Te informacje kierują wyborem spośród narzędzi modyfikujących blaszkę, takich jak mikroszlifierki czy balony łamiące wapnienie przy pomocy fal dźwiękowych, przed implantacją nowego stentu. Konstrukcje stentów same w sobie stały się bardziej dopracowane — z cieńszymi prętami metalowymi, specjalnymi powłokami lub nawet tymczasowymi „rusztowaniami” — i dobierane są do ryzyka krwawienia pacjenta, wielkości naczynia oraz złożoności zmiany. W niektórych sytuacjach, zwłaszcza w małych naczyniach lub u pacjentów z wysokim ryzykiem krwawienia, preferowane mogą być balony uwalniające leki, które nie pozostawiają po sobie metalu.
Leki, rekonwalescencja i wskazówki genetyczne
Precyzja w PCI trwa także po osadzeniu stentu. Artykuł omawia, jak leki przeciwkrzepliwe podczas i po zabiegu mogą być wybierane i dawkowane na podstawie funkcji nerek, ogólnego ryzyka krwawienia, a nawet genetyki. Niektórzy pacjenci mają warianty genetyczne, które czynią standardowe leki, takie jak klopidogrel, mniej skutecznymi, zwiększając ryzyko zakrzepów; u tych osób testy genetyczne mogą uzasadniać przejście na silniejsze leki, podczas gdy inni bezpiecznie mogą pozostać przy mniej intensywnej terapii i uniknąć dodatkowego krwawienia. Po zabiegu staranna opieka nad miejscem dostępu przez nadgarstek pomaga utrzymać drożność tętnicy przy minimalizacji siniaków. Wiele stabilnych przypadków można dziś wypisać tego samego dnia, co zwiększa komfort i obniża koszty, pod warunkiem istnienia jasnych planów kontroli. Rutynowe testy wysiłkowe zarezerwowane są dla przypadków wyższego ryzyka, a nie stosowane automatycznie.
Droga ku mądrzejszej i sprawiedliwszej opiece kardiologicznej
Mówiąc prosto, artykuł podsumowuje, że przyszłość zabiegów ze stentami polega na wykonywaniu właściwego zakresu leczenia dla właściwej osoby we właściwym czasie. Obejmuje to łączenie szczegółowego obrazowania, wsparcia komputerowego i informacji genetycznych z przemyślanym doborem dróg dostępu, urządzeń i leków w całej ścieżce — przed, w trakcie i po PCI. Autorzy podkreślają też, że koszty, szkolenia i dostęp do technologii pozostają istotnymi przeszkodami i nie każdy szpital może jeszcze zaoferować pełny pakiet „precyzyjny”. Przy dalszych badaniach, lepszej infrastrukturze cyfrowej i bardziej sprawiedliwym finansowaniu wyobrażają sobie pracownie hemodynamiczne, w których zabiegi stentowania nie będą jedynie rutynowymi naprawami, lecz wysoce zindywidualizowanymi interwencjami poprawiającymi wyniki i zmniejszającymi powikłania oraz niepotrzebne leczenie.
Cytowanie: Wilson, T.M., Munaf, U., Shaikh, N. et al. Precision percutaneous coronary intervention. npj Cardiovasc Health 3, 10 (2026). https://doi.org/10.1038/s44325-026-00111-y
Słowa kluczowe: precyzyjna kardiologia, stenty wieńcowe, obrazowanie wewnątrznaczyniowe, sztuczna inteligencja w PCI, spersonalizowana terapia przeciwpłytkowa