Clear Sky Science · pl
Model uczenia maszynowego do optymalizacji leczenia pacjentów z źle kontrolowaną cukrzycą typu 2
Dlaczego to ma znaczenie dla osób z cukrzycą
Dla wielu osób z cukrzycą typu 2 utrzymanie poziomu glukozy pod kontrolą to codzienne wyzwanie, a lekarze dysponują dziś kilkoma skutecznymi lekami, które dodatkowo chronią serce i nerki. Dwa z najpowszechniej stosowanych nowszych leków działają zupełnie inaczej, a obecne wytyczne dają niewiele wskazówek, który preparat będzie lepszy dla konkretnego pacjenta. W tym badaniu przedstawiono narzędzie oparte na danych, zaprojektowane tak, by dopasować indywidualnego pacjenta do leku, który ma większe prawdopodobieństwo poprawy długoterminowej kontroli glikemii.
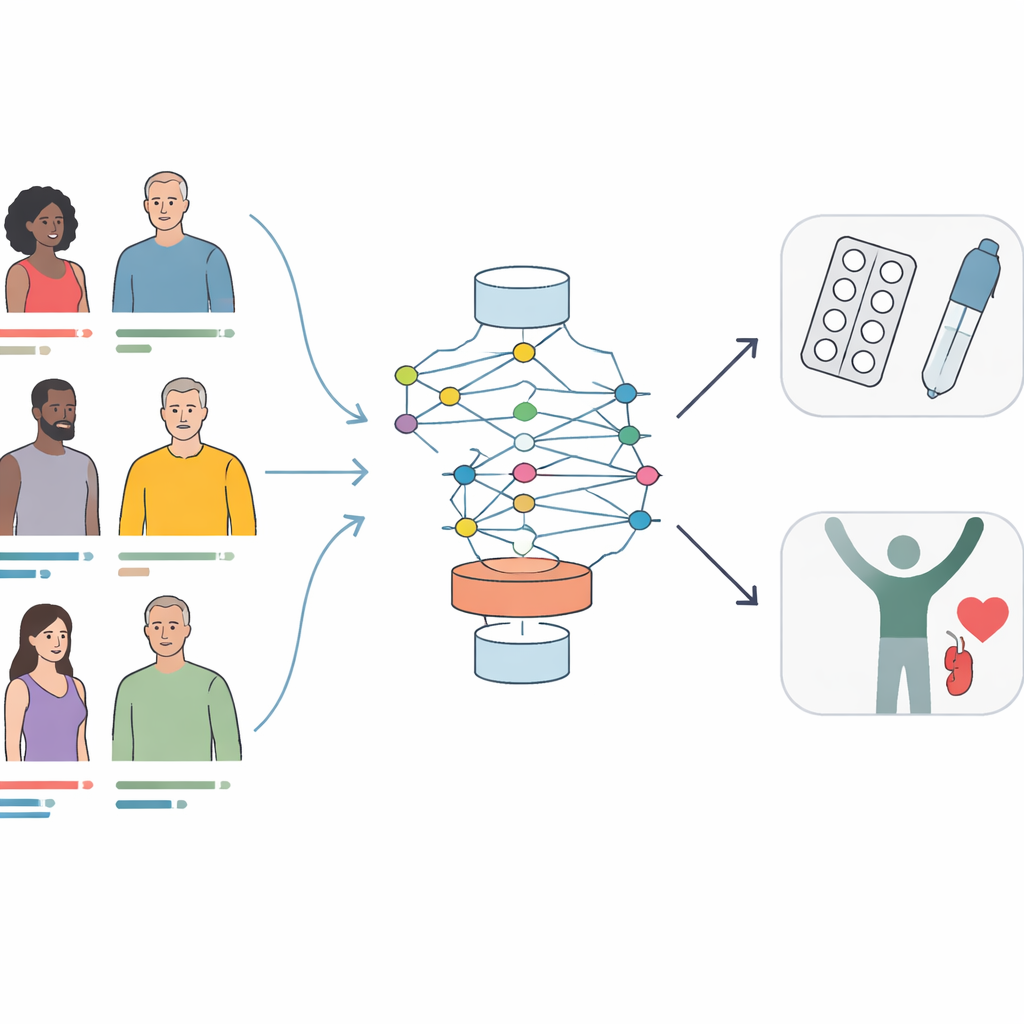
Dwa nowoczesne leki, trudny wybór
Badanie koncentruje się na dwóch rodzinach leków: jednej, która pomaga nerkom wydalać więcej glukozy z moczem, oraz drugiej, która wzmacnia naturalne sygnały hormonalne, pomagając organizmowi uwalniać insulinę i odczuwać sytość po posiłkach. Obie wykazano, że obniżają poziom glukozy i zmniejszają ryzyko powikłań sercowo‑naczyniowych i nerkowych. W praktyce jednak lekarze często opierają wybór na doświadczeniu lub przyzwyczajeniu, ponieważ brakuje licznych bezpośrednich porównań w realnych warunkach oraz jasnych wskazówek, jak czynniki osobiste — takie jak masa ciała, czas trwania choroby czy czynność nerek — powinny wpływać na decyzję.
Przekształcanie danych rzeczywistych w inteligentny wskaźnik
Aby rozwiązać ten problem, autorzy wykorzystali rekordy medyczne ponad 24 000 dorosłych osób w Chinach z niedostatecznie kontrolowaną cukrzycą typu 2, które rozpoczęły leczenie jednym z tych dwóch leków. Zastosowali metodę uczenia maszynowego łączącą wiele małych drzew decyzyjnych, aby wychwycić wzorce łączące wyjściowe cechy pacjenta z poziomami glukozy po sześciu i dwunastu miesiącach. Uwzględniono piętnaście rutynowych cech klinicznych, takich jak wiek, lata od rozpoznania, wskaźnik masy ciała, wyjściowe pomiary glikemii, czynność nerek, poziomy enzymów wątrobowych, profile lipidowe oraz czy stosowane są inne doustne leki przeciwcukrzycowe. Zespół zbudował oddzielne modele dla każdego leku i dla każdego horyzontu czasowego, pytając zarówno o to, czy pacjent osiągnie powszechny cel glikemiczny, jak i o przewidywany dokładny długoterminowy poziom glukozy.
Proste narzędzie sugerujące lepszą opcję
Na podstawie tych modeli badacze stworzyli „wynik decyzyjny”, który porównuje, jak dobrze każdy lek prawdopodobnie zadziała u danego pacjenta. Wskaźnik łączy dwie informacje: szansę osiągnięcia celu glikemicznego oraz przewidywaną długoterminową wartość glikemii, przy czym większe kary nakładane są na przewidywania pozostające wyraźnie za wysokie. Gdy wynik wyraźnie faworyzuje jeden lek, narzędzie rekomenduje tę opcję; jeśli przewidywane korzyści są podobne, pozostaje neutralne, pozwalając lekarzowi i pacjentowi na wspólną decyzję. Narzędzie jest dostosowane do częstotliwości wizyt kontrolnych: istnieje wersja sześciomiesięczna dla osób częściej kontrolowanych oraz dwunastomiesięczna dla tych z rzadszymi przeglądami.
Kto zyskuje więcej na którym leczeniu
Gdy wskaźnik przetestowano na niezależnej grupie niemal 1 500 pacjentów, dobrze przewidywał wyniki. Ogólnie rzecz biorąc, rekomendował lek oparty na działaniu hormonalnym dla około dwukrotnie większej liczby osób niż lek ukierunkowany na nerki. Po sześciu miesiącach pacjenci o większej masie ciała, wyższych poziomach enzymów wątrobowych i cholesterolu, silniejszych oznakach zachowanej produkcji insuliny oraz krótszym czasie trwania cukrzycy byli częściej kierowani ku opcji hormonalnej. Po dwunastu miesiącach wyższy wyjściowy poziom glukozy i większa masa ciała miały większy wpływ na rekomendację tego leku. Miary czynności nerek były szczególnie istotne dla leku ukierunkowanego na nerki, podczas gdy wskaźnik produkcji insuliny miał szczególne znaczenie dla leczenia hormonalnego.
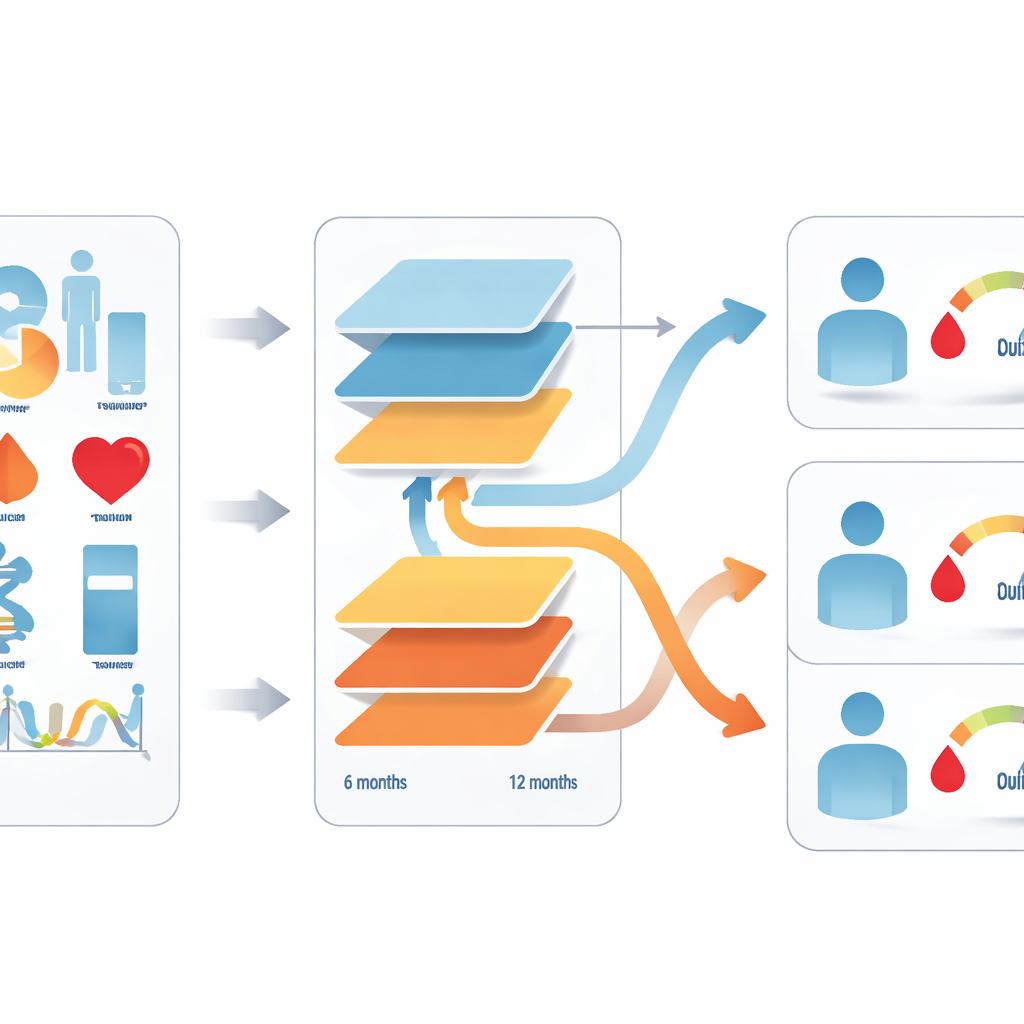
Lepsze wyniki, gdy narzędzie jest stosowane
Co istotne, osoby, których rzeczywiste recepty zgadzały się z rekomendacją narzędzia, osiągały lepszą długoterminową kontrolę glikemii niż ci, których leczenie było z nią sprzeczne. Przewaga ta była najbardziej widoczna u młodszych dorosłych poniżej 55. roku życia i u mężczyzn, co sugeruje, że staranne dopasowanie wyboru leku do cech osobistych może robić znaczącą różnicę, zwłaszcza we wczesnym okresie choroby. Badacze testowali też warianty modelu rozszerzone o płeć, wykształcenie, dochód i konkretne marki leków, i stwierdzili, że te dodatkowe informacje nie poprawiały znacząco wydajności, podkreślając, że szeroko dostępne miary kliniczne już mają silną moc predykcyjną.
Co to oznacza dla codziennej opieki
Dla osoby niebędącej specjalistą główny przekaz jest prosty: ucząc się na przykładzie dziesiątek tysięcy rzeczywistych pacjentów, narzędzie TiP DecScore może oszacować, który z dwóch nowoczesnych leków przeciwcukrzycowych ma większe szanse doprowadzić do kontroli glikemii danej osoby w ciągu nadchodzącego roku. Robi to, wykorzystując informacje, które lekarze już zbierają podczas rutynowych wizyt. Choć nie zastępuje to oceny lekarza ani nie uwzględnia każdego możliwego czynnika, stosowanie narzędzia wiązało się z lepszymi wynikami w praktyce. W związku z tym stanowi krok w kierunku bardziej spersonalizowanych, opartych na dowodach wyborów terapeutycznych, które mogą poprawić jakość życia i zmniejszyć komplikacje u osób z cukrzycą typu 2.
Cytowanie: Shi, J., Liu, C., Hu, J. et al. A machine learning model for optimizing treatment of patients with poorly controlled type 2 diabetes. Commun Med 6, 165 (2026). https://doi.org/10.1038/s43856-026-01442-8
Słowa kluczowe: cukrzyca typu 2, leczenie spersonalizowane, uczenie maszynowe w medycynie, agoniści receptora GLP‑1, inhibitory SGLT2