Clear Sky Science · es
Un modelo de aprendizaje automático para optimizar el tratamiento de pacientes con diabetes tipo 2 mal controlada
Por qué esto importa para las personas con diabetes
Para muchas personas con diabetes tipo 2, mantener el azúcar en sangre bajo control es un desafío diario, y hoy los médicos disponen de varias opciones farmacológicas potentes que también protegen el corazón y los riñones. Dos de los tratamientos más usados y modernos actúan de forma muy distinta, pero las guías actuales ofrecen poca orientación sobre qué fármaco es mejor para cada paciente. Este estudio presenta una herramienta de decisión basada en datos diseñada para emparejar a cada paciente con el medicamento que tiene más probabilidades de mejorar su control glucémico a largo plazo.
Dos fármacos modernos, una elección difícil
La investigación se centra en dos familias de fármacos: una que ayuda a los riñones a eliminar más azúcar por la orina y otra que potencia señales hormonales naturales para favorecer la liberación de insulina y la sensación de saciedad tras las comidas. Ambos han demostrado reducir la glucemia y disminuir el riesgo de problemas cardíacos y renales. En la práctica habitual, sin embargo, los médicos a menudo se guían por la experiencia o la costumbre al elegir entre ellos, porque hay pocas comparaciones directas en pacientes del mundo real y poca orientación sobre cómo factores personales como el peso, la duración de la enfermedad o la función renal deberían influir en la elección.
Convertir registros del mundo real en una puntuación inteligente
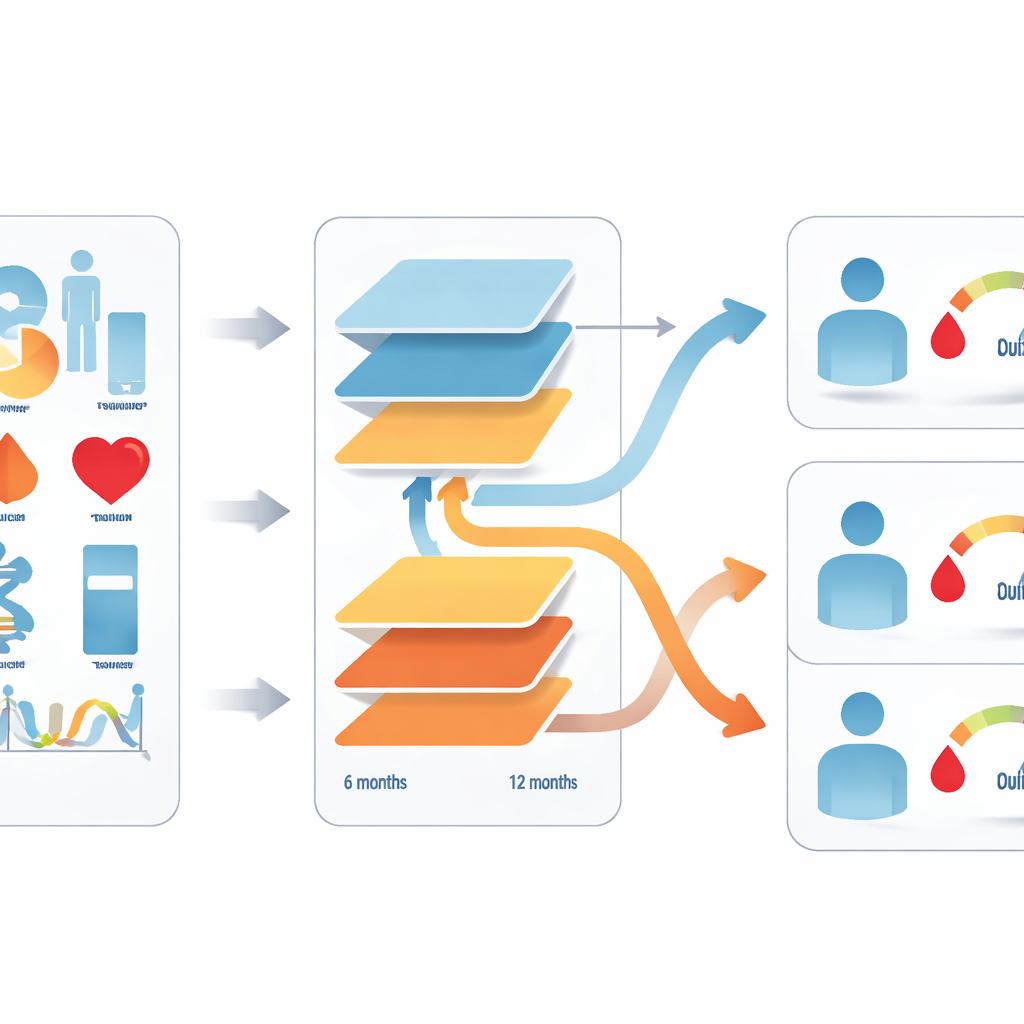
Para abordar este problema, los autores usaron historiales clínicos de más de 24 000 adultos en China con diabetes tipo 2 mal controlada que iniciaron uno de los dos fármacos. Aplicaron un método de aprendizaje automático que combina muchos árboles de decisión pequeños para detectar patrones que vinculan las características iniciales de cada persona con sus niveles de glucemia a los seis y doce meses. Se incluyeron quince características clínicas rutinarias, como edad, años desde el diagnóstico, índice de masa corporal, medidas de glucemia basales, función renal, niveles de enzimas hepáticas, lípidos sanguíneos y si se estaban tomando otras pastillas para la diabetes. El equipo construyó modelos separados para cada fármaco y para cada intervalo temporal, preguntando tanto si los pacientes alcanzaron un objetivo glucémico común como cuál sería su nivel glucémico exacto a largo plazo.
Una herramienta sencilla para sugerir la mejor opción
A partir de esos modelos, los investigadores crearon una “puntuación de decisión” que compara qué tan bien se espera que funcione cada fármaco para un paciente dado. La puntuación combina dos tipos de información: la probabilidad de alcanzar la meta glucémica y el valor glucémico a largo plazo predicho, con penalizaciones más fuertes para predicciones que sigan claramente demasiado altas. Si la puntuación favorece suficientemente a un fármaco, la herramienta recomienda esa opción; si los beneficios predichos son similares, se mantiene neutral para que el médico y el paciente decidan juntos. La herramienta se adapta a la frecuencia probable de seguimiento clínico: una versión a seis meses para quienes tienen revisiones más regulares y otra a doce meses para quienes son revisados con menos frecuencia.
Quién se beneficia más con cada tratamiento
Cuando la puntuación se probó en un grupo independiente de casi 1 500 pacientes, predijo los resultados con precisión. En general, recomendó el fármaco basado en hormonas para aproximadamente el doble de personas que el dirigido al riñón. A los seis meses, los pacientes con mayor peso, niveles más altos de enzimas hepáticas y colesterol, signos más claros de preservación de la producción de insulina y menor historia de diabetes tenían más probabilidades de ser orientados hacia la opción basada en hormonas. A los doce meses, una glucemia inicial más alta y un mayor índice de masa corporal desempeñaron un papel mayor en dirigir la recomendación hacia ese fármaco. Las medidas de función renal fueron especialmente importantes para el fármaco enfocado en el riñón, mientras que el marcador de producción de insulina fue particularmente influyente para el tratamiento basado en hormonas.
Mejores resultados cuando se sigue la herramienta
De forma crucial, las personas cuya prescripción real coincidió con la recomendación de la herramienta lograron un mejor control glucémico a largo plazo que quienes recibieron un tratamiento en contra de ella. Esta ventaja fue más llamativa en adultos jóvenes menores de 55 años y en hombres, lo que sugiere que ajustar cuidadosamente la elección del fármaco a las características personales puede marcar una diferencia significativa, especialmente en etapas más tempranas de la enfermedad. Los investigadores también probaron variantes de su modelo que añadían sexo, educación, ingresos y marcas concretas de fármacos, y encontraron que esos extras no mejoraban sustancialmente el rendimiento, lo que subraya que medidas clínicas ampliamente disponibles ya tienen un fuerte poder predictivo.
Qué significa esto para la atención cotidiana
Para un lector no especializado, el mensaje central es sencillo: aprendiendo de decenas de miles de pacientes reales, la herramienta TiP DecScore puede estimar cuál de dos fármacos modernos para la diabetes tiene más probabilidad de ayudar a que el azúcar en sangre de una persona se controle durante el año siguiente. Lo hace con información que los médicos ya recogen en las visitas rutinarias. Si bien no reemplaza el juicio clínico ni contempla todas las consideraciones, su uso se asoció con mejores resultados en la práctica. En este sentido, constituye un paso hacia decisiones de tratamiento más personalizadas y basadas en la evidencia, que pueden mejorar la vida y reducir las complicaciones de las personas con diabetes tipo 2.
Cita: Shi, J., Liu, C., Hu, J. et al. A machine learning model for optimizing treatment of patients with poorly controlled type 2 diabetes. Commun Med 6, 165 (2026). https://doi.org/10.1038/s43856-026-01442-8
Palabras clave: diabetes tipo 2, tratamiento personalizado, aprendizaje automático en medicina, agonistas del receptor GLP-1, inhibidores de SGLT2