Clear Sky Science · pl
Opracowanie i wieloośrodkowa walidacja wyjaśnialnych kryteriów diagnostycznych opartych na uczeniu maszynowym dla pediatrycznego sepsy brzusznej
Dlaczego to ważne dla chorych dzieci
Gdy dziecko trafia do szpitala z silnym bólem brzucha i zakażeniem, lekarze muszą szybko określić, kto znajduje się w realnym zagrożeniu. Jeśli sepsa brzuszna – zagrażające życiu zakażenie w obrębie jamy brzusznej – zostanie przeoczona lub rozpoznana zbyt późno, u dzieci może dojść do niewydolności narządów, a leczenie może okazać się nieskuteczne. W badaniu opisano nowe narzędzie komputerowe, opracowane na podstawie danych z codziennej praktyki szpitalnej, które pomaga lekarzom wcześniej i bardziej wiarygodnie wykrywać sepsę brzuszną u dzieci, wykorzystując badania krwi i parametry życiowe, które są już rutynowo pobierane.
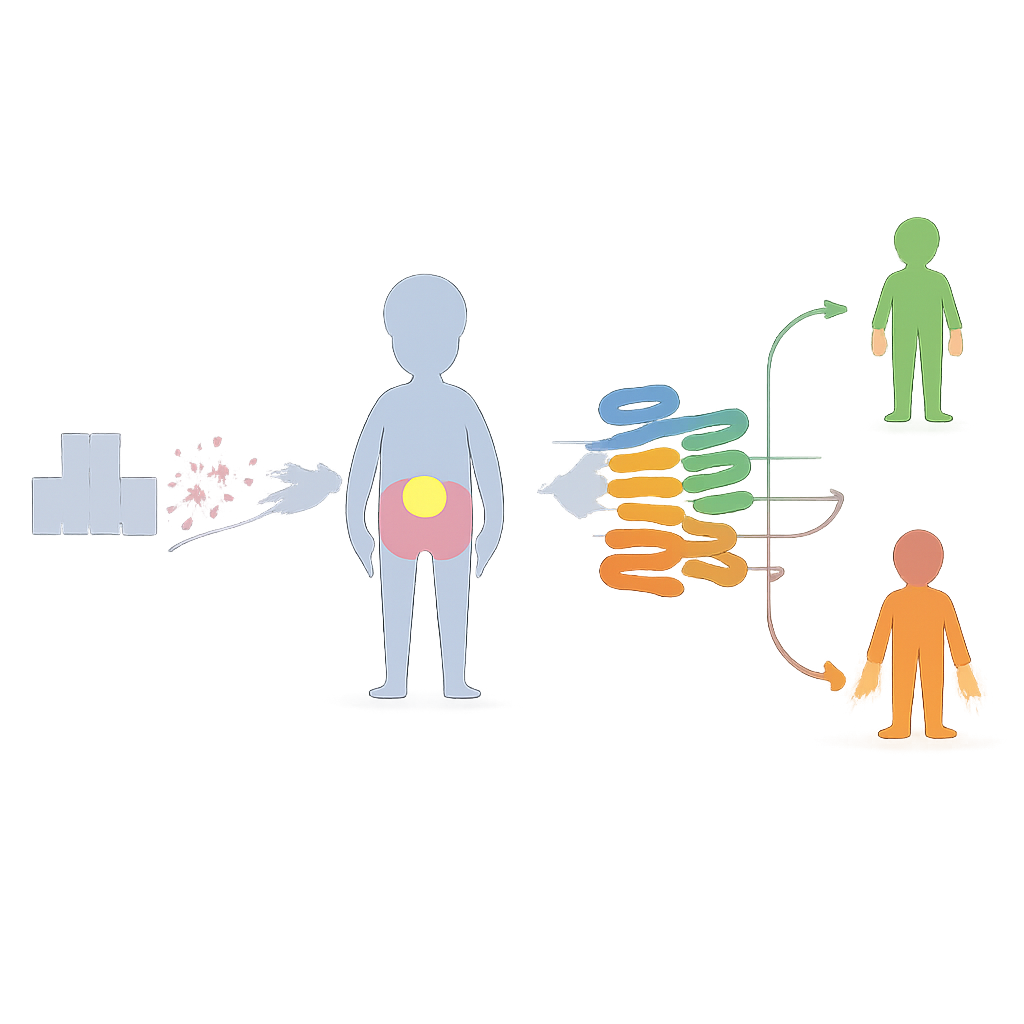
Ukryte zagrożenie w obrębie brzucha
Sepsa jest jedną z wiodących przyczyn zgonów dzieci na świecie, a zakażenia rozpoczynające się w jamie brzusznej należą do najbardziej niebezpiecznych postaci. Obecne „reguły” i systemy punktacji dla sepsy zostały w dużej mierze stworzone dla dorosłych i koncentrują się głównie na problemach płuc i serca. Gdy u dziecka te objawy stają się wyraźne, uszkodzenia w obrębie jamy brzusznej, wątroby czy jelit mogą być już rozległe. Istniejące narzędzia pediatryczne również mają trudności z wczesnym wykrywaniem sepsy brzusznej na tyle szybko, by pokierować pilną operacją lub intensywnym leczeniem. Autorzy argumentują, że dzieci z podejrzeniem choroby brzucha potrzebują narzędzia diagnostycznego dostosowanego specjalnie do tego typu zakażeń.
Przekształcanie rutynowych badań w inteligentny alarm
Zespół badawczy zebrał elektroniczne dokumentacje medyczne ponad 22 000 dzieci leczonych w dużym szpitalu dziecięcym w Chinach w latach 2019–2023, koncentrując się na 6 566 pacjentach z problemami brzusznymi, takimi jak zapalenie wyrostka robaczkowego czy niedrożność jelit. W tej grupie specjaliści dokładnie przejrzeli karty, badania obrazowe, zabiegi operacyjne, leki i notatki z kontroli, by ustalić, które dzieci rzeczywiście miały pediatryczną sepsę brzuszną (PAS). Zastosowano podejście „uczenia aktywnego”: mała próbka została oznaczona przez trzech doświadczonych lekarzy, wytrenowano wstępny model, a następnie model sugerował nowe, niepewne przypadki do ponownej oceny przez lekarzy, wielokrotnie udoskonalając zestaw danych i zmniejszając rozbieżności.
Dziewięć prostych sygnałów o dużej sile
Z dziesiątek wartości laboratoryjnych i parametrów życiowych mierzonych podczas pierwszych 24 godzin od przyjęcia badacze poszukiwali kombinacji, która najlepiej odróżnia sepsę od innych chorób brzucha. Wyłonili dziewięć powszednich pomiarów: częstość akcji serca; liczba białych krwinek; bezwzględna liczba neutrofili; enzym związany z wątrobą o nazwie γ‑glutamylotranspeptydaza; inny enzym wątrobowy (AST); stosunek dwóch białek krwi (albumina i globuliny); prealbumina; poziom wapnia; oraz czuły marker zapalenia znany jako wysokoczuły białko C‑reaktywne. Żadne z tych badań nie jest egzotyczne – są częścią rutynowej opieki – ale w połączeniu tworzą silny wzorzec. Przy użyciu tych dziewięciu wskaźników porównano kilka metod uczenia maszynowego, a model typu random forest dał najbardziej niezawodne wyniki.
Narzędzie działające w wielu szpitalach
Ostateczny model, nazwany ABSeD (Abdominal Sepsis Diagnosis), poprawnie odróżniał PAS od innych chorób brzucha z wysoką dokładnością. W danych z pierwotnego szpitala jego wyniki były znakomite i dobrze utrzymały się w walidacji wewnętrznej. Aby sprawdzić, czy uogólnia się poza jedno centrum, zespół zbudował platformę online i prospektywnie zebrał dane z siedmiu dodatkowych szpitali w prowincji Zhejiang na początku 2025 roku. Wśród 308 dzieci, które miały jednoznaczną weryfikację podczas obserwacji lub potwierdzenie operacyjne, ABSeD ponownie wykazał silne wyniki, poprawnie identyfikując większość dzieci z sepsą brzuszną i zachowując wysoką precyzję – co oznacza, że gdy ostrzegał o sepsie, zwykle miał rację. System pokazuje także, jak każdy z dziewięciu markerów wpływa na ocenę modelu, dając lekarzom przejrzysty wgląd zamiast tajemniczej „czarnej skrzynki”.
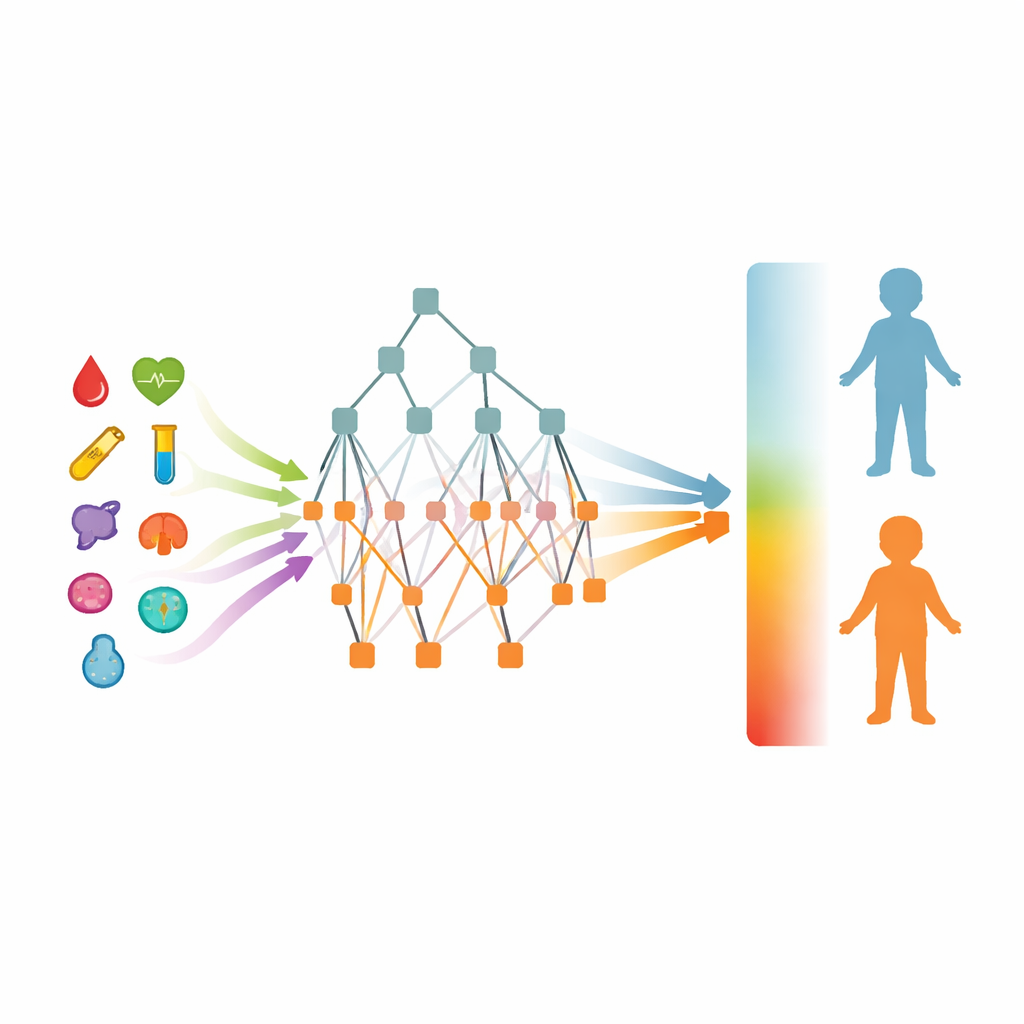
Z modelu badawczego do pomocnika przy łóżku pacjenta
Aby uczynić swoje rozwiązanie użytecznym w codziennej praktyce, autorzy stworzyli interfejs webowy, w którym klinicyści wpisują wiek dziecka, podstawowe informacje i dziewięć wyników laboratoryjnych. Narzędzie zwraca wynik ryzyka oraz przejrzysty wykres pokazujący, które pomiary zadecydowały o wyniku, pomagając lekarzom zdecydować, czy zaostrzyć opiekę, zlecić badania obrazowe czy przejść do zabiegu. Badanie podkreśla zarówno obietnicę, jak i ograniczenia modelu: jest on przeznaczony dla dzieci, u których już występuje podejrzenie choroby brzucha, a nie do powszechnego przesiewu, i do tej pory testowano go jedynie w jednym regionie i na jednej grupie etnicznej. Mimo to narzędzie ABSeD pokazuje, jak starannie zbudowana i wyjaśnialna sztuczna inteligencja może przekształcić zwykłe badania laboratoryjne w system wczesnego ostrzegania, potencjalnie ratując życie dzieci przez wykrycie śmiertelnej sepsy brzusznej, zanim będzie za późno.
Cytowanie: Cao, S., Cai, D., Zhang, S. et al. Development and multicenter validation of an explainable machine learning diagnostic criteria for pediatric abdominal sepsis. npj Digit. Med. 9, 312 (2026). https://doi.org/10.1038/s41746-026-02500-0
Słowa kluczowe: sepsa pediatryczna, zakażenie jamy brzusznej, uczenie maszynowe, wczesna diagnoza, wsparcie decyzji klinicznej