Clear Sky Science · pl
Wpływ dawkowania globuliny anty-T-limfocytarnej na chorobę przeszczep przeciwko biorcy przy allogenicznym przeszczepie komórek macierzystych z krwi obwodowej od zgodnego rodzeństwa
Dlaczego to badanie ma znaczenie dla pacjentów i rodzin
Dla osób z nowotworami krwi, takimi jak białaczka czy zespoły mielodysplastyczne, przeszczep komórek macierzystych od brata lub siostry może dawać szansę na wyleczenie. Ten ratujący życie zabieg niesie jednak poważne ryzyko: komórki odpornościowe dawcy mogą zaatakować organizm pacjenta, wywołując powikłanie zwane chorobą przeszczep przeciwko biorcy. Lek będący mieszaniną przeciwciał przeciw limfocytom T — globulinę anty-T-limfocytarną — często podaje się przed przeszczepem, aby stłumić te komórki dawcy, ale optymalna dawka nie była do tej pory jasna. To badanie stawia proste, zorientowane na pacjenta pytanie: w przeszczepach od zgodnego rodzeństwa, czy większa dawka tego leku sprawia, że życie po przeszczepie jest bezpieczniejsze, nie zwiększając jednocześnie ryzyka nawrotu choroby?
Dwie dawki, jedno kluczowe pytanie
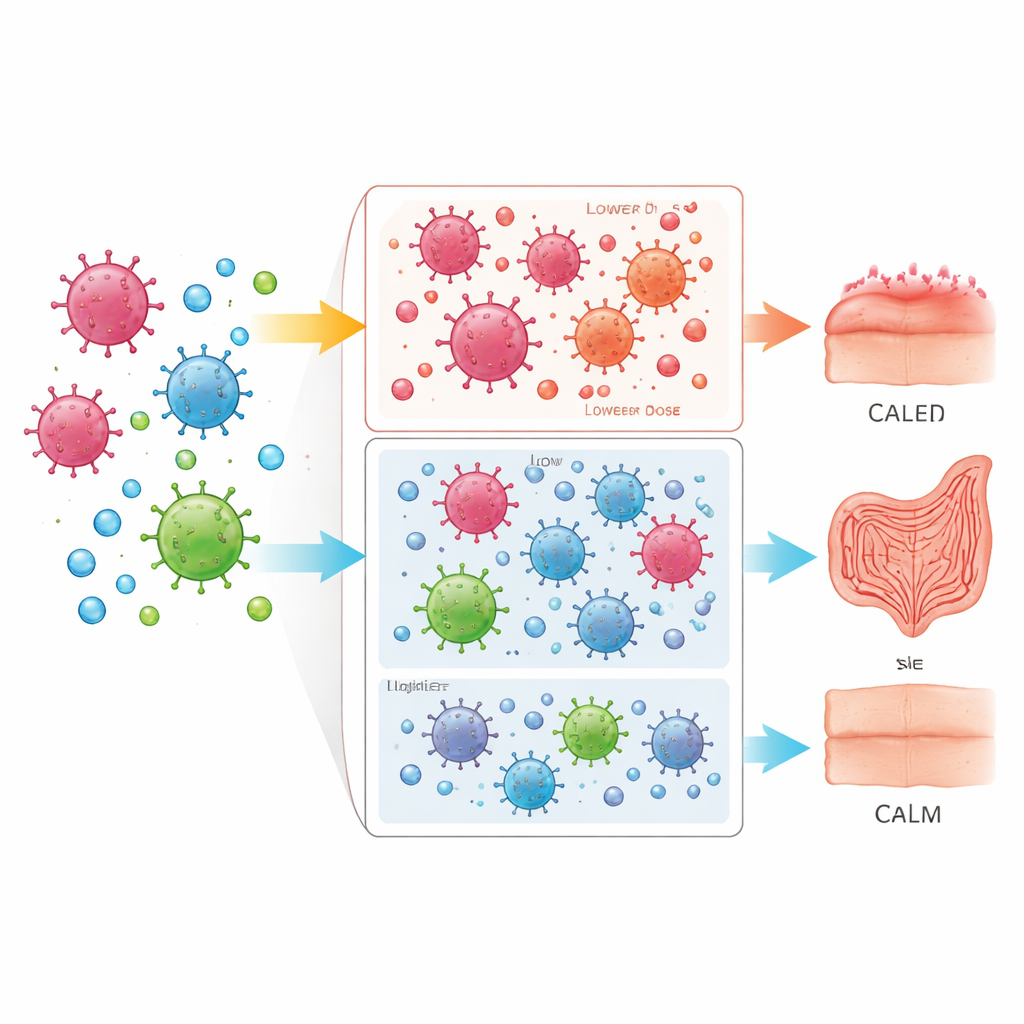
Naukowcy przeanalizowali retrospektywnie 165 dorosłych z nowotworami krwi, którzy przeszli przeszczep komórek macierzystych od w pełni zgodnego brata lub siostry w jednym szpitalu w Niemczech. Wszyscy pacjenci otrzymali komórki pobrane z krwi obwodowej oraz standardowy schemat leków immunosupresyjnych. Różniła się ilość podanej przed przeszczepem globuliny anty-T-limfocytarnej: około połowa dostała niższą dawkę (15 miligramów na kilogram masy ciała), a reszta wyższą dawkę (30 miligramów na kilogram). Zespół porównał szybkość odnowy parametrów krwi, częstość i nasilenie choroby przeszczep przeciwko biorcy, liczbę nawrotów oraz odsetek pacjentów żyjących i wolnych od choroby w czasie.
Wczesna regeneracja kontra długoterminowe skutki uboczne
Pacjenci, którzy otrzymali niższą dawkę leku, nieco szybciej odzyskiwali liczbę białych krwinek i płytek — często tylko o kilka dni. Ta szybsza „zaadaptacja przeszczepu” może mieć znaczenie w okresach wysokiego ryzyka zakażeń. Jednak przy analizie długoterminowych powikłań wyłoniła się istotna różnica. Całkowite ryzyko wystąpienia dowolnej postaci przewlekłej choroby przeszczep przeciwko biorcy było podobne w obu grupach. Niemniej grupa z niższą dawką miała więcej przypadków umiarkowanych i ciężkich — na tyle poważnych, że utrudniały codzienne życie lub wymagały silniejszego leczenia. Wyższa dawka wyraźnie zmniejszała występowanie tych bardziej dokuczliwych, długotrwałych reakcji immunologicznych.
Przeżywalność, nawroty i jakość życia
Co kluczowe, większa dawka leku nie wydawała się osłabiać korzystnego efektu „przeciwguzowego” przeszczepu. Odsetki nawrotów choroby były podobne niezależnie od tego, czy pacjenci otrzymali niższą czy wyższą dawkę, podobnie jak ogólne przeżycie i przeżycie wolne od progresji choroby. Kiedy badacze zastosowali bardziej zaawansowane metody statystyczne, aby uwzględnić różnice między pacjentami — takie jak ryzyko choroby, wiek czy intensywność leczenia przedprzeszczepowego — wyższa dawka nadal wiązała się z mniejszą liczbą ciężkich przewlekłych powikłań. Poprawiała też złożony wskaźnik obejmujący pacjentów żyjących, wolnych od nawrotu i wolnych od ciężkiej choroby przeszczep przeciwko biorcy — miarę lepiej odzwierciedlającą jakość życia po przeszczepie.
Weryfikacja wyników w bardziej jednorodnych grupach
Ponieważ różne typy nowotworów i plany leczenia mogą wpływać na wyniki, zespół przeprowadził analizy podgrup. Powtórzono porównania u pacjentów z ostrą białaczką szpikową lub zespołami mielodysplastycznymi, którzy nie otrzymali napromieniania całego ciała jako części przygotowania. Nawet w tej bardziej jednolitej grupie wyższa dawka wiązała się z mniejszą liczbą umiarkowanych i ciężkich postaci przewlekłej choroby przeszczep przeciwko biorcy, szczególnie po intensywniejszych („mieloablacyjnych”) schematach przedprzeszczepowych. Te sprawdzenia wspierają tezę, że efekt dawki jest rzeczywisty, a nie jedynie artefaktem różnic między pacjentami.
Co to oznacza na przyszłość
Mówiąc wprost, badanie sugeruje, że u dorosłych otrzymujących przeszczep komórek macierzystych od zgodnego rodzeństwa podwojenie dawki globuliny anty-T-limfocytarnej z 15 do 30 mg/kg może zmniejszyć ryzyko ciężkich, długotrwałych powikłań immunologicznych bez pogorszenia przeżywalności ani zwiększenia prawdopodobieństwa nawrotu choroby. Pacjenci mogą zaakceptować nieco wolniejszą wczesną regenerację parametrów krwi w zamian za większe prawdopodobieństwo stabilniejszego, mniej obciążającego leczenia życia w latach po przeszczepie. Ponieważ badanie pochodzi z jednego ośrodka i ma charakter retrospektywny, autorzy podkreślają potrzebę większych, prospektywnych badań wieloośrodkowych, zanim ustali się ostateczne zasady dawkowania. Mimo to wyniki te stanowią ważny drogowskaz w kierunku bezpieczniejszych i bardziej tolerowanych przeszczepów dla osób z zagrażającymi życiu nowotworami krwi.
Cytowanie: Massoud, R., Klyuchnikov, E., Heidenreich, S. et al. Impact of anti-T-lymphocyte globulin dosing on graft versus host disease in matched sibling peripheral blood stem cell transplantation. Bone Marrow Transplant 61, 426–436 (2026). https://doi.org/10.1038/s41409-025-02761-5
Słowa kluczowe: przeszczep komórek macierzystych, choroba przeszczep przeciwko biorcy, globulina anty-T-limfocytarna, nowotwory hematologiczne, przewlekła cGVHD