Clear Sky Science · nl
Precisie percutane coronaire interventie
Hartstentprocedures persoonlijker maken
Verstoppingen in kransslagaders zijn een belangrijke oorzaak van hartaanvallen en pijn op de borst; jaarlijks krijgen miljoenen mensen een stent via een procedure die percutane coronaire interventie (PCI) wordt genoemd. Dit overzichtsartikel legt uit hoe PCI verschuift van een one-size-fits-all-behandeling naar een meer op maat gemaakte, "precisie"-benadering. Door geavanceerde beeldvorming, slimme computerhulpmiddelen, genetica en zorgvuldige planning vóór en na de ingreep te combineren, streven artsen ernaar stentbehandelingen veiliger, effectiever en comfortabeler te maken voor iedere individuele patiënt.
De hele patiënt bekijken vóór de ingreep
Traditionele PCI begon vaak zodra een vernauwing op een angiogram zichtbaar was. Precisie-PCI start eerder en vraagt: wie heeft werkelijk een stent nodig, en hoe moet de procedure worden voorbereid? De auteurs beschrijven hoe moderne hart-CT-scans gecombineerd met computermodellen kunnen inschatten hoeveel een vernauwing daadwerkelijk de bloedstroom beperkt, en daarmee invasieve tests soms overbodig maken. Systemen voor kunstmatige intelligentie (AI) die zijn getraind op duizenden beelden kunnen zorgwekkende plaques of calciumafzettingen aanwijzen en helpen in kaart brengen welke slagadersegmenten behandeld moeten worden. Tegelijkertijd individualiseren artsen basisstappen zoals vastenregels en het beheer van bloedverdunners in plaats van starre routines te volgen. Sommige studies tonen bijvoorbeeld dat veel patiënten veilig kunnen eten voor laagrisico-katherisatie, en dat het continueren van bepaalde bloedverdunners tijdens de procedure ziekenhuisopnames kan verkorten zonder extra bloedingsrisico.
Fijn afstemmen van wat er in het cath-lab gebeurt
Tijdens de PCI zelf betekent precisiezorg dat elke beslissing wordt afgestemd op de anatomie, hartfunctie en risicoprofiel van de patiënt. Sedatie wordt aangepast om comfort en veiligheid in balans te brengen en om middelen te vermijden die de werking van essentiële antistollingsmiddelen verstoren. Waar mogelijk gebruiken artsen een slagader in de pols in plaats van de lies, begeleid door echografie en ondersteund door op maat gemaakte "cocktails" om vaatspasmen en stolling te voorkomen. Voor mensen met een zwak hart of zeer complexe vernauwingen kan het team kiezen uit verschillende mechanische ondersteuningsapparaten om de circulatie tijdens de procedure te helpen, waarbij de voordelen en complicaties van ballonpompen, kleine hartpompen of volledige hart-longondersteuning worden afgewogen. Bij patiënten met een kunstklep in de aorta worden speciale katheters en beeldvorming geselecteerd om veilig de kransslagaders te bereiken door of rondom het klepframe.
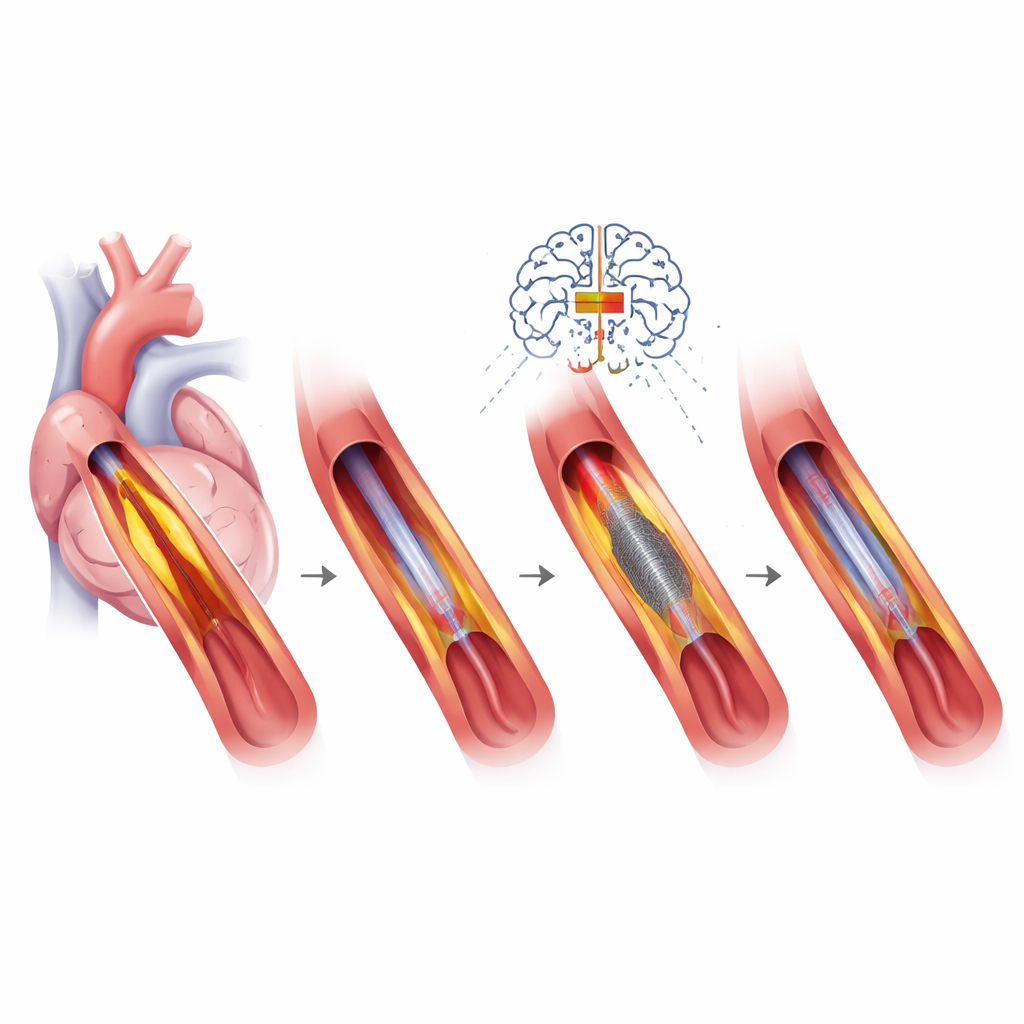
In de slagader kijken en de juiste hulpmiddelen kiezen
Een hoeksteen van precisie-PCI is hoge-resolutie beeldvorming van binnenuit de slagader, met behulp van echografie of lichtgebaseerde camera’s. Deze instrumenten tonen hoe lang en hoe verkalkt een vernauwing is, hoe goed een stent uitzet en waarom een eerdere stent mogelijk heeft gefaald. Die informatie stuurt de keuze tussen verschillende plaque-modificerende hulpmiddelen, zoals kleine schuurapparaten of ballonnen die calcium met geluidsgolven kraken voordat een nieuwe stent wordt geplaatst. Stentontwerpen zijn zelf steeds verfijnder geworden — met dunnere metalen struts, gespecialiseerde coatings of zelfs tijdelijke "scaffolds" — en worden afgestemd op het bloedingsrisico van de patiënt, de vaatgrootte en de complexiteit van de laesie. In sommige situaties, vooral bij kleine vaten of patiënten met een hoog bloedingsrisico, kunnen medicijn-gecoate ballonnen die geen metaal achterlaten de voorkeur hebben.
Medicatie, herstel en genetische aanwijzingen
Precisie-PCI houdt niet op zodra de stent is geplaatst. Het artikel bespreekt hoe bloedverdunners tijdens en na de procedure geselecteerd en gedoseerd kunnen worden op basis van nierfunctie, algemeen bloedingsrisico en zelfs genetica. Sommige mensen dragen genetische varianten die standaardmedicijnen zoals clopidogrel minder effectief maken, waardoor hun risico op trombose hoger is; voor deze patiënten kan testen ondersteunen bij het overschakelen naar krachtigere geneesmiddelen, terwijl anderen veilig op minder intensieve therapie kunnen blijven en extra bloedingen vermijden. Na de ingreep helpt zorgvuldige behandeling van de polstoegang de slagader open te houden en blauwe plekken te minimaliseren. Veel stabiele patiënten kunnen tegenwoordig dezelfde dag naar huis, wat het comfort verbetert en kosten verlaagt, mits er duidelijke follow-upplannen zijn. Routinematige inspanningstesten zijn gereserveerd voor hoger-risicogevallen in plaats van automatische toepassing.
De weg naar slimmer en rechtvaardiger hartzorg
Eenvoudig gezegd concludeert dit artikel dat de toekomst van stentprocedures ligt in het geven van de juiste hoeveelheid behandeling aan de juiste persoon op het juiste moment. Dat betekent gedetailleerde beeldvorming, computergestuurde begeleiding en genetische informatie combineren met weloverwogen keuzes over toegangsroutes, apparaten en medicatie gedurende het gehele traject — vóór, tijdens en na PCI. De auteurs benadrukken ook dat kosten, opleiding en toegang tot technologie grote obstakels blijven, en dat nog niet elk ziekenhuis het volledige "precisie"-pakket kan aanbieden. Met verder onderzoek, betere digitale infrastructuur en rechtvaardigere financiering voorzien zij een toekomst van cath-labs waar stentprocedures niet slechts routinematige reparaties zijn, maar sterk geïndividualiseerde interventies die uitkomsten verbeteren en complicaties en onnodige zorg verminderen.
Bronvermelding: Wilson, T.M., Munaf, U., Shaikh, N. et al. Precision percutaneous coronary intervention. npj Cardiovasc Health 3, 10 (2026). https://doi.org/10.1038/s44325-026-00111-y
Trefwoorden: precisie cardiologie, coronaire stents, intravasculaire beeldvorming, kunstmatige intelligentie in PCI, gepersonaliseerde antiplatelettherapie