Clear Sky Science · nl
Linvoseltamab versus real‑world International Myeloma Working Group standaardzorg bij triple‑class blootgestelde geprecidiveerde/refractaire multipel myeloom
Waarom dit onderzoek belangrijk is voor patiënten en families
Voor mensen met multipel myeloom, een bloedkanker die vaak terugkeert na behandeling, kunnen de behandelingsopties opraken zodra standaardmedicijnen niet meer werken. Deze studie onderzoekt een nieuw type immuun‑gebaseerd middel, linvoseltamab, en stelt een praktische vraag: hoe presteert het vergeleken met de beste behandelingen die artsen wereldwijd al gebruiken voor patiënten van wie de ziekte erg moeilijk behandelbaar is geworden?
Een hardnekkige bloedkanker die nieuwe antwoorden nodig heeft
Multipel myeloom begint in plasmacellen, die normaal helpen bij het bestrijden van infecties. In de loop van de ziekte krijgen veel patiënten meerdere moderne medicijnklassen, waaronder proteasoomremmers, immuunmodulerende middelen en antilichamen tegen een doelwit genaamd CD38. Wanneer het kanker zich heeft blootgesteld aan al deze drie klassen, of niet langer erop reageert, noemen artsen dat “triple‑class blootgesteld” of “triple‑class refractair.” In dat stadium zijn de vooruitzichten over het algemeen slecht, ondanks dat nieuwere behandelingen zoals celtherapieën en andere antilichamen de afgelopen jaren beschikbaar zijn gekomen.
Een nieuw antilichaam dat immuuncellen naar de tumor brengt
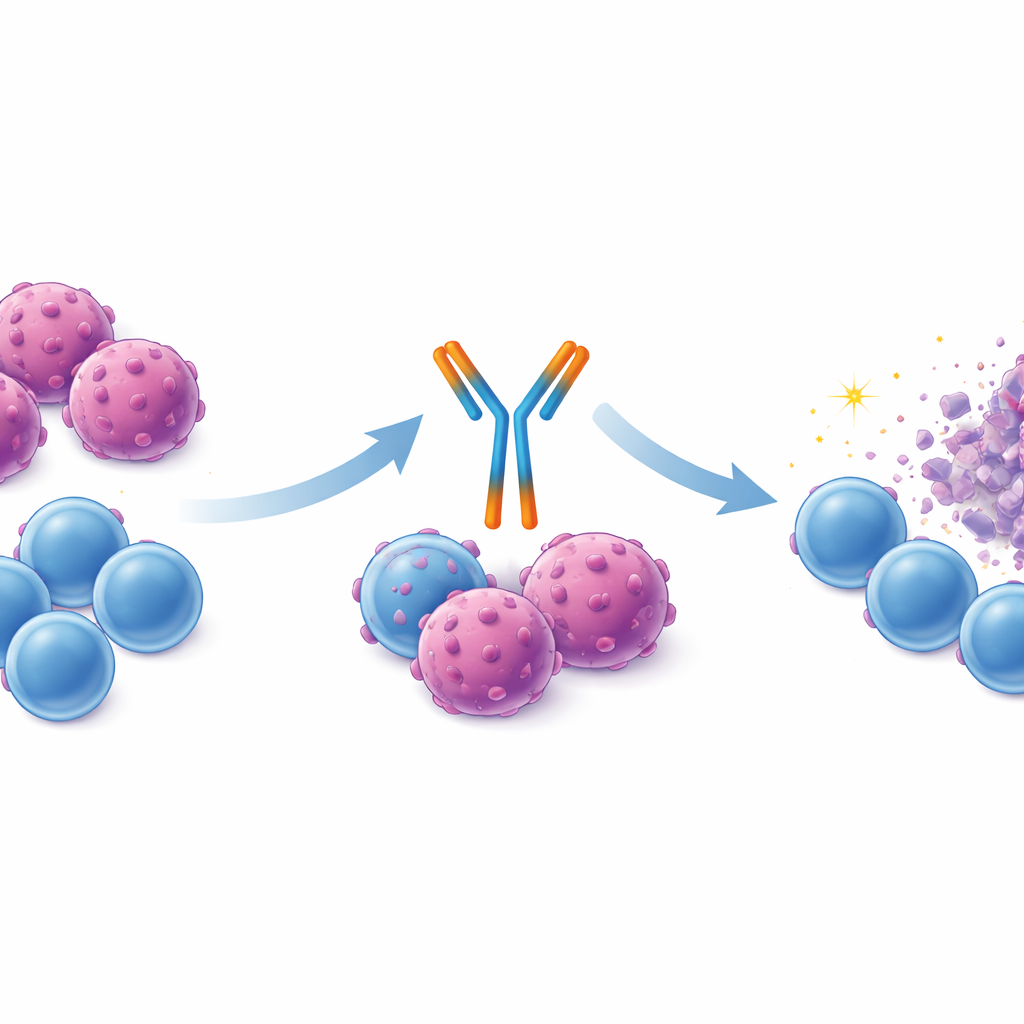
Linvoseltamab is een in het laboratorium gemaakt antilichaam dat ontworpen is om zich tegelijk aan twee verschillende celtypes te hechten. Het ene uiteinde herkent BCMA, een marker op myeloomcellen, en het andere pakt CD3 op T‑cellen vast, een belangrijk onderdeel van het immuunsysteem. Door T‑cellen fysiek dicht bij de kankercellen te brengen, moet het medicijn gerichte vernietiging van de tumor opwekken. Linvoseltamab heeft veelbelovende resultaten laten zien in vroege klinische onderzoeken, wat heeft geleid tot goedkeuring in Europa en de Verenigde Staten voor patiënten met geprecidiveerd of refractair multipel myeloom die al veel eerdere behandelingen hebben gehad.
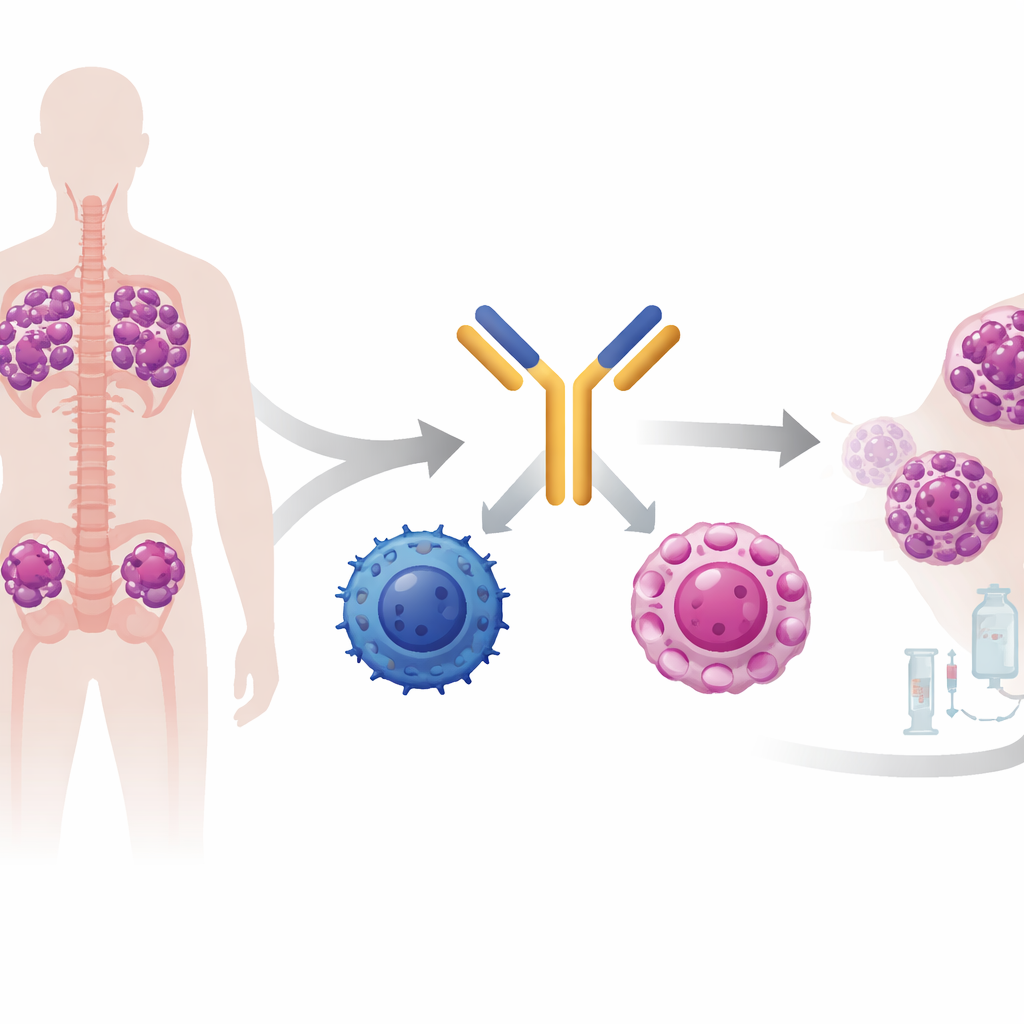
Vergelijking van trialpatiënten met zorg uit de praktijk
De onderzoekers richtten zich op 105 deelnemers in het fase‑2‑gedeelte van een trial genaamd LINKER‑MM1, die allemaal een dosis van 200 mg linvoseltamab kregen nadat hun ziekte was gevorderd ondanks eerdere therapieën. Om te beoordelen of deze resultaten werkelijk relevant zijn in de dagelijkse praktijk, creëerden ze een vergelijkingsgroep op basis van medische dossiers van vooraanstaande myeloomcentra in de Verenigde Staten, Europa en Azië. Deze “externe controlegroep” omvatte 203 patiënten die vergelijkbare toelatingscriteria voldeden, ten minste drie eerdere behandeltranches hadden ontvangen en werden behandeld met wat hun artsen als de best beschikbare real‑world standaardzorg oordeelden. Die standaardzorg was divers en omvatte meer dan 60 verschillende medicijncombinaties, waaronder celtherapieën gericht op BCMA en antilichaam‑drugconjugaten.
Sterkere tumorresponsen en langere ziekteremming
Aangezien de twee groepen niet gerandomiseerd waren, pasten statistici aan voor veel basisverschillen—zoals leeftijd, prestatiestatus, nierfunctie, bloedwaarden en eerdere behandelingen—zodat de vergelijking beter zou weerspiegelen wat er mogelijk was gebeurd als patiënten waren toegewezen aan linvoseltamab of aan andere therapieën. Na deze balans gaf linvoseltamab een objectieve respons—dat wil zeggen een meetbare krimp van de tumor—bij ongeveer 70% van de patiënten, vergeleken met ongeveer 43% in de gewogen real‑world groep. Diepere responsen kwamen ook vaker voor met linvoseltamab. De tijd tot verslechtering van de ziekte (progressievrije overleving) en de tijd tot de noodzaak van een nieuwe behandeling waren beide aanzienlijk langer met linvoseltamab; in de trial was de mediaan voor deze uitkomsten ten tijde van analyse nog niet bereikt, terwijl die in de vergelijkingsgroep rond de zes tot twaalf maanden lag.
Effect op overleving en toetsing van robuustheid
De totale overleving—de periode dat patiënten leefden na aanvang van een gegeven behandeling—ging ook in het voordeel van linvoseltamab uit. Patiënten in de trial hadden een mediaanlevensduur van ongeveer 28 maanden, iets langer dan de circa 25 maanden die werden gezien bij standaardzorg in de gematchte real‑world groep, ondanks dat veel van die real‑world patiënten later aanvullende geavanceerde therapieën zoals celtherapie kregen. Het team voerde meerdere sensitiviteitsanalyses uit, waarbij ze de definitie van bepaalde uitkomsten wijzigden, patiënten met zeer korte verwachte overleving uitsloten en alternatieve statistische methoden gebruikten. In bijna al deze controles bleef het voordeel van linvoseltamab in responspercentages en in het uitstellen van progressie of de noodzaak van nieuwe behandeling consistent.
Wat dit betekent voor mensen met moeilijk behandelbaar myeloom
Voor een lezer zonder medische achtergrond is de kernboodschap dat linvoseltamab lijkt te helpen meer patiënten hun tumoren te laten krimpen en hun ziekte langer onder controle te houden dan het scala aan geavanceerde behandelingen dat momenteel in topmyeloomcentra wordt gebruikt voor vergelijkbare, zwaar voorbehandelde patiënten. Zelfs vergeleken met een sterke real‑world referentie die al hightechopties zoals celtherapie en BCMA‑gerichte middelen omvat, valt linvoseltamab op als een effectieve nieuwe optie. Hoewel dit soort vergelijking niet zo definitief is als een gerandomiseerde studie en enkele beperkingen heeft, suggereren de resultaten dat linvoseltamab wezenlijke hoop biedt voor mensen bij wie het myeloom niet meer reageert op andere belangrijke medicijnklassen.
Bronvermelding: Kumar, S., Jagannath, S., Weisel, K.C. et al. Linvoseltamab versus real-world International Myeloma Working Group standard-of-care in triple-class exposed relapsed/refractory multiple myeloma. Blood Cancer J. 16, 44 (2026). https://doi.org/10.1038/s41408-026-01466-2
Trefwoorden: geprecidiveerd refractair multipel myeloom, bispecifieke antilichaam, BCMA‑gerichte therapie, real‑world bewijs, linvoseltamab