Clear Sky Science · it
Iperfagia nel craniofaringioma - uno studio nel mondo reale dal registro internazionale dei pazienti con tumori ipotalamo-ipofisari
Quando la fame non si spegne
La maggior parte di noi dà per scontato che dopo un pasto la fame svanisca e si possa proseguire con la giornata. Per alcuni sopravvissuti a un raro tumore cerebrale dell’infanzia chiamato craniofaringioma, tuttavia, questo interruttore sembra guasto. Possono sentirsi costantemente affamati, pensare al cibo gran parte del tempo e aumentare rapidamente di peso nonostante gli sforzi eroici delle famiglie per limitare l’accesso al cibo. Questo studio esamina da vicino questi problemi alimentari nel contesto reale, ponendo le domande: quanto è grave questa fame incessante, come influisce sulla vita quotidiana e come possono i medici riconoscerla e misurarla meglio?
Un tumore raro con effetti duraturi
Il craniofaringioma è un tumore a crescita lenta che si sviluppa vicino alla base del cervello, proprio accanto all’ipotalamo, una regione che aiuta a regolare gli ormoni, la temperatura corporea, il sonno e l’appetito. Chirurgia e radioterapia possono salvare vite, ma possono anche danneggiare questo delicato centro di controllo. Circa la metà dei sopravvissuti sviluppa quella che i medici definiscono obesità ipotalamica: un aumento di peso rapido e difficile da controllare che non risponde alle diete o ai consigli tipici sull’esercizio. Oltre all’aumento di peso, molti sopravvissuti sperimentano una fame travolgente, sonno disturbato, cambiamenti dell’umore e difficoltà di apprendimento, un insieme di problemi noto come sindrome ipotalamica.
Ascoltare le famiglie che vivono con fame costante
Per comprendere questi problemi alimentari al di fuori della clinica, i ricercatori si sono basati su un registro internazionale online per persone con tumori ipotalamo‑ipofisari. Quaranta caregiver di sopravvissuti al craniofaringioma hanno compilato questionari dettagliati sulla fame, la sazietà, le abitudini alimentari, i problemi di salute e la vita quotidiana del loro bambino o del loro caro adulto. Circa 4 su 10 sopravvissuti avevano ricevuto una diagnosi formale di obesità ipotalamica. I caregiver hanno inoltre compilato due strumenti strutturati originariamente creati per un’altra condizione caratterizzata da fame estrema, la sindrome di Prader–Willi: l’Hyperphagia Questionnaire for Clinical Trials, che valuta i comportamenti di ricerca del cibo, e la checklist Food Safe Zone, che registra quanto spesso le famiglie chiudono a chiave o gestiscono rigidamente l’accesso al cibo.
Due mondi alimentari molto diversi
I caregiver hanno riferito che i sopravvissuti con obesità ipotalamica avevano molti più problemi di salute complessivi ed erano molto più propensi a mostrare segni della sindrome ipotalamica, come affaticamento severo, disturbi del sonno, difficoltà nel controllo della temperatura ed esplosioni emotive. Anche i loro modelli alimentari si distinguevano nettamente. Dopo il trattamento del tumore, quasi la metà di questi sopravvissuti è diventata intensamente più affamata rispetto a prima, rispetto a una piccola parte dei sopravvissuti senza obesità ipotalamica. Tendono a mangiare più in fretta, si sentono meno sazi dopo i pasti e la sensazione di sazietà svanisce più rapidamente—spesso entro un’ora. Molti sono stati descritti come “hangry”, irritabili o angosciati fino a poter mangiare, e alcuni si nascondevano o rubavano cibo, mangiavano fino a stare male o persino consumavano oggetti che altri riterrebbero immangiabili. Al contrario, i sopravvissuti senza obesità ipotalamica mostravano generalmente cambiamenti dell’appetito più lievi e gestibili che non dominavano la vita quotidiana.
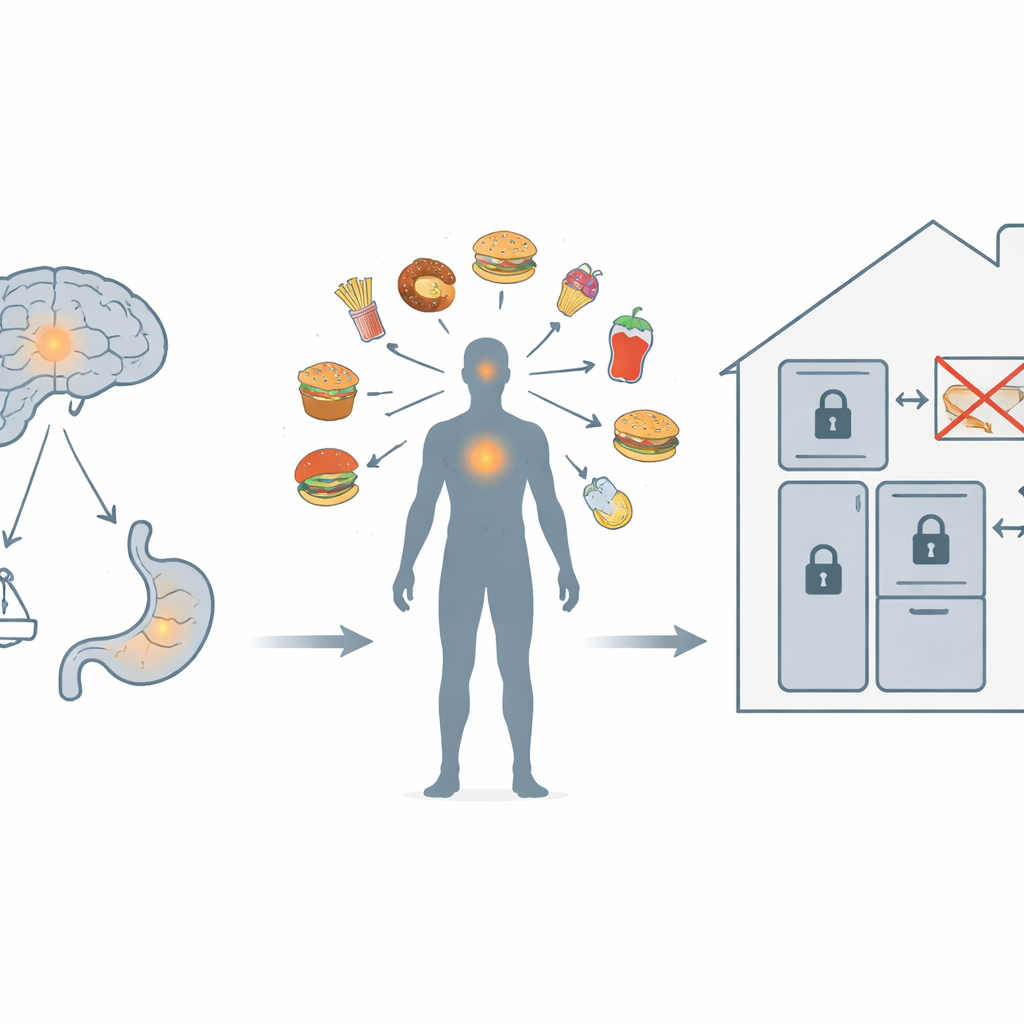
Misurare la fame, i pensieri sul cibo e le tattiche di sicurezza
Nel questionario sull’iperfagia, i sopravvissuti con obesità ipotalamica hanno ottenuto punteggi molto più alti rispetto a quelli senza, raggiungendo livelli simili a quelli delle persone con sindrome di Prader–Willi. Questi punteggi aumentavano con il peso corporeo e con sentimenti di fame più intensi e di sazietà più deboli. Un fattore è emerso in modo particolare: la preoccupazione per il cibo—quanto tempo della giornata una persona passa a pensare al cibo. I caregiver dei sopravvissuti con obesità ipotalamica hanno riferito che il cibo poteva occupare una larga porzione dei pensieri del loro caro, e questa singola misura prevedeva fortemente i punteggi di iperfagia. Le famiglie hanno risposto rimodellando l’ambiente domestico. Chi si prendeva cura di sopravvissuti con obesità ipotalamica ha spesso supervisionato i pasti da vicino, evitato di portare il proprio figlio al ristorante o al supermercato, controllato tasche e camere in cerca di cibo nascosto e si è assicurato che non rimanesse cibo alla portata. I loro punteggi Food Safe Zone erano strettamente correlati sia all’intensità della fame sia ai punteggi di iperfagia, riflettendo quanto duramente lavorassero per mantenere sotto controllo l’accesso al cibo.
Perché questi risultati sono importanti
Questo studio dimostra che il comportamento alimentare dopo un craniofaringioma non è semplicemente una questione di forza di volontà o di un banale mangiare eccessivo. I sopravvissuti sembrano collocarsi lungo uno spettro: da appetiti relativamente tipici a un’iperfagia estrema, guidata biologicamente, che assomiglia a quella osservata nella sindrome di Prader–Willi. In chi ha obesità ipotalamica, la fame costante e l’ossessione per il cibo possono compromettere scuola, lavoro, amicizie e vita familiare, imponendo allo stesso tempo un pesante carico sui caregiver che devono sorvegliare e limitare continuamente il cibo. Dimostrando che un breve questionario sull’iperfagia e una semplice domanda su quanto della giornata si passi a pensare al cibo possono rilevare questo problema, gli autori sostengono un riconoscimento precoce e trattamenti mirati della fame patologica in questo gruppo vulnerabile. Identificare l’iperfagia come una complicanza distinta e misurabile del danno ipotalamico può aiutare a orientare nuove terapie, servizi di supporto e ricerche volte a ripristinare un certo equilibrio nell’esperienza fondamentale di fame e sazietà.
Citazione: Kayadjanian, N., Hsu, E.A., Wood, A.M. et al. Hyperphagia in craniopharyngioma- a real-world study from the international hypothalamic-pituitary brain tumors patient registry. Sci Rep 16, 11242 (2026). https://doi.org/10.1038/s41598-026-45789-3
Parole chiave: craniofaringioma, obesità ipotalamica, iperfagia, onere per i caregiver, preoccupazione per il cibo